Method Article
İntravasküler Litotripsi Yardımlı Transfemoral Transkateter Aort Kapak İmplantasyonu
Bu Makalede
Özet
Transkateter aort kapak implantasyonunun (TAVI) perkütan transfemoral yaklaşımla gerçekleştirildiğinde en iyi klinik sonuçları oluşturduğu gösterilmiştir. İntravasküler litotripsi (IVL), kalsifiye iliofemoral vasküler hastalığı ve sınırda intraluminal çapları olan hastalarda transfemoral süreci kolaylaştırabilir. Bu protokolde IVL yardımlı transfemoral TAVI tanımlanmıştır.
Özet
Son on yılda, transkateter aort kapak implantasyonu (TAVI), semptomatik ciddi aort kapak darlığından muzdarip yaşlanan hastalar için iyi bilinen bir tedavi olarak gelişmiştir. Bu aynı zamanda kalp kapak hastalığı olan hastaların yönetimine ilişkin yakın zamanda güncellenen uluslararası kılavuzlarda da yansıtılmaktadır. Transfemoral (TF) TAVI yaklaşımının alternatif erişim stratejilerinden üstün olduğu kanıtlanmıştır. İntravasküler litotripsinin (IVL) kullanıma girmesiyle birlikte, kalsifiye iliofemoral vasküler hastalığı ve sınırda intraluminal çapları olan hastalar da perkütan TF-TAVI'ye aday hale gelmiştir. Ayrıca IVL, yüzeyel ve derin vasküler kalsiyumu modifiye ederek majör vasküler komplikasyon riskini azaltır, böylece damar kompliyansını değiştirir ve luminal genişlemeyi kontrol eder. Bu şekilde, IVL'nin kalsifiye periferik arter hastalığı olan hastalarda TAVI cihazlarının TF dağıtımını güvenli bir şekilde kolaylaştırdığı gösterilmiştir. Bu makale, IVL destekli TF-TAVI'nin güvenli ve verimli bir şekilde nasıl gerçekleştirileceğine dair ayrıntılı bir adım adım açıklama sağlamayı amaçlamaktadır. Ayrıca, bu teknolojiyle elde edilen sonuçlara ilişkin bir literatür taraması ve bu benzersiz TAVI yaklaşımı hakkında kısa bir tartışma yer almaktadır.
Giriş
Transkateter aort kapak implantasyonunun (TAVI), tüm cerrahi risk kategorilerinde semptomatik şiddetli aort kapak darlığı (AS) olan yaşlı hastalar için değerli bir tedavi olduğu kanıtlanmıştır 1,2. Veriler ve sonuçlar, TAVI işleminin transfemoral (TF) yaklaşımla uygulanabildiği hastalar için en ikna edicidir. Transsubklavian, transaksiller, transkarotis, transkaval ve transapikal erişim gibi alternatif erişimli TAVI de düşünülebilir. Bununla birlikte, alternatif erişim ile TAVI için bildirilen komplikasyon oranları TF-TAVI 3,4'ten daha yüksektir. Bu aynı zamanda, semptomatik şiddetli AS'li hastalar için bir tedavi seçeneği olarak TF-TAVI'nin önemli bir rol oynadığı kapak kalp hastalığı5 olan hastaların yönetimine ilişkin en son AB ve ABD kılavuzlarında da yansıtılmaktadır.
Uygun iliofemoralerişimi olan hastalar için TF-TAVI'nin varsayılan strateji olması gerektiği konusunda fikir birliği olmasına rağmen5, ileri yaşları ve sıklıkla çoklu komorbiditeleri göz önüne alındığında, TAVI için planlanan hastalarda periferik arter hastalığı (PAH) nadir değildir6. Son birkaç yılda TAVI alanında hızlı bir teknolojik evrim yaşanmış, bu da daha düşük yerleştirme profillerine ve daha esnek dağıtım sistemlerine sahip TAVI cihazlarıyla sonuçlanmıştır. Ayrıca, artan operatör deneyimi, tamamen perkütan TF-TAVI yaklaşımının kullanımını artırmıştır. Günümüzde, TAVI vakalarının %90'ından fazlası en gelişmiş TAVI merkezlerinde bu şekilde gerçekleştirilmektedir7.
Yine de, bir grup hasta (%5-%10) TAVI için iyi adaylar olmaya devam etmektedir, ancak ciddi derecede kalsifiye PAH'den muzdariptir. Bu hastaların çoğu için periferik intravasküler litotripsinin (IVL) kullanılmaya başlanması, TF-TAVI ile tedavi edilme olasılığını ortaya çıkarmıştır. IVL kullanılırken, bir balon içine entegre edilmiş minyatür litotripter yayıcılar kullanılarak sonik basınç dalgaları üretilir. Balonun içinde, elektrik enerjisi vererek hızla genişleyen ve çöken bir buhar kabarcığı oluşturulur. Bu, dalga formlarında nefrolitiasisin ekstrakorporeal litotripsi sırasında kullanılanlara benzer sonik basınç dalgaları üretir. Bu dalgalar, yaklaşık 50 atm'lik pozitif bir tepe basıncıyla damar boyunca hareket eder, böylece hem yüzeysel hem de derin vasküler kalsiyumu çatlatır ve değiştirir, sonuçta damar uyumunu değiştirir ve kontrollü luminal genişlemeye izin verir 8,9,10 (Şekil 1). Bu şekilde IVL'nin kalsifiye PAH'lı hastalarda TAVI cihazlarının güvenli bir şekilde TF verilmesini kolaylaştırdığı gösterilmiştir 11,10,13. Bu IVL balonları 3,5 mm-7 mm arasında değişen çaplarda ve 60 mm uzunluğunda farklı çaplarda mevcuttur.
Bu makale, IVL destekli TF-TAVI'nin güvenli ve verimli bir şekilde gerçekleştirilmesinin ayrıntılı bir tanımını sağlamayı amaçlamaktadır. Ayrıca, bu teknolojiyle elde edilen sonuçlara ilişkin bir literatür taraması ve bu yeni TAVI yaklaşımı hakkında kısa bir tartışma yer almaktadır.
Aşağıdaki kriterlere uyan hastalıklı bir iliofemoral anatomiye sahip hastalar (erkek/kadın) IVL yardımlı TF-TAVI için uygun olabilir (Şekil 2): (1) Lezyon uzunluğu <20 mm ve kalsiyum arkı ±270° olan, minimal lümen çapı >3.0 mm olan iliofemoral vasküler hastalık, (2) lezyon uzunluğu <20 mm ve kalsiyum arkı ±360° olan iliofemoral vasküler hastalık, Minimal lümen çapı >4.0 mm olan, (3) lezyon uzunluğu >20 mm ve kalsiyum arkı ±270° olan, minimal lümen çapı >3.5 mm olan iliofemoral vasküler hastalık ve (4) lezyon uzunluğu >20 mm ve kalsiyum arkı ±360° olan, minimal lümen çapı >4.5 mm olan iliofemoral vasküler hastalık. Bu öneriler uzman görüşüne ve yerel uygulamalara dayanmaktadır.
Protokol
Protokol, Kopenhag Üniversitesi Hastanesi İnsan Araştırmaları Etik Kurulu tarafından onaylanmıştır ve çalışmalar söz konusu etik kurulun yönergelerine uygun olarak yürütülmektedir. Yerel politikaları izleyerek, tüm hastalar TAVI prosedürü, kardiyak BT taraması ve araştırma için anonim veriler için bilgilendirilmiş onam verdi.
1. İşlem öncesi planlama
- Aort kapağından aort arkı üzerinden, ortak femoral artere (CFA) ve femoral bifurkasyona kadar değişen aort-iliofemoral damarları inceleyin. Doğru bir değerlendirme için, özel bir bilgisayarlı tomografi (BT) anjiyografisi14 yapın ve özel yazılım15 kullanarak anjiyografi tabanlı üç boyutlu (3D) rekonstrüksiyon yapın (bkz.
- Damar kıvrımlılığının derecesini görsel olarak değerlendirin.
- Damar kalsifikasyonunun derecesini ve miktarını görsel olarak değerlendirin (ark, morfoloji vb.)16. Kalsifiye çevresi >270° olan kalsifiye noktalara özellikle dikkat edin.
- En kritik kalsifikasyonların ve stenozların bulunduğu yerde minimum luminal çapı (MLD), maksimum luminal çapı ve ortalama luminal çapı ölçün16.
- TAVI için bir TF yaklaşımının fizibilitesine karar verin. IVL destekli bir TF yaklaşımına olan ihtiyacı ve faydayı değerlendirin. Şekil 2'de verilen önerileri dikkate alın.
- Olası IVL tedavisi için ilgilenilen bölgeyi belirleyin: iliak bifurkasyon, ortak iliak arter ve / veya eksternal iliak arter.
- İşlem öncesi BT anjiyografiye atıfta bulunarak tercih edilen TAVI erişim/delme bölgesini belirleyin; Bu femoral bifurkasyon ve femur başı ile ilgilidir.
- Vasküler kurtarma durumlarında gerekliyse, (kapatılmamış) stentlerin çapına ve uzunluğuna karar verin.
2. Damar yolunun sağlanması
- ~10-20 mL Ksilokain (10 mg/mL) solüsyonunu TAVI için tercih edilen ponksiyon bölgesinde cilt ve cilt altı dokusuna enjekte ederek lokal anestezi uygulayın. Cilt hassasiyetini bir iğne ile test ederek anestezinin etkisini onaylayın.
- CFA'nın yankı kılavuzlu bir delinmesini gerçekleştirin ve 0.035" kılavuz tel yerleştirin ( Malzeme Tablosuna bakın).
NOT: Femoral bifurkasyona çok yakın bir CFA ponksiyonundan kaçının, çünkü bu, vasküler kapatma cihazı arızası durumunda CFA'nın kurtarılarak stentlenmesi seçeneğini karmaşıklaştırabilir ve tehlikeye atabilir. Bunu floroskopi ile doğrulayın. - 2-3 cm'lik bir cilt kesisi yapın ve telin üzerine 7 F-8 F dilatör ( Malzeme Tablosuna bakınız) yerleştirin.
- 0.035" kılavuz teli arterin içinde tutun ve 7 F-8 F dilatörünü çıkarın. Vasküler kapatma stratejisine karar verin (örneğin, dikişe dayalı, tıkaç tabanlı kapatma, vb.) ve gerekirse kapatma öncesi manevralar yapın.
- 7 F-8 F kılıfını ( Malzeme Tablosuna bakın) telin üzerine yerleştirin.
- İntravenöz heparini lokal protokole göre uygulayın (ör., 100 IU / kg).
3. Bir güvenlik telinin kullanımı ve konumlandırılması
- IVL ile tedavi edilen bir bölgede perkütan bir müdahalede, ana erişim bölgesi boyunca bir güvenlik teli ve abdominal aortta bir tel yerleştirin. TAVI sisteminin ve büyük delikli yerleştirme kılıfının geri çekilmesinden sonra bile bu kabloyu kesinlikle saklayın.
NOT: Ana TAVI erişim bölgesi hastalıklı değilse, ana delinme bölgesi boyunca bir güvenlik kablosu yerleştirmeye mutlak bir ihtiyaç yoktur. - TAVI erişim bölgesinde vasküler hastalık olması durumunda, ana delinme bölgesini geçen, kontralateral (örneğin, 6 F-8 F uzunluğunda bir kılıf aracılığıyla), alt ipsilateral veya transradial ikincil arteriyel erişim ile sokulan bir güvenlik teli düşünün. Delinme ve/veya IVL ile tedavi edilen bölgelerdeki vasküler komplikasyonları tedavi etmek için bu güvenlik telini kullanın.
- Gerekirse vasküler balonlar ve/veya stentler vermek için 0.018 inçlik bir güvenlik kablosu (yeterince sert, Malzeme Tablosuna bakın) seçin, ancak sarkık, travmatik olmayan bir uçla. İyi bir vasküler kapanma onaylanana kadar tüm TAVI prosedürü boyunca bu güvenlik telini yerinde tutun.
4. IVL sistem kurulumu
- Ana TAVI erişim sahasındaki 0.014F-7F kılıfına tercihen ekstra destekleyici özelliklere sahip 8" bir kılavuz tel sokun. Bu teli aort kemeri boyunca itmeyin.
- IVL jeneratörünü açın ve bağlantı kablosunu ( Malzeme Tablosuna bakın) ona bağlayın.
- Tel üstü (OTW) bir sistemde balon uzunluğu 60 mm ve çapları 3,5-8 mm arasında değişen 110 cm uzunluğunda bir IVL kateteri seçin (bkz.
NOT: Kateterin distal ucunda üç bağlantı noktası vardır: biri IVL konektörünü bağlamak için, biri balonu şişirmek ve söndürmek için ve biri 0.014" kılavuz tele uyan. - Aşağıdaki adımları izleyerek IVL kateterini/balonunu hazırlayın.
- 20 mL'lik bir şırıngaya 5 mL'lik %50 kontrast ( Malzeme Tablosuna bakınız) ve %50 salin karışımını aspire edin. Balon kateterin şişirme/indirme portuna bağlanın.
- Havayı aspire etmek için şırıngayı çekin ve kateterin içindeki bu havayı şırıngadaki sıvı karışımıyla değiştirin. En az üç kez tekrarlayın.
- Bir deflatör cihazı ( Malzeme Tablosuna bakın) %50 tuzlu su/%50 kontrast madde ile doldurun. 20 mL'lik şırıngayı ayırın ve deflatörü IVL kateterinin şişirme portuna ara konumda üç bir musluk ile bağlayın ve sisteme hava girmediğinden emin olun.
- IVL kateterinin distal ucundaki kılavuz tel çıkış portunu bir salin solüsyonu ile yıkayın.
- Konektör kablosunu steril bir kapağa sarın.
- IVL kateterini steril bir şekilde konektör kablosuna bağlayın. Kaymasını önlemek için steril kateter ile steril kapak arasındaki bağlantının etrafına bir miktar yapışkan bant veya lastik bant sarın.
- IVL jeneratörü üzerindeki tedavi düğmesine basın. Işık turuncudan yeşile dönecektir.
NOT: Balon %50 salin/%50 kontrast madde ile doldurulmadıkça tedavi düğmesine basmayın (aksi takdirde litotripsi yayıcılara zarar verme riski vardır). IVL sistemi artık kullanıma hazırdır (Şekil 1).
5. IVL tedavisi
- Hidrofilik kaplamayı etkinleştirmek için yerleştirmeden önce IVL kateterinin balonunu ve şaftını ıslak hale getirin.
- IVL kateterini telin üzerinden (OTW) 7 F-8 F kılıfına (ana erişim bölgesi) yerleştirin.
- İşaretleyici bantları ilgilenilen bölgeye yerleştirmek için floroskopi kullanın.
- IVL balonunu 4 atm'ye şişirin. Floroskopi kullanarak doğru konumlandırmayı ve şişirmeyi belgeleyin. Şişirilmiş balonda hava görünmediğinden emin olun.
- Konektör kolundaki etkinleştirme düğmesini basılı tutun. 30 IVL darbeli bir döngü uygulamak için 10 saniye basılı tutun. Sesli tıklamalar ve ışık yanıp sönmeleri tedavinin verildiğini onaylayacaktır.
- 30 IVL darbesinin sonunda IVL balonunun şişirme oranını 6 atm'ye yükseltin. Bu basıncı 4 saniye basılı tutun.
- Balonu söndürün ve boş olduğundan emin olmak için negatif basıncı 30 saniye boyunca tutun. Bu işlemi iki kez daha tekrarlayın.
- 30 IVL darbesi (toplamda 300 darbe) ile maksimum 10 döngü için 5.3-5.7 adımlarını tekrarlayın.
- IVL kateterini çıkarmadan önce balonun tamamen söndüğünü onaylayın.
- Daha fazla planlamaya bağlı olarak 0.014" kılavuz teli 0.018"-0.035" kılavuz tel ile değiştirin (adım 5.11-5.12).
- Gerekirse, uyumlu olmayan bir balonla (ör., 6-8 mm) ek perkütan transluminal anjiyoplasti (PTA) yapın.
- Büyük delikli TAVI giriş kılıfını ana erişim alanına yerleştirmeden önce 0.035" sert bir kılavuz telin yerinde olduğundan emin olun.
- TAVI prosedürüne her zamanki gibi devam edin.
6. TAVI sonrası vasküler kapanma
- Yerleştirme kılıfını çıkarmadan önce güvenlik telinin konumunu kontrol edin. Balonlar ve/veya örtülmemiş stentlerle perkütan müdahale için her zaman aklınızda ve kateter laboratuvarında hazır bir kurtarma seçeneği bulundurun.
- Sütür veya tıkaç bazlı vasküler kapatma cihazı kullanarak vasküler kapatma işlemi gerçekleştirin (bkz. Malzeme Tablosu).
- İkincil erişim bölgesinden veya büyük delikli yerleştirme kılıfının yerini alan 6 F'lik bir kılıf aracılığıyla kontrast enjeksiyonu ile vasküler kapanmayı değerlendirir.
NOT: Dijital çıkarma anjiyografisi (DSA), olası vasküler komplikasyonların daha iyi tanımlanmasında yardımcı olabilir17. Modülünüzde DSA modunu seçin ve kullanın ve kaydı gerçekleştirirken hastadan nefesini tutmasını isteyin. - Vasküler bir komplikasyon ortaya çıkarsa, buna göre tedavi edin. Örneğin, önemli ekstravazasyon durumunda kapalı bir stent ve spiral diseksiyonda açıkta bir stent vb. yerleştirin.
Sonuçlar
Kalsifiye PAH'ın IVL tedavisi (Şekil 1) ilk olarak DISRUPT-PAD Avrupa pazar öncesi çalışmasındaaraştırılmıştır 18. Çalışma, periferik IVL tedavisini takiben 35 hastada sadece minimal damar yaralanması pahasına damar çapında akut bir artış olduğunu gösterdi. Çok merkezli DISRUPT-PAD II denemesi19 , bu bulguları 60 hastada doğruladı. DISRUPT PAD III20 , 306 hastanın ciddi kalsifiye femoropopliteal arter hastalığının IVL veya PTA tedavisine 1:1 randomize edildiği gerçek dünya, prospektif, çok merkezli bir çalışma olarak tasarlanmıştır. Balon dilatasyonu sonrası akım sınırlayıcı diseksiyon olmaksızın rezidüel stenoz <%30) olarak tanımlanan işlem başarısı IVL grubunda klasik PTA grubuna göre daha yüksekti (%65.8'e karşı %50.4; p = 0.01). Ayrıca, PTA grubunda (%1.4'e karşı %6.8; p = 0.03), akış sınırlayıcı diseksiyonlar daha sık meydana geldi.
Bu umut verici sonuçlar göz önüne alındığında, IVL, TAVI ve (torasik) endovasküler aort onarımında ((T)EVAR) gerektiği gibi, büyük çaplı cihazların TF dağıtımını sağlamak için giderek daha fazla kullanılmaktadır. Tablo 1, TF-TAVI 11,13,21,22'yi kolaylaştırmak için IVL'nin kullanımına ilişkin rapor veren kayıtlara genel bir bakış sunmaktadır. TAVI cihazının teslimatı tüm vakalarda düşük komplikasyon oranları ile başarılı olmuştur. Kopenhag kayıtdefteri 11, 50 hastanın dahil edildiği ve tedavi edildiği şimdiye kadarki en büyük tek merkezli seriyi bildirdi. Hasta seçimi, Şekil 2'de açıklanan BT önerilerine dayanıyordu. 50 TAVI olgusunun tamamı VARC-2 tanımlı majör vasküler komplikasyon olmaksızın başarılı bir şekilde gerçekleştirildi (Tablo 1). Hiçbir vasküler perforasyon veya yırtılma belgelenmedi ve kapalı olmayan bir stent ile tedavi edilen sadece bir diseksiyon meydana geldi. Vasküler kapatma cihazı yetmezliği oranı nispeten daha yüksekti (%14), bu da 5 hastada (%10) kapalı stent kullanımını gerektirdi11. Bu, bu hastalardaki PAH derecesini ve bu hasta popülasyonunda TAVI sırasında özenli prosedür öncesi planlama ve güvenlik ölçümlerinin kullanılması ihtiyacının altını bir kez daha çizmektedir.

Şekil 1: IVL sistemi. (A) IVL sistem bileşenleri. (B,C) IVL tedavisinden sonra kalsifiye vasküler duvarda 'mikro çatlaklar' gösteren mikro-BT tarama analizi. IVL, intravasküler litotripsi; OTW, kablo üzerinden; PTA, perkütan transluminal anjiyoplasti. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
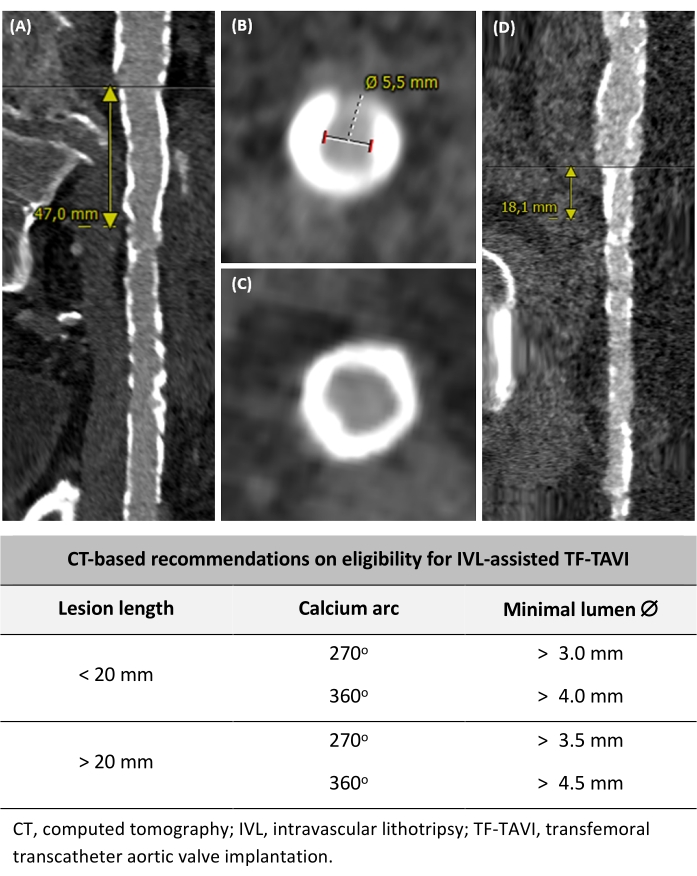
Şekil 2: IVL destekli TF-TAVI için uygunluğun belirlenmesi. (A) Uzun kalsifiye damar segmenti >20 mm uzunluğunda. (B) 270 ° kalsiyum arkı ve minimum lümen çapının ölçümü. (C) Çevresel 360 ° kalsiyum arkı. (D) Şiddetli kalsifiye ancak fokal lezyon <20 mm'dir. İşlem öncesi BT kriterlerine dayanarak, IVL destekli TF-TAVI için uygunluğa ilişkin öneriler de dahil edilmiştir. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
| Sawaya ve ark.11 | Nardi ve ark.22 | Armstrong ve ark.21 | Price ve ark.13 | |
| N = 50 | N = 108 olur | N = 17 olur | N = 9 | |
| Yaş | 78,3 ± 6,7 | 80,5 ± 6,2 | 72,5 ± 8,3 | 79,3 ± 9,8 |
| Prosedür türü | ||||
| TEPE | 50 (100%) | 108 (100%) | 4 (24%) | 4 (44%) |
| TEVAR | - | - | - | 1 (11%) |
| EVAR (EVAR) | - | - | 13 (76%) | 1 (11%) |
| Fenestre EVAR | - | - | - | 3 (33%) |
| Referans kap çapı, mm | 8.7 ± 2.2 | 9.1 (8.3-10.0) | 8.4 ± 2.5 | YOK |
| Damar çapı darlığı, % | 55 ± 13 | 50 ± 11 | 79 ± 19 | YOK |
| Hedef lezyon uzunluğu, mm | 37 ± 16 | 20 (12-30) | 43 ± 22 | 42 ± 31 |
| IVL kateter boyutu | ||||
| 5,0 x 60 mm | - | 2 (1.8%) | YOK | 0 (0) |
| 6,0 x 60 mm | - | 8 (7.1%) | YOK | 4 (40%) |
| 6,5 x 60 mm | - | 6 (5.4%) | YOK | 0 (0) |
| 7,0 x 60 mm | 50 (100%) | 96 (85.7%) | YOK | 6 (60%) |
| # lezyon başına nabız | YOK | 300 (270-300) | 234 ± 144 | YOK |
| Başarılı TF teslimatı | 50 (100%) | 108 (100%) | 17 (100%) | 9 (100%) |
| Komplikasyon | ||||
| Perforasyon | 0 (0) | 0 (0) | 0 (0) | 1 (11%) |
| Kopma | 0 (0) | 1 (0.9%) | 0 (0) | 0 (0) |
| Diseksiyon – stentleme | 1 (2%) | 2 (1.8%) | 0 (0) | 2 (22%) |
Tablo 1: IVL destekli geniş çaplı transfemoral erişim üzerine çalışmalar. Değerler ortalama ± SD veya N'dir (%). N/A, mevcut değil; IVL, intravasküler litotripsi; EVAR, endovasküler aort onarımı; TAVI, transkateter aort kapak implantasyonu; TF, transfemoral; TEVAR, torasik endovasküler aort onarımı.
Ek Dosya 1: Neden perkütan TF yaklaşımı ile TAVI'yi maksimize etmeyi hedeflemelisiniz? Perkütan transfemoral yaklaşımla yapılan TAVI işlemlerinin alternatif yaklaşımlara göre olası avantajları. TAVI, transkateter aort kapak implantasyonu; TF, transfemoral. Bu dosyayı indirmek için lütfen buraya tıklayın.
Tartışmalar
Ağır semptomatik AS'li hastalarda TAVI'nin bir tedavi seçeneği olarak kullanılmaya başlanmasından bu yana, yapılan çalışmalar ve kayıtlar TF ile TAVI'nin daha iyi prosedürel başarı ve daha düşük komplikasyon oranları sağladığını göstermiştir 3,4,23. Sonuç olarak, günümüzde çoğu merkez TAVI prosedürlerinin çoğunu perkütan TF yaklaşımı ile gerçekleştirmeye çalışmaktadır23.
IVL'nin TAVI armamentaryumunda yeni bir araç olarak kullanılmaya başlanması, TF-TAVI için uygun hasta sayısının artmasına neden olmuştur ve operatörlere kalsifiye PAH durumunda TF-TAVI'yi daha güvenli ve verimli bir şekilde gerçekleştirme imkanı sunmaktadır. Kopenhag örneğinde, IVL kullanımı, vasküler komplikasyon riskini artırmadan TF yaklaşımıyla tedavi edilebilecek TAVI vakalarının yüzdesini %90-95 arasında artırmıştır7.
IVL yardımlı TF-TAVI'yi düşünürken, bu vakaların başarılı ve komplikasyonsuz bir şekilde gerçekleştirilmesi için uygun hasta seçimi son derece önemlidir. Kopenhag grubu11 tarafından CT tabanlı bir algoritma önerilmiştir ve diğer İskandinav ve Batı AB ülkelerinde de başarıyla uygulanmıştır. Balonun duvar pozisyonunun, enerjinin damar duvarına10 iletilmesinde önemli olduğunu anlamak da önemlidir. Gerçek dünya pratiğinde, mevcut TAVR dağıtım sistemlerinin/tanıtıcı kılıfların dış çapı 16 F–22 F (yani 5.3–7.3 mm) olduğundan, 22 bağlamında çoğunlukla 6 mm–7 mm IVL balonları kullanılmıştır. Literatürdeki mevcut verilere dayanarak, IVL destekli TF-TAVI'nin güvenilir olduğu zaten gösterilmiştir ve bu da TAVI sistemlerinin %100 başarılı TF dağıtımıyla sonuçlanmıştır22. Bu, özellikle alternatif TAVI erişimi ile daha zor transkateter kalp kapakçığı (THV) doğumları göz önüne alındığında cesaret vericidir.
Son olarak, ciddi kalsifiye iliofemoral vasküler hastalığı olan zorlu TF-TAVI vakalarına girerken özenli güvenlik önlemlerinin alınması gerektiği vurgulanmalıdır. Son zamanlarda yapılan son teknoloji TAVI çalışmaları bile hala %6-8 majör vasküler komplikasyon insidansı göstermektedir24. Bu risk yalnızca daha düşmanca erişimi olan hastaları tedavi ederken artar 25,26. Bununla birlikte, iyi bir işlem öncesi planlama ve TAVI sırasında uygun güvenlik önlemleri ile önemli vasküler komplikasyon oranları sıfıra yakın tutulabilir. Öncelikle ikincil bir erişim sitesine dayanan birçok kurtarma stratejisimevcuttur 7. Klasik bir yaklaşım, kontralateral bir femoral erişim bölgesinden bir geçiş yapmak ve ana erişim kabında ana delinme bölgesini geçerek bir güvenlik telini ilerletmektir. Ayrıca, bir güvenlik teli eklemek için distal ipsilateral veya transradyal erişim düşünülebilir. IVL ile tedavi edilen veya ana ponksiyon bölgesinde vasküler bir komplikasyon meydana gelirse, vasküler sorunları kurtarmak için bir oklüzyon balonu ve/veya (kapatılmamış) stent hızlı ve verimli bir şekilde uygulanabilir. Bu tür kurtarma stratejilerinin kullanılması, birçok TAVI merkezinde erken ambulasyon ve ertesi gün taburcu olmanın daha rutin hale gelmesi nedeniyle mevcut uygulamada bir zorunluluk olan bu zorlu TF-TAVI vakalarının tedavisinde güvenlik sağlar27,28.
Mevcut yaklaşım belirli sınırlamalardan muzdariptir. Şu anda, hangi hastaların IVL destekli TF-TAVI için uygun olduğunu gösteren iyi tanımlanmış bir kılavuz veya talimat bulunmamaktadır. Büyük TAVI merkezlerindeki deneyimlere dayanarak, BT tabanlı bir algoritma önerilmiştir11. Ancak bu cut-off değerleri girişimsel ekibin tecrübesine bağlı olarak farklı olabilir. Girişimsel ekibin perkütan periferik vasküler girişimleri gerçekleştirebilecek beceri ve uzmanlığa sahip olduğunu ve bu vakalarla ilgilenirken kateter laboratuvarında tüm araç/gereçlerin bulunduğunu doğrulamak önemlidir. IVL tedavisi ayrıca TAVI prosedürüne belirli bir ekonomik maliyet ekler; bununla birlikte, genel anesteziden kaçınma, yoğun bakım izleme ihtiyacı, cerrahi bir yara ve erken ambulasyon29 ve taburculuk 27,28 olasılığının IVL tedavisi için bu ek maliyeti (büyük ölçüde) telafi etmesi beklenmektedir. Ayrıca, transfemoral erişim, operatöre daha az radyasyon maruziyeti ile ilişkilidir30 (Ek Dosya 1).
Bir hasta, dikkatli bir işlem öncesi BT-anjiyo analizinden sonra TF-TAVI için uygun görülmezse, alternatif erişimli TAVI tipik olarak düşünülür. Bununla birlikte, bu stratejiler daha invazivdir, özel deneyim gerektirir, genellikle düşük hacimli TAVI merkezlerinde eksiktir ve daha yüksek peri-prosedürel komplikasyon oranları ile ilişkilidir 3,4. TF-TAVI için sınırda kabul edilebilir iliofemoral erişimi olan hastalarda klasik balon PTA da düşünülebilir. Bu strateji daha ucuz ve zaman açısından daha verimlidir, ancak aynı zamanda diz altı müdahaleler için DISRUPT PAD III trail20'de bildirildiği gibi daha az luminal kazanç ve majör vasküler komplikasyon riskinin artması16 ile de ilişkilendirilebilir. Bu konuda daha fazla araştırmaya ihtiyaç var.
Başka bir alternatif strateji, çoklu kapalı stentlerin iliofemoral eksene bir tür 'endo-kanallar' olarak implante edildiği, erişim damarlarının kontrollü yırtılmasına neden olan ve daha büyük çaplara genişleme ile sonuçlanan 'aç-ve-çatlat' tekniğinin kullanılmasıdır31. Bu tekniğin avantajı, geniş vasküler perforasyon, yırtılma ve diseksiyona karşı koruma sağlamasıdır. Öte yandan, bu tekniğin birçok dezavantajı da vardır: yüksek maliyet, restenoz riski ve daha invaziv karakter.
Açıklamalar
Prof. Dr. De Backer, Shockwave Medical Inc.'den konuşmacı ücreti aldı. Diğer tüm yazarlar ilgili çıkar çatışmalarını bildirmez.
Teşekkürler
Yazarların kabul edecek hiçbir şeyi yok.
Malzemeler
| Name | Company | Catalog Number | Comments |
| 0.014” guidewire | Floppy II Extra Support Guide Wire, Abbott, USA | 22299M | |
| 0.035’’ stiff guidewire | Amplatz superstiff j-tip 7 cm floppy, Boston Scientific, USA | M001465020 | |
| 20 mL syringe | |||
| 6 F or 8 F femoral sheat | Radifocus Introducer II, Terumo | RS*B70N10MRD and RS*B80N10MRD | |
| 6-8 F Arrow sheat 35 cm- if contralateral access | Teleflex | CL07635 and CL07835 | |
| Arterial puncture needle | Percutaneous entry thinwall needle, Cook Medical | SDN18-18-7.0 | |
| Contrast solution | Visipaque 350, GE Healthcare | ||
| CT angiography-based 3D reconstruction dedicated software | 3mensio, Pie Medical, The Netherlands | ||
| Diagnostic catheter | 6F IMA diagnostic catheter, Cordis | 534-6605 | |
| Echo probe sterile cover | CIV-flex transducer cover, CIVCO | 610-1212 | |
| Indeflator device (20 mL) | Everest 30, Medtronic | AC3200 | |
| IVL Connector Cable | Shockwave medical | IVLCC | |
| IVL generator | Shockwave medical | IVLGCC | |
| Local anesthetic | Xylocain 10 mg/mL, Aspen | ||
| Non-compliant balloon | Z-MED II balloon 6 to 8 mm, Numed Canada inc. | PDZ622 | |
| Safety wire | 0.018’’ Platinum Plus guidewire, Boston Scientific, USA | M0014666050 | |
| Shockwave M5/M5+ catheter (7 mm-8 mm diameter) | Shockwave medical | M5IVL7060 - M5PIVL7060 - M5PIVL8060 | |
| Standard J-wire | angiodyn guide wire j-tip, B. Braun | 5050200 | |
| Sterile cover for shockwave connector cable | camera drape, Mönlycke health care | ||
| Three-way stopcock | |||
| Unfractionated heparin | 10 mL vials of 1000 IE/mL, Amgros I/S | ||
| Vascular closure device | Perclose Prostyle device, Abbott, USA | 12773-02 | |
| Vascular echo probe | |||
| Manta VCD, Essential Medical, USA | 2156NE, 2115NE |
Referanslar
- Mack, M. J., et al. Transcatheter aortic-valve replacement with a balloon-expandable valve in low-risk patients. The New England Journal of Medicine. 380 (18), 1695-1705 (2019).
- Popma, J. J., et al. Transcatheter aortic-valve replacement with a self-expanding valve in low-risk patients. New England Journal of Medicine. 380 (18), 1706-1715 (2019).
- Blackstone, E. H., et al. Propensity-matched comparisons of clinical outcomes after transapical or transfemoral transcatheter aortic valve replacement. A placement of aortic transcatheter valves (PARTNER)-I trial substudy. Circulation. 131 (22), 1989-1999 (2015).
- Siontis, G. C. M., et al. Transcatheter aortic valve implantation vs. surgical aortic valve replacement for treatment of severe aortic stenosis: a meta-analysis of randomized trials. European Heart Journal. 37 (47), 3503-3512 (2016).
- Vahanian, A., et al. 2021 ESC/EACTS Guidelines for the management of valvular heart disease. European Heart Journal. 43 (7), 561-632 (2021).
- Ueshima, D., et al. The impact of pre-existing peripheral artery disease on transcatheter aortic valve implantation outcomes: A systematic review and meta-analysis. Catheterization and Cardiovascular Interventions. 95 (5), 993-1000 (2020).
- Costa, G., Bieliauskas, G., Fukutomi, M., Ihlemann, N., Søndergaard, L., De Backer, O. Feasibility and safety of a fully percutaneous transcatheter aortic valve replacement program. Catheterization and Cardiovascular Interventions. 97 (3), 418-424 (2021).
- Cleveland, R. O., McAteer, J. A. Chapter 38, The physics of shock wave lithotripsy. Smith's Textbook on Endourology. 1, 529-558 (2007).
- Dini, C. S., et al. Intravascular lithotripsy for calcific coronary and peripheral artery stenoses. EuroIntervention. 15 (8), 714-721 (2019).
- Kereiakes, D. J., et al. Principles of intravascular lithotripsy for calcific plaque modification. JACC: Cardiovascular Interventions. 14 (12), 1275-1292 (2021).
- Sawaya, F. J., et al. Intravascular lithotripsy-assisted transfemoral TAVI: The Copenhagen experience and literature review. Frontiers in Cardiovascular Medicine. 8, 1-7 (2021).
- Nardi, G., et al. Peripheral intravascular lithotripsy to facilitate transfemoral TAVR: a multicentric prospective registry. European Heart Journal. 42, 1-11 (2021).
- Price, L. Z., Safir, S. R., Faries, P. L., McKinsey, J. F., Tang, G. H. L., Tadros, R. O. Shockwave lithotripsy facilitates large-bore vascular access through calcified arteries. Journal of Vascular Surgery Cases and Innovative Techniques. 7 (1), 164-170 (2021).
- Blanke, P., et al. Computed Tomography Imaging in the context of Transcatheter Aortic Valve Implantation (TAVI)/Transcatheter Aortic Valve Replacement (TAVR): An expert consensus document of the Society of Cardiovascular Computed Tomography. JACC: Cardiovascular Imaging. 12 (1), 1-24 (2019).
- Okuyama, K., et al. Transfemoral access assessment for transcatheter aortic valve replacement: evidence-based application of computed tomography over invasive angiography. Circulation Cardiovascular Imaging. 8 (1), 001995 (2015).
- Staniloae, C. S., et al. Systematic transfemoral transarterial transcatheter aortic valve replacement in hostile vascular access. Structural Heart. 3 (1), 34-40 (2019).
- El-Mawardy, M., et al. Impact of femoral artery puncture using digital subtraction angiography and road mapping on vascular and bleeding complications after transfemoral transcatheter aortic valve implantation. EuroIntervention. 12 (13), 1667-1673 (2017).
- Marianne, B., et al. Safety and performance of lithoplasty for treatment of calcified peripheral artery lesions. Journal of the American College of Cardiology. 70 (7), 908-910 (2017).
- Brodmann, M., et al. Primary outcomes and mechanism of action of intravascular lithotripsy in calcified, femoropopliteal lesions: Results of Disrupt PAD II. Catheterization and cardiovascular interventions Official journal of the Society for Cardiac Angiography & Interventions. 93 (2), 335-342 (2019).
- Tepe, G., et al. Intravascular lithotripsy for peripheral artery calcification: 30-day outcomes from the randomized Disrupt PAD III Trial. JACC: Cardiovascular Interventions. 14 (12), 1352-1361 (2021).
- Armstrong, E. J., et al. Intravascular lithotripsy for treatment of calcified, stenotic iliac arteries: a cohort analysis from the Disrupt PAD III Study. Cardiovascular revascularization medicine including molecular interventions. 21 (10), 1262-1268 (2020).
- Nardi, G., et al. Peripheral intravascular lithotripsy of iliofemoral arteries to facilitate transfemoral TAVI: a multicentre prospective registry. EuroIntervention. , (2021).
- Carroll, J. D., et al. STS-ACC TVT Registry of transcatheter aortic valve replacement. Journal of the American College of Cardiology. 76 (21), 2492-2516 (2020).
- Scarsini, R., et al. Impact of complications during transfemoral transcatheter aortic valve replacement: How can they be avoided and managed. Journal of the American Heart Association. 8 (18), 013801 (2019).
- Hayashida, K., et al. Transfemoral aortic valve implantation new criteria to predict vascular complications. JACC. Cardiovascular interventions. 4 (8), 851-858 (2011).
- Stefan, T., et al. Percutaneous aortic valve replacement. Journal of the American College of Cardiology. 59 (2), 113-118 (2012).
- Barbanti, M., et al. Optimising patient discharge management after transfemoral transcatheter aortic valve implantation: the multicentre European FAST-TAVI trial. EuroIntervention. 15 (2), 147-154 (2019).
- Wood, D. A., et al. The vancouver 3M (multidisciplinary, multimodality, but minimalist) clinical pathway facilitates safe next-day discharge home at low-, medium-, and high-volume transfemoral transcatheter aortic valve replacement centers. JACC: Cardiovascular Interventions. 12 (5), 459-469 (2019).
- Vendrik, J., et al. Early mobilisation after transfemoral transcatheter aortic valve implantation: results of the MobiTAVI trial. Netherlands Heart Journal: Monthly journal of the Netherlands Society of Cardiology and the Netherlands Heart Foundation. 28 (5), 240-248 (2020).
- Aquino, A., et al. Radiation exposure during transcatheter valve replacement: what cardiac surgeons need to know. The Annals of Thoracic Surgery. 109 (1), 118-122 (2020).
- Asciutto, G., Aronici, M., Resch, T., Sonesson, B., Kristmundsson, T., Dias, N. V. Endoconduits with "Pave and Crack" technique avoid open ilio-femoral conduits with sustainable mid-term results. European Journal of Vascular and Endovascular Surgery. 54 (4), 472-479 (2017).
Yeniden Basımlar ve İzinler
Bu JoVE makalesinin metnini veya resimlerini yeniden kullanma izni talebi
Izin talebiThis article has been published
Video Coming Soon
JoVE Hakkında
Telif Hakkı © 2020 MyJove Corporation. Tüm hakları saklıdır