Method Article
Внутрисосудистая трансфеморальная транскатетерная имплантация аортального клапана с помощью литотрипсии
В этой статье
Резюме
Было показано, что транскатетерная имплантация аортального клапана (TAVI) дает наилучшие клинические результаты при выполнении чрескожного трансфеморального доступа. Внутрисосудистая литотрипсия (ИВЛ) может способствовать трансфеморальному процессу у пациентов с кальцинированным заболеванием подвздошно-бедренных сосудов и пограничными внутрипросветными диаметрами. Настоящий протокол описывает трансфеморальный TAVI с помощью IVL.
Аннотация
В течение последнего десятилетия транскатетерная имплантация аортального клапана (TAVI) превратилась в хорошо зарекомендовавшую себя терапию для стареющих пациентов, страдающих от симптоматического тяжелого стеноза аортального клапана. Это также отражено в недавно обновленных международных рекомендациях по ведению пациентов с клапанными пороками сердца. Трансфеморальный (TF) подход TAVI оказался более эффективным, чем альтернативные стратегии доступа. С введением внутрисосудистой литотрипсии (ИВЛ) пациенты с кальцинированным заболеванием подвздошно-бедренных сосудов и пограничными внутрипросветными диаметрами также стали кандидатами на чрескожную TF-TAVI. Кроме того, ИВЛ снижает риск серьезных сосудистых осложнений за счет модификации поверхностного и глубокого сосудистого кальция, тем самым изменяя податливость сосудов и контролируя расширение просвета. Таким образом, было показано, что IVL безопасно облегчает доставку TF с помощью устройств TAVI у пациентов с кальцинированным заболеванием периферических артерий. Цель данной статьи — предоставить подробное пошаговое описание того, как безопасно и эффективно выполнять TF-TAVI с помощью IVL. Кроме того, включен обзор литературы о результатах, полученных с помощью этой технологии, а также краткое обсуждение этого уникального подхода TAVI.
Введение
Транскатетерная имплантация аортального клапана (TAVI) оказалась ценной терапией для пожилых пациентов, страдающих симптоматическим тяжелым стенозом аортального клапана (АС) по всем категориям хирургического риска 1,2. Данные и результаты наиболее убедительны для тех пациентов, у которых процедура TAVI может быть выполнена трансфеморальным (TF) доступом. TAVI при альтернативном доступе, таком как трансподключичный, трансаксиллярный, транскаротидный, транскавальный и трансапикальный доступ, также может быть рассмотрен. Тем не менее, частота осложнений при TAVI при альтернативном доступе выше, чем TF-TAVI 3,4. Это также отражено в самых последних рекомендациях ЕС и США по ведению пациентов с клапанной болезнью сердца5, в которых TF-TAVI играет заметную роль в качестве варианта лечения пациентов с симптоматическим тяжелым АС.
Несмотря на то, что существует консенсус в отношении того, что TF-TAVI должен быть стандартной стратегией для пациентов с надлежащим подвздошно-бедренным доступом5, заболевание периферических артерий (ЗПА) не является редкостью у пациентов, которым запланирована TAVI, учитывая их преклонный возраст и часто множественные сопутствующие заболевания6. За последние несколько лет в области TAVI произошла стремительная технологическая эволюция, в результате которой были созданы устройства TAVI с более низкими профилями вставки и более гибкими системами подачи. Кроме того, повышенный опыт оператора позволил увеличить использование полностью чрескожного подхода TF-TAVI. В настоящее время более 90% случаев TAVI выполняются таким образом в самых современных центрах TAVI7.
Тем не менее, группа пациентов (5-10%) остаются хорошими кандидатами на TAVI, но страдают от сильно кальцинированного ЗПА. Для многих из этих пациентов введение периферической внутрисосудистой литотрипсии (ИВЛ) открыло возможность лечения с помощью TF-TAVI. При использовании IVL генерируются звуковые волны давления с помощью миниатюрных литотриптеров, излучателей, встроенных в воздушный шар. Внутри воздушного шара создается пузырь пара, который быстро расширяется и схлопывается, доставляя электрическую энергию. При этом генерируются звуковые волны давления, сходные по своей форме с теми, которые используются при экстракорпоральной литотрипсии нефролитиаза. Эти волны распространяются по сосуду с положительным пиковым давлением около 50 атм, тем самым растрескивая и модифицируя как поверхностный, так и глубокий сосудистый кальций, в конечном итоге изменяя податливость сосуда и обеспечивая контролируемое расширение света 8,9,10 (Рисунок 1). Таким образом, было показано, что ИВЛ облегчает доставку ТФ устройств TAVI у пациентов с кальцинированным ЗПА безопасным способом 11,10,13. Эти баллоны IVL доступны в различных диаметрах от 3,5 мм до 7 мм и длине 60 мм.
Целью данной статьи является подробное описание безопасного и эффективного выполнения ИВЛ TF-TAVI с помощью IVL. Кроме того, включен обзор литературы о результатах, полученных с помощью этой технологии, а также краткое обсуждение этого нового подхода TAVI.
Пациентам (мужчинам/женщинам) с патологической подвздошно-бедренной анатомией, соответствующей следующим критериям, может быть предложена IVL-ассистированная TF-TAVI (Рисунок 2): (1) Подвздошно-бедренное сосудистое заболевание с длиной поражения <20 мм и кальциевой дугой ±270°, с минимальным диаметром просвета >3,0 мм, (2) Подвздошно-бедренное сосудистое заболевание с длиной поражения <20 мм и углом кальция ±360°, имеющие минимальный диаметр просвета >4,0 мм, (3) подвздошно-бедренное сосудистое заболевание с длиной поражения >20 мм и кальциевой дугой ±270°, имеющее минимальный диаметр просвета >3,5 мм, и (4) подвздошно-бедренное сосудистое заболевание с длиной поражения >20 мм и кальциевым дуговым ±360°, обладающее минимальным диаметром просвета >4,5 мм. Эти рекомендации основаны на мнении экспертов и местной практике.
протокол
Протокол одобрен комитетом по этике исследований на людях Университетской больницы Копенгагена, и исследования проводятся в соответствии с рекомендациями указанного комитета по этике. В соответствии с местной политикой, все пациенты дали информированное согласие на процедуру TAVI, компьютерную томографию сердца и анонимные данные для исследований.
1. Предварительное планирование
- Осмотрите аорто-подвздошно-бедренные сосуды, начиная от аортального клапана, через дугу аорты, до общей бедренной артерии (КФА) и бифуркации бедренной кости. Для точной оценки выполните специализированную ангиографию с помощью компьютерной томографии (КТ)14 и сделайте трехмерную (3D) реконструкцию на основе ангиографии с использованием специального программного обеспечения15 (см. Таблицу материалов).
- Визуально оцените степень извитости сосуда.
- Визуально оценить степень и количество кальцификации сосудов (дуга, морфология и т.д.)16. Особое внимание уделите кальцинированным местам с кальцинированной окружностью >270°.
- Измерьте минимальный диаметр просвета (MLD), максимальный диаметр просвета и средний диаметр просвета в месте наиболее критических кальцинатов и стенозов16.
- Принять решение о целесообразности применения подхода TF для TAVI. Оцените необходимость и преимущества подхода к TF с помощью IVL. Примите во внимание рекомендации, представленные на рисунке 2.
- Определите область, представляющую интерес для возможного лечения IVL: бифуркация подвздошной кости, общая подвздошная артерия и/или наружная подвздошная артерия.
- Определение предпочтительного места доступа/пункции TAVI по данным предпроцедурной КТ-ангиографии; Это касается бифуркации бедренной кости и головки бедренной кости.
- Определитесь с диаметром и длиной (не)закрытых стентов, если это необходимо в ситуациях восстановления сосудов.
2. Получение сосудистого доступа
- Применяйте местную анестезию путем введения ~10-20 мл раствора ксилокаина (10 мг/мл) в кожу и подкожную клетчатку в предпочтительном месте пункции TAVI. Подтвердите действие анестезии, проверив чувствительность кожи иглой.
- Выполните прокол CFA под эхо-контролем и вставьте проводниковую проволоку 0,035 дюйма (см. Таблицу материалов).
ПРИМЕЧАНИЕ: Избегайте пункции CFA слишком близко к бифуркации бедренной кости, так как это может усложнить и поставить под угрозу возможность проведения стентирования CFA в случае отказа устройства для закрытия сосудов. Убедитесь в этом с помощью рентгеноскопии. - Сделайте надрез кожи в 2-3 см и вставьте над проволокой расширитель 7 F-8 F (см. Таблицу материалов).
- Вставьте проводник 0,035 дюйма в артерию и снимите расширитель 7 F-8 F. Определитесь со стратегией закрытия сосудов (например, на основе швов, с помощью пробки и т. д.) и при необходимости выполните маневры перед закрытием.
- Вставьте оболочку 7 F-8 F (см. Таблицу материалов) над проволокой.
- Ввести гепарин внутривенно в соответствии с местным протоколом (например, 100 МЕ/кг).
3. Использование и расположение страховочной проволоки
- При чрескожном вмешательстве в месте лечения ИВЛ поместите предохранительную проволоку через основное место доступа и проволоку в брюшную аорту. Строго храните эту проволоку даже после втягивания системы TAVI и вставной оболочки большого отверстия.
ПРИМЕЧАНИЕ: Если основное место доступа TAVI не поражено, нет абсолютной необходимости прокладывать страховочный трос поперек основного места прокола. - В случае сосудистого заболевания в месте доступа TAVI рассмотрите возможность прокладки предохранительной проволоки, пересекающей основное место прокола, либо через контралатеральный (например, через длинную оболочку 6 F-8 F), нижнюю ипсилатеральную или трансрадиальную вторичную артериальную доступность. Используйте эту страховочную проволоку для лечения сосудистых осложнений в местах пункции и/или лечения IVL.
- Выберите предохранительную проволоку 0,018 дюйма (которая достаточно жесткая, см. Таблицу материалов) для доставки сосудистых баллонов и/или стентов, если это необходимо, но с гибким, нетравматичным наконечником. Удерживайте эту страховочную проволоку на месте в течение всей процедуры TAVI до подтверждения хорошего закрытия сосудов.
4. Настройка системы IVL
- Вставьте направляющую проволоку 0,014 дюйма, желательно с дополнительными опорными характеристиками, в оболочку 7F-8F на основном месте доступа TAVI. Не проталкивайте этот провод через дугу аорты.
- Включите генератор IVL и подключите к нему соединительный кабель (см. Таблицу материалов).
- Выберите катетер IVL длиной 110 см с длиной баллона 60 мм и диаметром от 3,5 до 8 мм в системе over-the-wire (OTW) (см. Таблицу материалов).
ПРИМЕЧАНИЕ: На дистальном конце катетера есть три порта: один для подключения разъема IVL, один для надувания и сдувания баллона и один, который подходит к проводнику 0,014 дюйма. - Подготовьте катетер/баллон IVL, следуя приведенным ниже инструкциям.
- Асасируйте 5 мл 50% контраста (см. Таблицу материалов) и 50% физиологического раствора в шприц объемом 20 мл. Подсоедините к порту надувания/сдувания баллонного катетера.
- Потяните за шприц, чтобы втянуть воздух, и замените этот воздух внутри катетера жидкой смесью в шприце. Повторите не менее трех раз.
- Заполните устройство с индефлятором (см. Таблицу материалов) 50% физиологическим раствором/50% контрастным веществом. Отсоедините шприц объемом 20 мл и подсоедините индефлятор к порту надувания катетера IVL с помощью трехстороннего запорного крана в промежуточном положении, следя за тем, чтобы воздух не подавался в систему.
- Промойте выходной порт проводника на дистальном конце катетера IVL физиологическим раствором.
- Оберните соединительный кабель в стерильную крышку.
- Подсоедините катетер IVL стерильным способом к соединительному кабелю. Оберните пластырем или резиновой лентой место соединения между стерильным катетером и стерильной крышкой, чтобы предотвратить его скольжение.
- Нажмите кнопку терапии на генераторе IVL. Свет переключится с оранжевого на зеленый.
ПРИМЕЧАНИЕ: Не нажимайте кнопку терапии, если баллон не заполнен 50% физиологическим раствором/50% контрастным веществом (в противном случае существует риск повреждения излучателей литотрипсии). Теперь система IVL готова к использованию (Рисунок 1).
5. Лечение IVL
- Перед введением намочите баллон и стержень катетера IVL, чтобы активировать гидрофильное покрытие.
- Вставьте катетер IVL через проволоку (OTW) в оболочку 7 F-8 F (основное место доступа).
- Используйте рентгеноскопию для позиционирования маркерных полос в области интереса.
- Надуйте баллон IVL до 4 атм. Документируйте правильное позиционирование и накачивание с помощью рентгеноскопии. Убедитесь, что в надутом воздушном шаре не видно воздуха.
- Нажмите и удерживайте кнопку активации на рукоятке разъема. Задержитесь на 10 с, чтобы применить один цикл из 30 импульсов IVL. Слышимые щелчки и вспышки света подтвердят, что терапия завершена.
- По окончании 30 импульсов IVL увеличьте надувание баллона IVL до 6 атм. Удерживайте это давление в течение 4 с.
- Сдуйте баллон и поддерживайте отрицательное давление в течение 30 секунд, чтобы убедиться, что он пуст. Повторите это действие еще два раза.
- Повторите шаги 5.3-5.7 в течение максимум 10 циклов с 30 импульсами IVL (всего 300 импульсов).
- Перед удалением катетера IVL убедитесь, что баллон полностью спущен.
- Замените направляющую проволоку 0,014" на направляющую проволоку 0,018"-0,035", в зависимости от дальнейшего планирования (шаги 5.11-5.12).
- При необходимости проведите дополнительную чрескожную транслюминальную ангиопластику (ЧТА) с неподатливым баллоном (например, 6-8 мм).
- Убедитесь, что жесткая направляющая проволока диаметром 0,035 дюйма установлена, прежде чем вставлять интродьюсерную оболочку TAVI большого диаметра в основное место доступа.
- Продолжайте процедуру TAVI, как обычно.
6. Закрытие сосудов после TAVI
- Перед снятием вводной оболочки проверьте положение предохранительной проволоки. Всегда имейте под рукой вариант спасения для чрескожного вмешательства с баллонами и/или (не)закрытыми стентами и готовьте их в катетеризационной лаборатории.
- Выполните закрытие сосудов с помощью устройства для закрытия сосудов на основе швов или пробки (см. Таблицу материалов).
- Оценивает сосудистое закрытие с помощью введения контрастного вещества, либо из места вторичного доступа, либо через тубус 6 F, который заменил тубус с большим отверстием.
ПРИМЕЧАНИЕ: Цифровая субтракционная ангиография (DSA) может быть полезна для лучшего выявления возможных сосудистых осложнений17. Выберите и используйте режим DSA на модуле и попросите пациента задержать дыхание во время записи. - Если возникает сосудистое осложнение, лечите соответственно. Например, поставить закрытый стент при значительной экстравазации и непокрытый стент при спиральном рассечении и т.д.
Результаты
Лечение ИВЛ (рис. 1) кальцинированной PAD было впервые изучено в европейском предпродажном исследовании DISRUPT-PAD18. Исследование показало острое увеличение диаметра сосудов у 35 пациентов после лечения периферическим ИВЛ ценой минимального повреждения сосудов. Многоцентровое исследование DISRUPT-PAD II19 подтвердило эти результаты у 60 пациентов. DISRUPT PAD III20 был разработан как реальное, проспективное, многоцентровое исследование, в котором 306 пациентов были рандомизированы в соотношении 1:1 к IVL или PTA для лечения сильно кальцинированного заболевания бедренно-подколенной артерии. Успех процедуры, определяемый как остаточный стеноз <30% без ограничивающей поток диссекции после баллонной дилатации, был больше в группе IVL, чем в группе классической ЧТА (65,8% против 50,4%; p = 0,01). Кроме того, в группе ЧТА (1,4% против 6,8%; p = 0,03) чаще встречались расслоения, ограничивающие поток.
Учитывая эти многообещающие результаты, IVL все чаще используется для обеспечения доставки TF устройств большого диаметра, необходимых при TAVI и (грудной) эндоваскулярной хирургии аорты ((T)EVAR). В таблице 1 представлен обзор реестров, отчитывающихся об использовании IVL для упрощения TF-TAVI 11,13,21,22. Поставка аппарата TAVI была успешной во всех случаях, с низким уровнем осложнений. Копенгагенский реестр11 сообщил о крупнейшей на сегодняшний день серии одноцентровых исследований, в которую были включены и пролечены 50 пациентов. Отбор пациентов проводился на основе рекомендаций по проведению КТ, описанных на рисунке 2. Все 50 случаев TAVI были выполнены успешно без больших сосудистых осложнений, определенных VARC-2 (Таблица 1). Никаких сосудистых перфораций или разрывов не было задокументировано, и произошло только одно расслоение, которое было обработано с помощью незакрытого стента. Наблюдалась относительно более высокая частота неудач устройства для закрытия сосудов (14%), что потребовало использования закрытого стента у 5 пациентов (10%)11. Это еще раз подчеркивает степень ЗПА у этих пациентов и необходимость тщательного предпроцедурного планирования и использования измерений безопасности во время ТАВИ в этой популяции пациентов.

Рисунок 1: Система IVL. (A) Компоненты системы IVL. (В,В) Анализ с помощью микрокомпьютерной томографии показал «микротрещины» в кальцинированной сосудистой стенке после лечения IVL. IVL, внутрисосудистая литотрипсия; OTW, over-the-wire; ЧТА, чрескожная транслюминальная ангиопластика. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
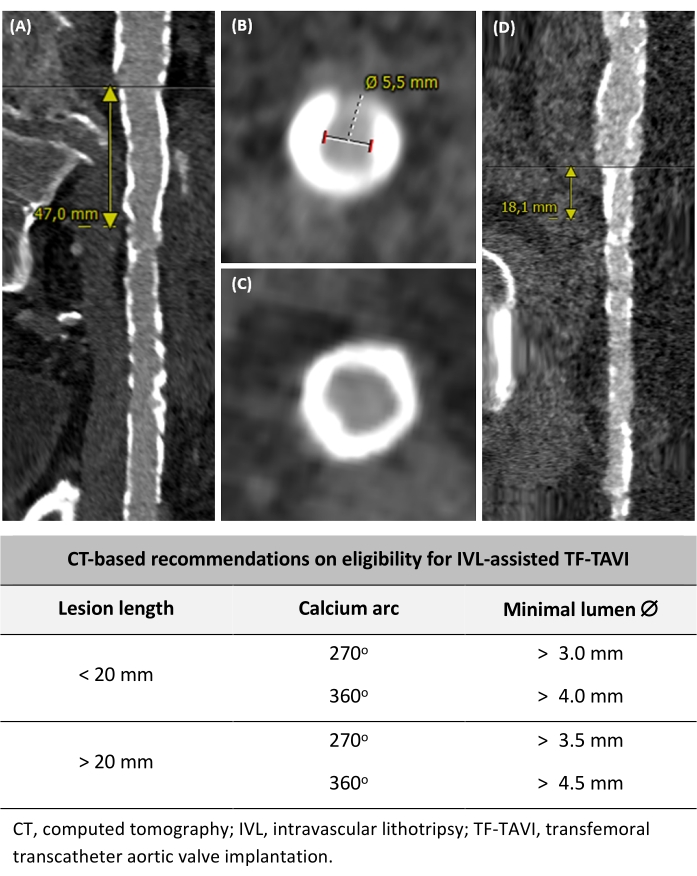
Рисунок 2: Определение соответствия критериям для проведения TF-TAVI с помощью IVL. (A) Длинный кальцинированный сегмент сосуда длиной >20 мм. (B) Кальциевая дуга 270° и измерение минимального диаметра светового просвета. (C) Окружность на 360° кальциевая дуга. (D) Сильно кальцинированное, но очаговое поражение размером <20 мм. На основе критериев предпроцедурной КТ также включены рекомендации по приемлемости для проведения TF-TAVI с помощью IVL. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
| Савайя и др.11 | Нарди и др.22 | Армстронг и др.21 | Прайс и др.13 | |
| N = 50 | N = 108 | N = 17 | N = 9 | |
| Возраст | 78,3 ± 6,7 | 80,5 ± 6,2 | 72,5 ± 8,3 | 79,3 ± 9,8 |
| Тип процедуры | ||||
| ТАВИ | 50 (100%) | 108 (100%) | 4 (24%) | 4 (44%) |
| ТЕВАР | - | - | - | 1 (11%) |
| ЭВАР | - | - | 13 (76%) | 1 (11%) |
| Фенестрированный EVAR | - | - | - | 3 (33%) |
| Диаметр эталонного сосуда, мм | 8.7 ± 2.2 | 9.1 (8.3-10.0) | 8,4 ± 2,5 | Н/Д |
| Стеноз диаметра сосуда, % | 55 ±13 | 50 ±11 | 79 ±19 | Н/Д |
| Длина поражения-мишени, мм | 37 ±16 | 20 (12-30) | 43 ±22 | 42 ±31 |
| Размер катетера IVL | ||||
| 5,0 x 60 мм | - | 2 (1.8%) | Н/Д | 0 (0) |
| 6,0 x 60 мм | - | 8 (7.1%) | Н/Д | 4 (40%) |
| 6,5 x 60 мм | - | 6 (5.4%) | Н/Д | 0 (0) |
| 7,0 x 60 мм | 50 (100%) | 96 (85.7%) | Н/Д | 6 (60%) |
| # пульсов на поражение | Н/Д | 300 (270-300) | 234 ± 144 | Н/Д |
| Успешная доставка TF | 50 (100%) | 108 (100%) | 17 (100%) | 9 (100%) |
| Осложнений | ||||
| Перфорация | 0 (0) | 0 (0) | 0 (0) | 1 (11%) |
| Разрыв | 0 (0) | 1 (0.9%) | 0 (0) | 0 (0) |
| Диссекция – стентирование | 1 (2%) | 2 (1.8%) | 0 (0) | 2 (22%) |
Таблица 1: Исследования трансфеморального доступа большого диаметра с помощью IVL. Значения являются средними ± SD или N (%). Н/Д, нет в наличии; IVL, внутрисосудистая литотрипсия; ЭВР, эндоваскулярное восстановление аорты; TAVI, транскатетерная имплантация аортального клапана; ТФ, трансфеморальный; TEVAR, эндоваскулярное восстановление грудного отдела аорты.
Дополнительный файл 1: Зачем стремиться к максимизации TAVI с помощью чрескожного подхода TF? Возможные преимущества процедур TAVI при чрескожном трансфеморальном доступе по сравнению с альтернативными подходами. TAVI, транскатетерная имплантация аортального клапана; ТФ, трансфеморальный. Пожалуйста, нажмите здесь, чтобы загрузить этот файл.
Обсуждение
С момента введения TAVI в качестве варианта лечения пациентов с тяжелыми симптоматическими АС, исследования и регистры показали, что подход TAVI by TF обеспечивает лучший успех процедуры и меньшую частоту осложнений 3,4,23. В результате, большинство центров в настоящее время стремятся выполнять большинство своих процедур TAVI с помощью чрескожного подхода TF23.
Внедрение ИВЛ в качестве нового инструмента в арсенале TAVI привело к увеличению числа пациентов, подходящих для TF-TAVI, и дает операторам возможность выполнять TF-TAVI более безопасно и эффективно в случае кальцинированной ЗПА. В примере Копенгагена использование ИВЛ увеличило процент случаев TAVI, которые можно было бы лечить с помощью TF-подхода, с 90% до 95%, не увеличивая риск сосудистых осложнений7.
При рассмотрении TF-TAVI с помощью IVL правильный отбор пациентов имеет первостепенное значение для успешного выполнения этих случаев без осложнений. Алгоритм на основе компьютерной томографии был предложен Копенгагенской группой11 и также был успешно реализован в других странах Северной Европы и Западной части ЕС. Также важно понимать, что примыкание к стенке воздушного шара имеет важное значение для передачи энергии на стенку судна10. В реальной практике в контексте 22 в основном использовались баллоны IVL диаметром 6–7 мм, так как внешний диаметр современных систем доставки/оболочек интродьюсеров TAVR составляет 16–22 F (т.е. 5,3–7,3 мм). На основании имеющихся в литературе данных уже доказана надежность TF-TAVI с помощью IVL, что привело к 100% успешной доставке TF систем TAVI22. Это обнадеживает, особенно с учетом более сложных транскатетерных доставок сердечного клапана (THV) с альтернативным доступом TAVI.
Наконец, следует подчеркнуть, что необходимо принимать тщательные меры безопасности при работе со сложными случаями TF-TAVI с сильно кальцинированным подвздошно-бедренным заболеванием сосудов. Даже недавние современные исследования TAVI по-прежнему показывают частоту 6-8% серьезных сосудистых осложнений24. Этот риск только увеличивается при лечении пациентов с более враждебным доступом25,26. Тем не менее, при хорошем предпроцедурном планировании и надлежащих мерах безопасности во время TAVI, значительная частота сосудистых осложнений может быть близка к нулю. Существует множество стратегий спасения7, в первую очередь полагающихся на сайт вторичного доступа. Классический подход заключается в выполнении кроссинговера от контралатерального места бедренного доступа и продвижении предохранительного троса в главном сосуде доступа, проходя через основное место прокола. Кроме того, можно рассмотреть возможность дистального ипсилатерального или трансрадиального доступа для введения предохранительной проволоки. При возникновении сосудистых осложнений либо в месте проведения ВВЛ, либо в месте основной пункции, окклюзионный баллон и/или (не)закрытый стент могут быть быстро и эффективно развернуты для спасения сосудистых проблем. Использование таких стратегий спасения обеспечивает безопасность при лечении этих сложных случаев TF-TAVI, что является обязательным требованием в текущей практике, поскольку ранняя амбулация и выписка на следующий день стали более рутинными во многих центрах TAVI.
Нынешний подход имеет определенные ограничения. В настоящее время не существует четко определенных рекомендаций или инструкций, указывающих, каким пациентам подходит ИВЛ TF-TAVI. На основе опыта работы в крупных центрах TAVI предложен алгоритм на основе КТ11. Однако эти пороговые значения могут отличаться в зависимости от опыта интервенционной бригады. Важно убедиться, что интервенционная бригада обладает навыками и опытом для выполнения чрескожных вмешательств на периферических сосудах и что все инструменты/материалы присутствуют в катетеризационной лаборатории при работе в этих случаях. Лечение IVL также добавляет конкретную экономическую стоимость к процедуре TAVI; тем не менее, ожидается, что отказ от общей анестезии, необходимость интенсивного наблюдения, хирургическая рана и возможность ранней амбулации29 и выписки 27,28 (в значительной степени) компенсируют эти дополнительные затраты на лечение IVL. Кроме того, трансфеморальный доступ связан с меньшим облучением оператора30 (Дополнительный файл 1).
Если пациент признан неподходящим для TF-TAVI после тщательного предпроцедурного КТ-ангиоанализа, обычно рассматривается возможность проведения TAVI альтернативным доступом. Тем не менее, эти стратегии являются более инвазивными, требуют специфического опыта, часто отсутствуют в центрах TAVI меньшего объема и связаны с более высокой частотой перипроцедурных осложнений 3,4. Классическая баллонная ЧТА также может быть рассмотрена у пациентов с погранично приемлемым подвздошно-бедренным доступом к TF-TAVI. Эта стратегия менее дорогостоящая и более экономичная по времени, но также может быть связана с меньшим усилением просвета и повышенным риском серьезных сосудистых осложнений16, как сообщается в DISRUPT PAD III trail20 для вмешательств ниже колена. Необходимы дальнейшие исследования по этой теме.
Другой альтернативной стратегией является использование так называемой техники «pave-and-crack», при которой несколько закрытых стентов имплантируются в подвздошно-бедренную ось в качестве своего рода «эндо-каналов», вызывающих контролируемый разрыв сосудов доступа и приводящие к расширению до большихдиаметров. Преимущество этой методики заключается в том, что она защищает от обширной перфорации, разрыва и расслоения сосудов. С другой стороны, у этой методики есть и множество недостатков: высокая стоимость, риск рестеноза, более инвазивный характер.
Раскрытие информации
Профессор д-р Де Бакер получил гонорар от Shockwave Medical Inc. Все остальные авторы не сообщают о соответствующих конфликтах интересов.
Благодарности
Авторам нечего признать.
Материалы
| Name | Company | Catalog Number | Comments |
| 0.014” guidewire | Floppy II Extra Support Guide Wire, Abbott, USA | 22299M | |
| 0.035’’ stiff guidewire | Amplatz superstiff j-tip 7 cm floppy, Boston Scientific, USA | M001465020 | |
| 20 mL syringe | |||
| 6 F or 8 F femoral sheat | Radifocus Introducer II, Terumo | RS*B70N10MRD and RS*B80N10MRD | |
| 6-8 F Arrow sheat 35 cm- if contralateral access | Teleflex | CL07635 and CL07835 | |
| Arterial puncture needle | Percutaneous entry thinwall needle, Cook Medical | SDN18-18-7.0 | |
| Contrast solution | Visipaque 350, GE Healthcare | ||
| CT angiography-based 3D reconstruction dedicated software | 3mensio, Pie Medical, The Netherlands | ||
| Diagnostic catheter | 6F IMA diagnostic catheter, Cordis | 534-6605 | |
| Echo probe sterile cover | CIV-flex transducer cover, CIVCO | 610-1212 | |
| Indeflator device (20 mL) | Everest 30, Medtronic | AC3200 | |
| IVL Connector Cable | Shockwave medical | IVLCC | |
| IVL generator | Shockwave medical | IVLGCC | |
| Local anesthetic | Xylocain 10 mg/mL, Aspen | ||
| Non-compliant balloon | Z-MED II balloon 6 to 8 mm, Numed Canada inc. | PDZ622 | |
| Safety wire | 0.018’’ Platinum Plus guidewire, Boston Scientific, USA | M0014666050 | |
| Shockwave M5/M5+ catheter (7 mm-8 mm diameter) | Shockwave medical | M5IVL7060 - M5PIVL7060 - M5PIVL8060 | |
| Standard J-wire | angiodyn guide wire j-tip, B. Braun | 5050200 | |
| Sterile cover for shockwave connector cable | camera drape, Mönlycke health care | ||
| Three-way stopcock | |||
| Unfractionated heparin | 10 mL vials of 1000 IE/mL, Amgros I/S | ||
| Vascular closure device | Perclose Prostyle device, Abbott, USA | 12773-02 | |
| Vascular echo probe | |||
| Manta VCD, Essential Medical, USA | 2156NE, 2115NE |
Ссылки
- Mack, M. J., et al. Transcatheter aortic-valve replacement with a balloon-expandable valve in low-risk patients. The New England Journal of Medicine. 380 (18), 1695-1705 (2019).
- Popma, J. J., et al. Transcatheter aortic-valve replacement with a self-expanding valve in low-risk patients. New England Journal of Medicine. 380 (18), 1706-1715 (2019).
- Blackstone, E. H., et al. Propensity-matched comparisons of clinical outcomes after transapical or transfemoral transcatheter aortic valve replacement. A placement of aortic transcatheter valves (PARTNER)-I trial substudy. Circulation. 131 (22), 1989-1999 (2015).
- Siontis, G. C. M., et al. Transcatheter aortic valve implantation vs. surgical aortic valve replacement for treatment of severe aortic stenosis: a meta-analysis of randomized trials. European Heart Journal. 37 (47), 3503-3512 (2016).
- Vahanian, A., et al. 2021 ESC/EACTS Guidelines for the management of valvular heart disease. European Heart Journal. 43 (7), 561-632 (2021).
- Ueshima, D., et al. The impact of pre-existing peripheral artery disease on transcatheter aortic valve implantation outcomes: A systematic review and meta-analysis. Catheterization and Cardiovascular Interventions. 95 (5), 993-1000 (2020).
- Costa, G., Bieliauskas, G., Fukutomi, M., Ihlemann, N., Søndergaard, L., De Backer, O. Feasibility and safety of a fully percutaneous transcatheter aortic valve replacement program. Catheterization and Cardiovascular Interventions. 97 (3), 418-424 (2021).
- Cleveland, R. O., McAteer, J. A. Chapter 38, The physics of shock wave lithotripsy. Smith's Textbook on Endourology. 1, 529-558 (2007).
- Dini, C. S., et al. Intravascular lithotripsy for calcific coronary and peripheral artery stenoses. EuroIntervention. 15 (8), 714-721 (2019).
- Kereiakes, D. J., et al. Principles of intravascular lithotripsy for calcific plaque modification. JACC: Cardiovascular Interventions. 14 (12), 1275-1292 (2021).
- Sawaya, F. J., et al. Intravascular lithotripsy-assisted transfemoral TAVI: The Copenhagen experience and literature review. Frontiers in Cardiovascular Medicine. 8, 1-7 (2021).
- Nardi, G., et al. Peripheral intravascular lithotripsy to facilitate transfemoral TAVR: a multicentric prospective registry. European Heart Journal. 42, 1-11 (2021).
- Price, L. Z., Safir, S. R., Faries, P. L., McKinsey, J. F., Tang, G. H. L., Tadros, R. O. Shockwave lithotripsy facilitates large-bore vascular access through calcified arteries. Journal of Vascular Surgery Cases and Innovative Techniques. 7 (1), 164-170 (2021).
- Blanke, P., et al. Computed Tomography Imaging in the context of Transcatheter Aortic Valve Implantation (TAVI)/Transcatheter Aortic Valve Replacement (TAVR): An expert consensus document of the Society of Cardiovascular Computed Tomography. JACC: Cardiovascular Imaging. 12 (1), 1-24 (2019).
- Okuyama, K., et al. Transfemoral access assessment for transcatheter aortic valve replacement: evidence-based application of computed tomography over invasive angiography. Circulation Cardiovascular Imaging. 8 (1), 001995 (2015).
- Staniloae, C. S., et al. Systematic transfemoral transarterial transcatheter aortic valve replacement in hostile vascular access. Structural Heart. 3 (1), 34-40 (2019).
- El-Mawardy, M., et al. Impact of femoral artery puncture using digital subtraction angiography and road mapping on vascular and bleeding complications after transfemoral transcatheter aortic valve implantation. EuroIntervention. 12 (13), 1667-1673 (2017).
- Marianne, B., et al. Safety and performance of lithoplasty for treatment of calcified peripheral artery lesions. Journal of the American College of Cardiology. 70 (7), 908-910 (2017).
- Brodmann, M., et al. Primary outcomes and mechanism of action of intravascular lithotripsy in calcified, femoropopliteal lesions: Results of Disrupt PAD II. Catheterization and cardiovascular interventions Official journal of the Society for Cardiac Angiography & Interventions. 93 (2), 335-342 (2019).
- Tepe, G., et al. Intravascular lithotripsy for peripheral artery calcification: 30-day outcomes from the randomized Disrupt PAD III Trial. JACC: Cardiovascular Interventions. 14 (12), 1352-1361 (2021).
- Armstrong, E. J., et al. Intravascular lithotripsy for treatment of calcified, stenotic iliac arteries: a cohort analysis from the Disrupt PAD III Study. Cardiovascular revascularization medicine including molecular interventions. 21 (10), 1262-1268 (2020).
- Nardi, G., et al. Peripheral intravascular lithotripsy of iliofemoral arteries to facilitate transfemoral TAVI: a multicentre prospective registry. EuroIntervention. , (2021).
- Carroll, J. D., et al. STS-ACC TVT Registry of transcatheter aortic valve replacement. Journal of the American College of Cardiology. 76 (21), 2492-2516 (2020).
- Scarsini, R., et al. Impact of complications during transfemoral transcatheter aortic valve replacement: How can they be avoided and managed. Journal of the American Heart Association. 8 (18), 013801 (2019).
- Hayashida, K., et al. Transfemoral aortic valve implantation new criteria to predict vascular complications. JACC. Cardiovascular interventions. 4 (8), 851-858 (2011).
- Stefan, T., et al. Percutaneous aortic valve replacement. Journal of the American College of Cardiology. 59 (2), 113-118 (2012).
- Barbanti, M., et al. Optimising patient discharge management after transfemoral transcatheter aortic valve implantation: the multicentre European FAST-TAVI trial. EuroIntervention. 15 (2), 147-154 (2019).
- Wood, D. A., et al. The vancouver 3M (multidisciplinary, multimodality, but minimalist) clinical pathway facilitates safe next-day discharge home at low-, medium-, and high-volume transfemoral transcatheter aortic valve replacement centers. JACC: Cardiovascular Interventions. 12 (5), 459-469 (2019).
- Vendrik, J., et al. Early mobilisation after transfemoral transcatheter aortic valve implantation: results of the MobiTAVI trial. Netherlands Heart Journal: Monthly journal of the Netherlands Society of Cardiology and the Netherlands Heart Foundation. 28 (5), 240-248 (2020).
- Aquino, A., et al. Radiation exposure during transcatheter valve replacement: what cardiac surgeons need to know. The Annals of Thoracic Surgery. 109 (1), 118-122 (2020).
- Asciutto, G., Aronici, M., Resch, T., Sonesson, B., Kristmundsson, T., Dias, N. V. Endoconduits with "Pave and Crack" technique avoid open ilio-femoral conduits with sustainable mid-term results. European Journal of Vascular and Endovascular Surgery. 54 (4), 472-479 (2017).
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеСмотреть дополнительные статьи
This article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены