Method Article
Mikrovaskuläre Doppler-assistierte mikrochirurgische Denervierung des Samenstrangs bei der Behandlung chronischer Orchialgie
* Diese Autoren haben gleichermaßen beigetragen
In diesem Artikel
Zusammenfassung
Hier stellen wir ein Protokoll zur Behandlung chronischer Orchialgie durch mikrochirurgische Denervierung des Samenstrangs vor. In Kombination mit dem Einsatz eines mikrovaskulären Dopplers können die Verfahren einfacher umgesetzt werden.
Zusammenfassung
Chronische Orchialgie ist eine häufige Erkrankung in der Abteilung für Urologie und Andrologie. Die Ätiologie ist komplex und die Behandlung schwierig. In schweren Fällen ist sogar eine Orchiektomie notwendig. Die mikrochirurgische Denervierung des Samenstrangs (MDSC) ist in den letzten Jahren eine minimalinvasive und effektive Operationsmethode zur Behandlung der chronischen Orchialgie. Sein größter Vorteil ist die Erhaltung der Hoden und Nebenhoden, die Vermeidung einer möglichen Organresektion. Der Schlüssel der Operation besteht darin, das gesamte fibröse Gewebe im Samenstrang zu zerlegen und gleichzeitig die Arterien (insbesondere die Hodenarterien) und mehrere Lymphgefäße zu schützen. In Kombination mit der Verwendung von mikrovaskulärem Doppler bei der Operation können bei der Trennung der Struktur des Samenstrangs unter dem Mikroskop die Hodenarterien objektiv und genau geschützt werden (das Pfeifen des Pulses ist zu hören, wenn der mikrovaskuläre Doppler die Arterienoberfläche sondiert), während Arterienverletzungen und venöse verpasste Ligatur vermieden werden können. Auch die postoperative Blutversorgung des Hodens ist maximal gesichert. Gleichzeitig können wir furchtloser sein, wenn es darum geht, die Cremaster-Muskeln, das Fett- und Bindegewebe, das die Blutgefäße der Samenkette und den Samenleiter umgibt, zu durchtrennen, nachdem die Arterien und Lymphgefäße unter dem Mikroskop genau geschützt wurden, um schließlich den Samenstrang vollständig "skelettiert" zu erreichen (nur die Hodenarterien, die Lymphgefäße und der Samenleiter blieben nach der Operation übrig). Auf diese Weise können wir die klinisch-kurative Wirkung besser sicherstellen (gründliche Denervierung), schwerwiegende Komplikationen (Hodenatrophie) vermeiden und bessere Operationsergebnisse erzielen.
Einleitung
Chronische Orchialgie ist eine häufige Erkrankung, die etwa 2,5 % bis 4,8 % aller urologischen Klinikbesuche ausmacht1, die definiert wurde als mehr als 3 Monate lang einseitige oder bilaterale Skrotalschmerzen, die das tägliche Leben beeinträchtigen und letztendlich zur Fortsetzung der Behandlung führen 2,3. Die Ätiologie ist komplex, und bis zu 50 % der Patienten haben keine offensichtliche Ätiologie4. Der genaue Mechanismus ist noch unklar. Es wurde gezeigt, dass die Wallersche Degeneration der peripheren Nerven eine mögliche Ursache für chronische Schmerzenist 5,6.
Die mikrochirurgische Denervierung des Samenstrangs (MDSC) ist eine wirksame Behandlung für Patienten mit chronischer Orchialgie nach Versagen konservativer Behandlungen, insbesondere für Patienten mit einem positiven Ansprechen auf eine Samenstrangblockade (definiert als mehr als oder gleich 50 % vorübergehende Schmerzreduktion basierend auf VAS)7,8. Der Schlüssel zur Operation besteht darin, alle Strukturen im Samenstrang mit Ausnahme der Hodenarterien, einiger Lymphgefäße und der Samenleiter zu präparieren und zu ligatisieren9. Manchmal ist es schwierig, kleine Hodenarterien und die inneren Samenvenen zu trennen. Es braucht etwas mehr Zeit, um die Arterien sorgfältig zu präparieren und zu erhalten.
Wir kombinieren routinemäßig den Einsatz von mikrovaskulärem Doppler während der MDSC, um Arterienverletzungen und venöse verpasste Ligatur zu vermeiden. Ein Pulspfeifen ist zu hören, wenn der mikrovaskuläre Doppler die arterielle Oberfläche sondiert, während in den Venen kein Ton zu hören ist. So kann die Schwierigkeit der Operation reduziert und die Behandlungsergebnisse verbessert werden.
Protokoll
Das Protokoll wurde in Übereinstimmung mit der Deklaration von Helsinki durchgeführt und von der Ethikkommission des Ersten angeschlossenen Krankenhauses der Sun Yat-sen Universität genehmigt. Patienten mit chronischer Orchialgie, bei denen die konservative Behandlung versagte, wurden aufgenommen und unterschrieben eine Einverständniserklärung.
1. Instrumente für den Betrieb
- Stellen Sie die Verfügbarkeit des Operationsmikroskops und des mikrovaskulären Dopplers sicher.
2. Vorbereitung für den Betrieb
- Reinigen und rasieren Sie die Leisten-/Subinguinalhaut und den Hodensack vor der Operation.
HINWEIS: Vor der Operation muss die Operationsstelle nicht sterilisiert werden. Als Routineverfahren wird Seife verwendet, um die Leisten-/Unterleistenhaut und den Hodensack zu reinigen, und dann wird ein Rasiermesser verwendet, um den Bereich zu rasieren. - Lassen Sie den Patienten nach der kombinierten Spinal-Epiduralanästhesie in Rückenlage auf dem Operationstisch liegen.
HINWEIS: Der Anästhesist führt die Anästhesie durch. Die Betäubungsmittel sind hauptsächlich routinemäßig, manchmal aber auch personalisiert. Die Wahl und die Dosis des verwendeten Anästhetikums trifft der Anästhesist.
3. Vorgehensweise
- Legen Sie den Samenstrang frei und heben Sie ihn aus dem Schnitt heraus.
- Führen Sie mit einem kreisförmigen Skalpell einen 2 cm langen schrägen Hautschnitt unterhalb des äußeren Leistenrings durch.
- Anschließend wird der Samenstrang präpariert und mit Hilfe einer Blinddarmzange durch den Schnitt geführt (siehe Abbildung 1).
- Mikrochirurgische Varikotektomie
- Nehmen Sie ein Operationsmikroskop mit in das Operationsfeld und untersuchen Sie das Kabel unter 8- bis 12-facher Vergrößerung.
- Schneiden Sie mit einem elektrischen Messer die äußere Faszie und die Cremasteric-Fasern ca. 1 cm ab. Trennen Sie die innere Samenfaszie mit ihren Strukturen durch eine Schlaufe stumpf von den Samenleitern und ihren Gefäßen. Ligatschen Sie die äußeren Samengefäße mit 4-0 Seidennähten.
- 1% ige Lidocainlösung auf den Samenstrang träufeln. Verwenden Sie einen intraoperativen vaskulären Doppler-Durchflussdetektor (siehe Abbildung 2), um die inneren Samenarterien zu lokalisieren (ein Impulspfeifton ist zu hören, wenn der mikrovaskuläre Doppler die arterielle Oberfläche sondiert, während kein Ton in den Venen zu hören ist).
- Ligatschen Sie alle inneren Samenvenen mit 4-0 Seidenbändern doppelt und teilen Sie sie. Trennen und erhalten Sie alle identifizierten Arterien und Lymphgefäße durch Schlingen genau (siehe Abbildung 3). Verwenden Sie bei Bedarf den mikrovaskulären Doppler, um Arterien von Venen zu unterscheiden.
- Mikrochirurgische Denervierung (siehe Abbildung 4)
- Als nächstes teilen Sie vorsichtig den vorderen cremasterischen Muskel. Schneiden Sie das Fett- und Bindegewebe, das den Samenstrang, die Blutgefäße und den Samenleiter umgibt, mit einem elektrischen Messer vollständig ab. Identifizieren und erhalten Sie den Samenleiter und die zugehörigen Gefäße.
- Lizieren und teilen Sie die Vasallenvenen, die an den Samenleitern befestigt sind, wenn sich die Gefäße vergrößern. Teilen Sie die hinteren Kremasterfasern und Fettbestandteile.
- Beenden Sie den Vorgang
- Skelettieren Sie den Samenstrang vollständig (nur die Hodenarterien, Lymphgefäße und Samenleiter blieben nach der Operation übrig). Verwenden Sie den mikrovaskulären Doppler, um die Hodenarterien erneut zu untersuchen (siehe Abbildung 5).
- Setze dann die Nabelschnur manuell wieder in den Schnitt ein. Vernähen Sie das tiefe Gewebe und die Haut.
Ergebnisse
Insgesamt wurden zwischen März 2011 und Juni 2021 26 Patienten mit chronischer Orchialgie in die Ostabteilung des First Affiliated Hospital der Sun Yat-sen University, Guangzhou, China, aufgenommen (Tabelle 1). Das Durchschnittsalter der Patienten lag bei 39,9 ± 13,4 Jahren. Innerhalb dieser Gruppe unterzogen sich 23 Männer einer unilateralen MDSC und drei Männer nacheinander einer bilateralen MDSC. Vor der MDSC wurden alle Patienten einer Samenstrangblockade unterzogen und zeigten ein positives Ansprechen. Die von uns verwendete Mischung besteht aus 5 ml 2% Lidocain und 40 mg Methylprednisolon. Die mittlere Betriebszeit betrug 121,2 ± 36,5 min. Während der Operation wurde eine geringere Blutung beobachtet. Nach der Operation traten keine Komplikationen (Hodenatrophie, Hydrozele, Hämatome oder Wundinfektionen) auf. Die Nachbeobachtungszeit betrug 6 bis 81 Monate und die mediane Nachbeobachtungszeit 43,5 Monate. Der VAS-Score wurde verwendet, um die Schmerzen zu bewerten. Eine signifikante Schmerzreduktion wurde definiert als größer oder gleich 50% vorübergehender Schmerzreduktion basierend auf VAS. Vollständig schmerzfrei wurde definiert als keine verbleibenden Schmerzen und kein VAS-Score. Von 26 Patienten hatten 21 (80,8 %) eine signifikante Schmerzreduktion. 10 (38,5%) von ihnen waren sogar völlig schmerzfrei.
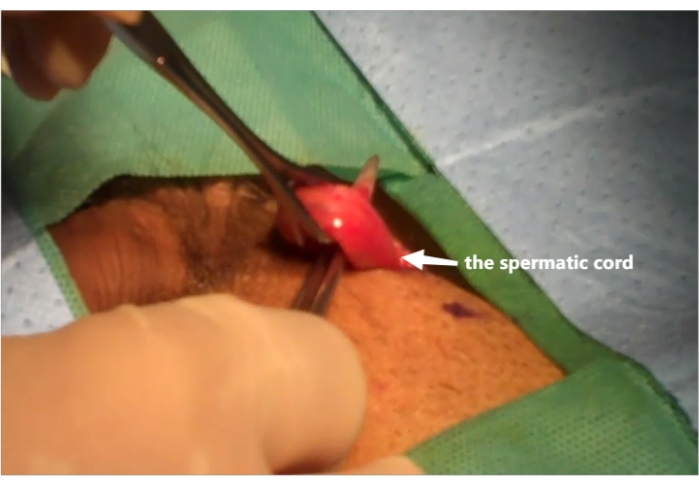
Abbildung 1: Heben Sie den Samenstrang an . Der Samenstrang wird mit Hilfe einer Blinddarmzange aus dem Schnitt gehoben. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.

Abbildung 2: Lokalisierung der inneren Samenarterien mittels mikrovaskulärem Doppler. Der mikrovaskuläre Doppler wird unter dem Mikroskop eingesetzt. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
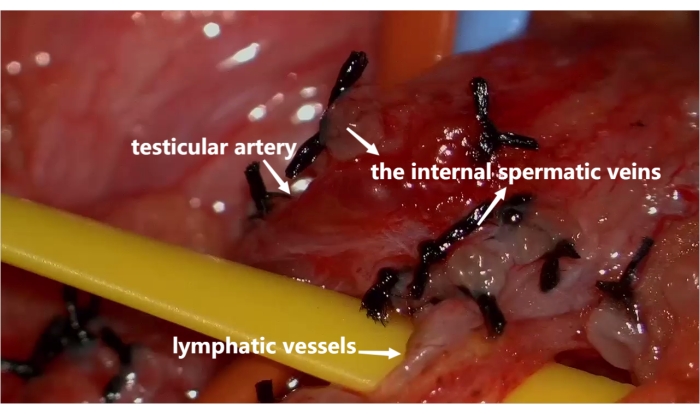
Abbildung 3: Ligate der inneren Samenvenen unter Erhalt der Hodenarterien und Lymphgefäße. Die inneren Samenvenen sind doppelt ligiert und geteilt. Hodenarterien und Lymphgefäße sind durch Schlingen getrennt. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
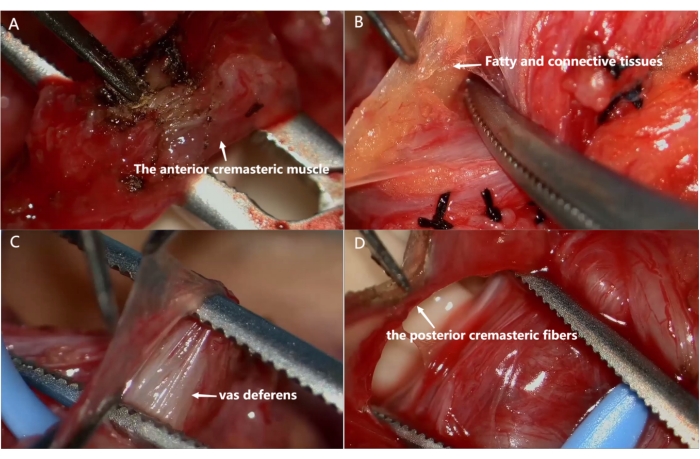
Abbildung 4: Mikrochirurgische Denervierung des Samenstrangs. (A) Teilung des Musculus cremasterus anterior. (B) Teilen Sie das Fett- und Bindegewebe, das die Blutgefäße der Samenkette umgibt. (C) Trennen Sie die Samenleiter und teilen Sie das Bindegewebe um die Samenleiter. (D) Teilen Sie die hinteren Cremasteric-Fasern und die Fettkomponente. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
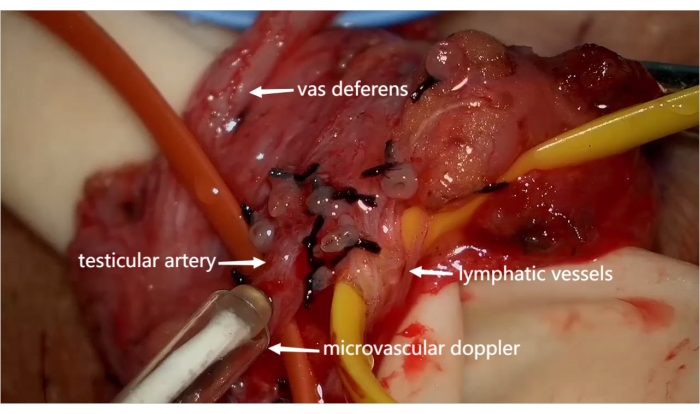
Abbildung 5: Der Samenstrang "skelettiert" (nur die Hodenarterien, Lymphgefäße und Samenleiter blieben erhalten). Mit dem mikrovaskulären Doppler werden die Hodenarterien erneut untersucht. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
| Klinische Daten | Median | Geringster Wert | Maximjm-Wert | |
| Eingeschriebene Nr. | 26 | / | / | / |
| Signifikante Schmerzlinderung Nein. (Bewerten) | 21 (80.8%) | / | / | / |
| Völlig schmerzfrei Nein. (Bewerten) | 10 (38.5%) | / | / | / |
| Chirurgische Komplikationen Nr. | 0 | / | / | / |
| Alter (Jahre) | 39,9 ± 13,4 | 37.5 | 22 | 66 |
| Betriebszeit (min) | 121,2 ± 36,5 | 117.5 | 70 | 225 |
| Nachbeobachtungszeit (Monate) | 43,6 ± 22,9 | 43.5 | 6 | 81 |
Tabelle 1: Die klinischen Daten der eingeschlossenen Patienten mit chronischer Orchialgie.
Diskussion
Die mikrochirurgische Denervierung des Samenstrangs (MDSC) ist eine minimal-invasive chirurgische Option zur Behandlung der chronischen Orchialgie nach Versagen konservativer Behandlungen 7,8. In verschiedenen Studien wird über eine signifikante Verringerung oder Beseitigung von Schmerzen berichtet; Die Schmerzlinderungsrate liegt bei etwa 80%4,10,11. Vor der MDSC wird empfohlen, dass sich der Patient einer Samenstrangblockade unterzieht, um die Erfolgswahrscheinlichkeit der Operation zu beurteilen. Benson et al. haben gezeigt, dass eine positive Reaktion auf den Nabelschnurblock ein signifikanter unabhängiger Prädiktor für den Erfolg von MDSC12 ist. Bei bilateralen chronischen Orchialgie-Patienten wird zuerst die schwerwiegendere Seite angesprochen, um die MDSC zu beurteilen. Wenn ein gutes Ansprechen festgestellt wird, wird die andere Seite 3–6 Monate später mit MDSC behandelt10,13. In schweren Fällen, wenn die Schmerzen mehrere Monate nach der Operation unverändert sind, werden erst dann drastischere Maßnahmen wie die Orchiektomie in Betracht gezogen14.
Parekattil et al. fanden heraus, dass die Wallersche Degeneration (WD) bei 84% der Patienten mit chronischer Orchialgie auftrat. Die dichtesten Stellen der WD waren im Musculus corticotropis, um die Samenleiter und die Arteria spermatic interna im Samenstrang verteilt15. Die Durchtrennung dieser Nerven im Rückenmark kann die vorteilhafte Wirkung des MDSC-Verfahrens erklären. Die Standard-MDSC beinhaltet die Ligatur aller Strukturen im Samenstrang mit Ausnahme der Arterien und Lymphgefäße. Es ist ein recht riskanter Eingriff, der in einigen Fällen zu Hodenatrophie, Hodenverlust, Hydrozele oder Lymphozele führen kann15. Der Schlüssel zur Operation besteht darin, den Nabelschnur zu präparieren und die Arterien (insbesondere die Hodenarterien) und mehrere Lymphgefäße zu erhalten.
In dieser Studie zeigten alle Patienten eine positive Reaktion auf die Samenstrangblockade, die eine vorübergehende Schmerzlinderung zeigte. Es wurde ein kleiner subinguinaler Schnitt gemacht. Nachdem der Samenstrang durch den Schnitt angehoben wurde, sollte jeder Eingriff mit Hilfe eines Operationsmikroskops durchgeführt werden. Mikrovaskulärer Doppler wurde routinemäßig während der MDSC eingesetzt; Ein pulsierendes "Pfeifen" war zu hören, als es die arterielle Oberfläche untersuchte, während in den Venen kein Geräusch zu hören war. Zuerst haben wir damit die Hodenarterien lokalisiert, bevor wir die innere Faszie des Samenstrangs eingeschnitten haben. Zweitens haben wir es bei der Ligatur der inneren Samenvenen verwendet, um bei Bedarf Arterien von Venen zu unterscheiden. Zum Schluss haben wir damit die Hodenarterien am Ende der Operation noch einmal untersucht. Daher wurden die Hodenarterien objektiv und genau geschützt, während Arterienverletzungen und venöse verpasste Ligatur vermieden wurden. Auch die postoperative Blutversorgung des Hodens war maximal gesichert. In der Zwischenzeit waren wir furchtloser, wenn es darum ging, den Cremaster-Muskel, das Fett- und Bindegewebe, das die Samenstrang-Blutgefäße und den Samenleiter umgibt, zu durchtrennen. Der Samenstrang war vollständig "skelettiert" (nur die Hodenarterien, Lymphgefäße und Samenleiter blieben nach der Operation übrig)9. So können wir die klinisch-kurative Wirkung (Denervierung gründlich) besser sicherstellen. Die signifikante Schmerzlinderungsrate erreichte 80,8 % und die vollständig schmerzfreie Rate erreichte 38,5 %. In dieser Studie wurden leichte Blutungen beobachtet und es traten keine Komplikationen auf.
Zusammenfassend lässt sich sagen, dass die Behandlung der chronischen Orchialgie durch MDSC in Kombination mit dem Einsatz von mikrovaskulärem Doppler sicher, minimalinvasiv und effektiv ist. Da durch den Einsatz von mikrovaskulärem Doppler, Arterienverletzungen und venöser verpasster Ligatur vermieden werden können, können die chirurgischen Eingriffe leichter durchgeführt werden. Es ist vorteilhaft in der Ausbreitung und Anwendung.
Offenlegungen
Die Autoren haben nichts offenzulegen.
Danksagungen
Diese Studie wurde vom Clinical Research Training Program, der East Division des First Affiliated Hospital der Sun Yat-sen University (Nr. 2019002, Nr. 2019008), unterstützt.
Materialien
| Name | Company | Catalog Number | Comments |
| Surgical microscope | Leica | Model M520 MC-1 | Leica operating microscope |
| Micro needle forceps | Cheng-He,NingBo | HC-A006 | microsurgery instrument |
| Micro scissors | Cheng-He,NingBo | HC-A008 | microsurgery instrument |
| Microscopic tweezers | Cheng-He,NingBo | HC-A002 | microsurgery instrument |
| Microvascular doppler | VTI | VTI 20 MHz | intra-operative vascular Doppler flow detector |
Referenzen
- Sigalos, J. T., Pastuszak, A. W. Chronic orchialgia: epidemiology, diagnosis and evaluation. Translational Andrology and Urology. 6, 37-43 (2017).
- Davis, B. E., Noble, M. J., Weigel, J. W., Foret, J. D., Mebust, W. K. Analysis and management of chronic testicular pain. Journal of Urology. 143 (5), 936-939 (1990).
- Polackwich, A. S., et al. Development of a clinically relevant symptom index to assess patients with chronic orchialgia/chronic scrotal content pain. Translational Andrology and Urology. 7, 163-168 (2018).
- Larsen, S. M., Benson, J. S., Levine, L. A. Microdenervation of the spermatic cord for chronic scrotal content pain: Single institution review analyzing success rate after prior attempts at surgical correction. Journal of Urology. 189 (2), 554-558 (2013).
- Parekattil, S. J., et al. Trifecta nerve complex: potential anatomic basis for microsurgical denervation of the spermatic cord for chronic orchialgia. Journal of Urology. 190 (1), 265-270 (2013).
- Ko, M. H., Hsieh, Y. L., Hsieh, S. T., Tseng, T. J. Nerve demyelination increases metabotropic glutamate receptor subtype 5 expression in peripheral painful mononeuropathy. International Journal of Molecular Sciences. 16 (3), 4642-4665 (2015).
- Levine, L. Chronic orchialgia: evaluation and discussion of treatment options. Therapeutic Advances in Urology. 2 (5-6), 209-214 (2010).
- Parekattil, S. J., Gudeloglu, A. Robotic assisted andrological surgery. Asian Journal of Andrology. 15 (1), 67-74 (2013).
- Tu, X. A., et al. Microsurgical denervation of the spermatic cord for treatment of idiopathic chronic orchialgia. Chinese Medical Journal (English). 125 (15), 2784-2786 (2012).
- Calixte, N., et al. Targeted robotic assisted microsurgical denervation of the spermatic cord for the treatment of chronic orchialgia or groin pain: A single center, large series review. Journal of Urology. 199 (4), 1015-1022 (2018).
- Parekattil, S. J. Targeted microsurgical denervation of the spermatic cord for chronic orchialgia: the current standard of care. Current Urology Reports. 21 (11), 47 (2020).
- Benson, J. S., Abern, M. R., Larsen, S., Levine, L. A. Does a positive response to spermatic cord block predict response to microdenervation of the spermatic cord for chronic scrotal content pain. Journal of Sexual Medicine. 10 (3), 876-882 (2013).
- Oh, P. J., Bajic, P., Lundy, S. D., Ziegelmann, M., Levine, L. A. Chronic scrotal content pain: a review of the literature and management schemes. Current Urology Reports. 22 (2), 12 (2021).
- Rönkä, K., Vironen, J., Kokki, H., Liukkonen, T., Paajanen, H. Role of orchiectomy in severe testicular pain after inguinal hernia surgery: audit of the Finnish Patient Insurance Centre. Hernia. 19 (1), 53-59 (2015).
- Parekattil, S. J., Ergun, O., Gudeloglu, A. Management of chronic orchialgia: Challenges and solutions - The current standard of care. Research and Reports in Urology. 12, 199-210 (2020).
Nachdrucke und Genehmigungen
Genehmigung beantragen, um den Text oder die Abbildungen dieses JoVE-Artikels zu verwenden
Genehmigung beantragenWeitere Artikel entdecken
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Alle Rechte vorbehalten