Method Article
심인성 쇼크를 위한 Veno-Arterial Extracorporeal Membrane 산소화
요약
다음 논문은 심인성 쇼크 환자에서 정맥-동맥 체외막 산소화를 시작하고 유지하는 것과 관련된 다양한 단계를 강조합니다.
초록
심인성 쇼크(CS)는 심박출량이 낮은 환경에서 부적절한 조직 관류를 특징으로 하는 임상 상태입니다. CS는 급성 심근 경색(AMI)에 이은 주요 사망 원인입니다. 임상적 회복이 이어지거나 보다 확실한 수술 절차가 수행될 때까지 CS에서 혈류역학적 지원을 위해 여러 임시 기계적 지원 장치를 사용할 수 있습니다. 정맥동맥(VA) 체외막산소화(ECMO)는 난치성 CS에서 단기적인 순환 지원을 위한 강력한 치료 옵션으로 발전해 왔습니다. 무작위 임상시험이 없는 경우, ECMO의 활용은 임상 경험과 레지스트리 및 관찰 연구의 데이터를 기반으로 이루어졌습니다. VA-ECMO를 사용하여 퇴원할 때까지의 생존율은 28-67%입니다. ECMO를 시작하려면 정맥 및 동맥 삽관이 필요하며, 이는 경피 또는 외과적 절개로 수행할 수 있습니다. ECMO 회로의 구성 요소에는 정맥계에서 혈액을 끌어오는 유입 캐뉼라, 펌프, 산소 공급기, 혈액을 동맥계로 되돌려 보내는 유출 캐뉼라가 포함됩니다. ECMO 시작 후 관리 고려 사항에는 혈전증을 예방하기 위한 전신 항응고제, 심근 회복을 촉진하기 위한 좌심실 언로딩 전략, 대퇴 동맥 캐뉼레이션 삽입 시 원위 관류 카테터를 사용한 사지 허혈 예방, 용혈, 공기 색전증 및 할리퀸 증후군과 같은 기타 합병증 예방이 포함됩니다. ECMO는 조절되지 않는 출혈, 복구되지 않은 대동맥 박리, 심각한 대동맥 기능 부전이 있는 환자 및 심각한 신경 손상 또는 전이성 악성 종양과 같은 무익한 경우에 금기입니다. ECMO에 대한 환자를 고려하는 동안 다학제 쇼크 팀 접근 방식이 권장됩니다. 진행 중인 연구는 혈관 재생술을 받는 CS AMI 환자의 생존을 개선하기 위해 일상적인 ECMO를 추가하는 것이 개선되는지 여부를 평가할 것입니다.
서문
심인성 쇼크(CS)는 심박출량이 낮은 환경에서 부적절한 조직 관류를 특징으로 하는 임상 상태입니다. 재관류 요법의 발전에도 불구하고 급성 심근 경색(AMI)은 여전히 CS의 주요 원인입니다. 미국 전체 입원 환자의 약 20%에서 데이터를 수집하는 NIS(National Inpatient Sample) 데이터베이스의 분석에 따르면, 2005년에서 2014년 사이에 발생한 144,254건의 CS 사례 중 55.4%가 AMI1에 의한 2차 감염이었습니다. CS의 다른 병인으로는 비대상성 심부전, 전격성 심근염, 심절개술 후 쇼크 및 폐색전증(PE)이 있습니다. CS는 45-65%1,2 범위의 높은 병원 내 사망률과 관련이 있습니다. 따라서 CS를 신속하게 식별하고 되돌릴 수 있는 원인을 수정하는 것은 환자 생존을 개선하는 데 매우 중요합니다. 예를 들어, SHOCK(Should We Emergently Revascularize Occluded Coronaries for Cardiogenic Shock) 임상시험에서는 CS 합병증 AMI 환자에서 조기 혈관재생술 전략이 6개월3 및 1년4세의 생존율 향상과 관련이 있음을 보여주었습니다.
승압제(vasopressors)와 인크로스(inotropes)는 CS와 관련된 저혈압을 교정하는 데 사용할 수 있지만, 둘 다 사망률에 도움이 되는 것으로 나타나지 않았다 5,6,7. 반면에 단기 기계적 순환 보조(MCS) 장치는 난치성 CS 환자에게 회복의 다리 또는 보다 확실한 치료의 다리로서 혈역학적 지원을 제공할 수 있습니다. MCS의 사용은 최근 10년 동안 증가했습니다. 그러나 CS 입원 발생률은 MCS8의 활용도를 앞질렀습니다. 대동맥 내 풍선 펌프(IABP)의 활용 감소 추세는 혈관 내 미축 좌심실 보조 장치(LVAD)(예: Impella 및 TandemHeart) 및 정맥 동맥 체외막 산소화(VA-ECMO)의 적용이 상대적으로 증가함에 따라 상쇄되었습니다.
VA-ECMO는 최대 4-6 L / min의 유량을 생성 할 수 있으며 CS 응용 프로그램은 상당한 인기를 얻고 있습니다9. ELSO(Extracorporeal Life Support Organization)가 관리하는 글로벌 레지스트리에 따르면 VA-ECMO의 사용은 2010년 이전 연간 500회 미만에서 2015년 2,157회로 증가했습니다10. 그럼에도 불구하고 VA-ECMO는 자원 집약적인 방식이며 전문 장비와 훈련된 직원을 연중무휴로 사용할 수 있어야 합니다. 따라서 결과를 개선하고 부작용을 최소화하기 위해 ECMO를 시작하고 유지하기 전에 환자 선택이 매우 중요합니다. 이 기사에서는 VA-ECMO의 시작과 관련된 단계, 시작 후 유지 관리, 사용에 대한 증거 및 관련 합병증에 대해 설명합니다.
ECMO 회로는 유입 캐뉼라, 원심 펌프, 산소 공급기 및 유출 캐뉼라로 구성됩니다(그림 1)11. 유입 캐뉼러는 튜브를 통해 원심 펌프에 연결되며, 회전하는 로터가 흐름과 압력을 생성합니다. 펌프에서 혈액은 가스 교환이 이루어지는 막 산소 공급기로 흐릅니다12. 여기서 헤모글로빈은 산소로 포화되어 있으며, 산소화 정도는 유속을 변경하고 산소공급기에 공급되는 흡기 산소(FiO2)의 비율을 높이거나 낮춤으로써 제어됩니다. 이산화탄소의 제거는 산소 공급기를 통과하는 역류 가스의 스윕 속도를 조정하여 제어됩니다. 일반적으로 산소 공급기에는 열교환기가 부착되어 있으며, 따라서 신체로 돌아가는 혈액의 온도를 조절할 수 있습니다. 산소공급기에서 혈액은 유출 캐뉼라를 통해 대퇴 동맥의 말초 또는 대동맥 중앙으로 환자에게 반환됩니다.
프로토콜
이 프로토콜은 네브래스카 대학교 메디컬 센터(University of Nebraska Medical Center)의 기관 인간 연구 윤리 위원회(institutional human research ethics committee)의 지침을 따릅니다.
1. 환자 선택
- 난치성 CS 환자에 대한 VA-ECMO는 초기 모욕 후 심근 기능이 개선될 것으로 예상되는 경우 회복을 위한 다리로, 의사 결정에 대한 다리로, 또는 심근 기능 장애가 돌이킬 수 없을 때 내구성 있는 LVAD 또는 심장 이식과 같은 보다 확실한 치료로 가는 다리로 간주합니다.
참고: 다양한 적응증으로는 AMI에 이차적인 CS, 말기 심부전, 전심염 및 다량 PE 13,14,15,16,17로 인한 심폐막염이 있습니다. 점점 더 많이 사용되는 또 다른 분야는 심장 절개술 후 불응성 CS18이 발병한 심장 수술을 받는 환자입니다. - 체외 심폐 소생술(ECPR)의 일환으로 심폐 지원을 위해 불응성 심실세동/심실 빈맥에 이차적인 병원 밖 심정지가 있는 선별된 환자에게 VA-ECMO를 활용합니다.
참고: ECPR이 생존율 향상과 관련이 있으며 현재 CPR19,20에 대한 지침에 통합되어 있음을 시사하는 근거는 제한적입니다. - 진행성 악성 종양, 뇌 손상, 대동맥 박리와 같이 생존을 제한하는 심각한 비가역적 말단 장기 부전과 관련된 시나리오 및 환자의 치료 목표가 MCS21의 사용과 일치하지 않는 경우 VA-ECMO를 사용하지 마십시오.
참고: 일부 상대적 금기 사항에는 삽관 삽입을 방해하는 말초 혈관 질환, 조절되지 않는 출혈 또는 항응고제 사용에 대한 금기 사항이 포함됩니다. 노년기(>70세)는 절대적인 금기 사항이 아닙니다. 그러나 이 인구 집단은 역사적으로 젊은 성인에 비해 병원 내 생존율이 낮은 것으로 나타났습니다22.
2. VA-ECMO의 캐뉼레이션 및 시작
- VA-ECMO23에서 CS 환자를 시작하기 전에 고급 심부전 전문의, 심장 중재술 전문의, 흉부 외과 의사 및 중환자 치료 집중 치료사로 구성된 학제 간 팀 기반 토론을 촉진합니다.
- 경피적 접근(말초 삽관)을 위해 심장 카테터 삽입실, 응급실 또는 중환자실에서 삽관을 수행하거나 수술적 접근(중앙 삽관)을 위해 수술실에서 삽관을 수행합니다24.
- 경피적 접근법의 경우 클로르헥시딘과 같은 방부제를 사용하여 접근 부위를 청소하고 준비합니다.
- 초음파 안내에 따라 바늘로 수정된 Seldinger 기술을 사용하여 대퇴 정맥 접근을 얻고 5 Fr 마이크로 칼집25를 배치합니다.
- 유연한 J 팁 가이드와이어(0.038인치 x 180cm)를 대퇴 정맥을 통해 하대정맥(IVC)으로 전진시켜 오른쪽 심방으로 향하게 합니다.
- 순차 확장기를 사용하여 캐뉼라 통로를 연속적으로 확장하기 위해 정맥 접근 부위를 확장하고, 하나의 확장기(2 Fr 크기)로 올라갑니다. 그런 다음 적절한 크기의 정맥 캐뉼라(단일 루멘)를 놓습니다.
참고: 캐뉼라의 크기는 초음파에서 혈관의 나이, 성별 및 직경과 원하는 흐름에 따라 결정됩니다. 정맥 캐뉼러는 21 Fr에서 25 Fr 크기로 제공되며 일반적으로 대부분의 성인에게는 25 Fr 캐뉼라로 충분합니다. - 정맥 캐뉼라의 끝이 형광투시 또는 일반 X선으로 IVC의 간내 부분과 우심방의 접합부에 있는지 확인합니다.
- 변형된 Seldinger 기술을 사용하여 유사한 방식으로 일반적으로 반대쪽 대퇴 동맥에서 동맥 접근을 얻은 다음 미세 덮개(5 Fr)를 배치합니다.
- 유연한 J-팁 가이드와이어(0.038인치 X 180cm) 또는 뻣뻣한 가이드와이어를 총대퇴동맥으로 전진시킨 다음 대동맥으로 전진시킵니다.
- 확장기로 피부와 피하 조직을 점진적으로 확장한 후 적절한 크기(15-21 Fr)의 동맥 캐뉼라를 놓습니다.
알림: 캐뉼라 크기는 >2.4 L/min/m2의 심장 지수를 제공하도록 선택됩니다. 19 Fr 동맥 캐뉼라는 대부분의 성인에게 충분한 지원을 제공합니다. 그러나 작은 암컷의 경우 더 작은 크기의 캐뉼라를 사용해야 합니다. - 미세 천자 바늘을 사용하여 수정된 Seldinger 기술로 동측 표재성 대퇴 동맥에 사전 관류를 위한 원위 관류 카테터(DPC)를 배치합니다. 5 Fr DPC를 도입하고 6-7" 확장 튜브26을 사용하여 동맥 캐뉼라의 측면 포트에 부착합니다.
참고: 점진적으로 더 큰 크기의 동맥 캐뉼러는 특히 기저 말초 혈관 질환이 있는 환자에서 동측 사지의 허혈성 합병증의 위험을 증가시킵니다. - 정맥과 동맥 캐뉼라를 흡수되지 않는 2.0 실크 봉합사로 피부에 봉합하여 제자리에 고정합니다.
참고: 중앙 삽관은 수술실에서 일상적으로 수행되며 일반적으로 흉골 절개술이 필요합니다. - 개흉술 후 우심방과 대동맥을 직접 삽관을 수행합니다. 지갑 끈 4.0 프롤렌 봉합사, 포근한 및 꼭지를 사용하여 제자리에 고정합니다.
- 그런 다음 여러 개의 봉합사를 사용하여 캐뉼러를 구멍 안에서 흉벽에 고정합니다.
- 폐색 드레싱으로 가슴을 열어 두거나 종료 시 닫아 둡니다. 가슴이 닫혀 있을 때 피부를 통해 캐뉼러를 터널을 뚫습니다.
- 캐뉼라(동맥 및 정맥)를 ECMO 회로에 연결하고 호흡기 및 혈역학적 매개변수가 달성될 때까지 혈류를 증가시킵니다.
3. 입사 후 관리
- 환자 모니터링
- 7.5 Fr 폐동맥 카테터를 삽입하여 좌심실 충전 압력의 대리물로 폐동맥 압력과 폐 모세혈관 쐐기 압력을 주기적으로 측정하여 임상 의사 결정을 돕습니다.
참고: VA-ECMO는 우심방에서 정맥혈을 배출하고 산소가 공급된 혈액을 장골동맥/하행 대동맥으로 되돌려 보내 오른쪽에서 왼쪽으로 션트를 생성하기 때문에 폐부종 발병 위험이 있는 환자를 식별하는 데 도움이 됩니다. 예압은 감소하지만 VA-ECMO로 인한 후부하의 증가는 이미 기저 좌심실 기능 장애가 있는 CS 환자의 폐부종 위험을 증가시킬 수 있습니다. - 가이드와이어27의 도움으로 미세 천자 기술을 사용하여 오른쪽 요골 또는 왼쪽 요골 동맥에 동맥선을 배치합니다.
참고: 이것은 유역(좌심실의 전방류가 동맥 캐뉼라의 역행 흐름과 만나는 대동맥궁의 영역)의 위치를 결정하는 데 도움이 됩니다28. - 오른쪽 요골 동맥 부위의 산소 포화도를 모니터링하여 상체(대뇌 및 오른쪽 상지) 산소화를 평가합니다. 적절한 산소화를 보장하기 위해 8-12시간마다 동맥혈 가스 분석을 실시한다29.
- 산소공급기에서 FiO2 를 조정하여(노브 다이얼 올림) 60-100mmHg PaO2를 유지합니다.
알림: FiO2 는 일반적으로 VA-ECMO가 시작될 때 100%로 설정되고 이후 산소화가 개선됨에 따라 적정됩니다. - 호흡기 산증을 교정하기 위해 스윕 속도를 3-7 L/min 사이로 조정하여 인공호흡과 이산화탄소 제거를 최적화합니다.
- 정맥 가스 분석을 통해 젖산염, SvO2, 트랜스아미나제 및 크레아티닌 청소율과 같은 말단 장기 관류의 마커를 연속적으로 모니터링30,31.
참고: 목표 SvO2 는 >70%이고 젖산은 2.2mmol/L 미만이어야 합니다.
- 7.5 Fr 폐동맥 카테터를 삽입하여 좌심실 충전 압력의 대리물로 폐동맥 압력과 폐 모세혈관 쐐기 압력을 주기적으로 측정하여 임상 의사 결정을 돕습니다.
- 정맥 채터의 흐름 및 관리 조정
- 적절한 장기 말단 관류(목표 유량 60cc/kg/min)를 허용하도록 회로를 통한 흐름을 조정합니다. 펌프의 속도를 조정하여 흐름을 변경합니다. 캐뉼레이션 후 초기에 4-6 L/min의 유량을 유지하십시오.
참고: 펌프의 속도가 빨라지고, 저혈량혈증이 발생하고, 위치가 잘못된 정맥 캐뉼러는 정맥 캐뉼라의 흡입 또는 "삐걱거림"으로 나타나는 정맥 떨림으로 이어질 수 있습니다32. 정맥 채터링은 펌프의 로터가 계속 회전하여 펌프에서 혈액을 배출하기 때문에 펌프 헤드에 진공을 일으켜 용혈을 유발할 수 있습니다. - 저혈량증의 경우 수액 소생술로 정맥 떨림을 교정합니다. 잘못된 위치 또는 꼬임의 경우 정맥 캐뉼라의 위치를 변경합니다. 고속33,34의 경우 펌프의 속도를 줄이십시오.
- 유입 캐뉼라에 정맥 저장소 또는 접을 수 있는 방광을 부착하여 정맥 떨림을 최소화합니다. 이를 통해 펌프에 부피를 제공하여 유입 캐뉼러의 흡입을 줄일 수 있습니다.
- 적절한 장기 말단 관류(목표 유량 60cc/kg/min)를 허용하도록 회로를 통한 흐름을 조정합니다. 펌프의 속도를 조정하여 흐름을 변경합니다. 캐뉼레이션 후 초기에 4-6 L/min의 유량을 유지하십시오.
- 좌심실 언로딩(left ventricular unloading)
참고: 역행성 VA-ECMO 흐름으로 인한 후부하의 증가는 더 높은 LV 이완기 말압(LVEDP)으로 이어질 수 있으며, 따라서 폐부종을 악화시킬 수 있으며, 심한 좌심실 정지의 경우 정체된 혈액에서 혈전이 형성될 수 있습니다35.- LV를 내리고 후부하를 줄이려면 도부타민(1-2μg/kg/min의 시작 용량)과 같은 이노트로프 또는 하이드랄라진 또는 질산염과 같은 혈관 확장제 36,37,38을 사용하십시오.
참고: 그러나 일반적으로 이러한 작업은 충분하지 않으며 LV의 기계적 언로드가 필요할 수 있습니다. - 심실 지원 장치(예: Impella) 또는 대동맥 내 풍선 펌프(IABP)를 경피적으로 배치하여 LV를 직접 언로딩합니다. LV의 간접 하역을 수행하려면 폐동맥 캐뉼라를 경피적으로 삽입하거나 풍선 중격 절개술을 수행합니다.
참고: 경중격 좌심방 배액술 또는 좌심실 정점의 직접 캐뉼레이션을 포함한 수술 기법도 좌심실 하역을 위해 사용될 수 있다39.
- LV를 내리고 후부하를 줄이려면 도부타민(1-2μg/kg/min의 시작 용량)과 같은 이노트로프 또는 하이드랄라진 또는 질산염과 같은 혈관 확장제 36,37,38을 사용하십시오.
- 항응고제
- 캐뉼레이션 시 전신 항응고를 시작합니다. 50-100 IU/kg의 IV 헤파린(권장) 볼루스를 사용한 후 아래와 같이 연속 헤파린을 사용합니다.
- 실험실 점검 중 활성화된 부분 트롬보플라스틴 시간 또는 활성화된 응고 시간을 정상 상한치의 최소 1.5배로 유지하기 위해(4-6시간마다) 분획되지 않은 헤파린을 계속 투여합니다.
- 헤파린 유발 혈소판 감소증 환자는 비발리루딘(시작 용량 0.025-0.05 mg/kg/h)40 또는 아르가로반(시작 용량 0.05-2 μg/kg/min)41 과 같은 직접 트롬빈 억제제를 사용하여 치료 수준에 도달합니다.
4. 합병증의 예방 및 관리
- 할리퀸(남북) 증후군
참고: 상체의 차등 청색증은 유역(유출 캐뉼라에서 산소가 공급된 혈액을 포함하는 역행 흐름이 LV에서 전혈과 만나는 영역)이 수반되는 호흡 부전 환경에서 대동맥궁 분지 혈관의 원위부에 있을 때 발생할 수 있습니다. 좌심실에서 탈산소화된 혈액은 경동맥과 쇄골하 동맥을 통해 상체에 공급하고, 하체는 VA-ECMO의 유출 캐뉼라에서 나온 혈액에 의해 공급됩니다. 이러한 현상을 할리퀸 증후군 또는 남북 증후군(상체는 파란색, 하체는 분홍색)이라고 합니다.- 환자가 기계 환기를 사용하는 경우 FiO2 또는 호기말 양압을 높이거나 일반적으로 ECMO 회로의 동맥 다리(V-A-ECM)에 연결된 내부 경정맥에 도입된 다른 캐뉼라를 통해 산소가 공급된 혈액을 우심방으로 되돌려 놓음으로써 좌심실로 돌아가는 혈액의 산소 포화도를 증가시켜 이 차등 청색증을 관리합니다.
- 우측 요골 동맥에서 동맥 가스 분석(ABG)을 사용하여 8-12시간마다 상체 산소화 포화도를 모니터링합니다. ABG42에서 60-100mmHg의 PaO2로 적절한 조직 산소화가 보장됩니다.
- 하지 허혈
참고: 말초 동맥 삽관의 가장 심각한 합병증 중 하나는 구획 증후군으로 거의 발생하지 않는 하지 전행성 허혈이며, 극한 상황에서는 절단이 필요할 수 있습니다43. 사지 허혈의 발생률은 10%에서 70%까지 다양하며, 다른 연구에서 보고되었다44.- 초음파에서 대퇴 동맥의 직경에 따라 적절한 크기의 캐뉼라를 선택하여 잠재적으로 하지 허혈성 합병증을 줄일 수 있습니다.
- 연속 펄스 도플러 또는 근적외선 분광법(NIRS)44을 사용하여 삽관술 후 하지 순환을 모니터링합니다. NIRS는 조직 산소에 접근하기 위한 비침습적 이미징 도구입니다45.
- NIRS를 사용하여 하지 조직 산소화에 대한 지속적인 평가를 수행합니다. 산소 농도계에 연결된 종아리 근육에 센서 패드를 놓으면 관류의 지표인 조직 산소화의 변화를 쉽게 감지할 수 있습니다.
- ECMO 캐뉼레이션 삽입 시 표재성 대퇴 동맥에 전행성 관류 카테터(5-7 Fr)를 삽입하여 하지 허혈성 합병증을 예방합니다.
- 출혈 및 용혈
참고: VA-ECMO 시작 후 약간의 용혈이 일반적입니다. 심각한 용혈의 원인으로는 펌프 혈전증과 ECMO 회로의 응고가 있습니다.- 임상적으로 유의한 용혈을 주의 깊게 모니터링하십시오. 헤모글로빈 수치, 젖산 탈수소효소, 빌리루빈, 크레아티닌을 매일 측정합니다.
- 중증 출혈 및 혈소판 감소증이 있는 환자의 전신 항응고 요법을 중단하는 것을 고려한다46. 그러나 이는 혈전성 합병증의 위험을 증가시킬 수 있습니다. 따라서 항응고제를 투여하기 전에 출혈 및 혈전성 위험에 대한 신중한 평가를 수행해야 합니다.
- 공기 색전증
알림: ECMO 회로의 공기 포획은 느슨한 연결, 말초 또는 중심 정맥 접근 또는 산소 공급기 막(47)의 파열로 인해 발생할 수 있습니다. 공기 색전증으로 이어질 수 있으며, 기포가 대뇌 순환에 들어가면 뇌졸중을 유발할 수 있습니다.- 인공호흡기 지지대를 사용하는 동안 환자를 트렌델렌부르크 자세로 눕히고 공기 색전증을 관리하기 위해 ECMO 회로를 고정합니다.
- 공기 색전증이 의심되는 경우 회로를 De-air하고 다시 프라이밍합니다. 경우에 따라 전체 회로를 교체해야 할 수 있습니다.
5. ECMO에서 이탈
- VA-ECMO의 사용을 촉발한 초기 모욕에서 회복된 후 환자가 이유식을 뗄 수 있는지 평가합니다.
참고: 수반되는 호흡 부전은 젖을 떼기 전에 해결되어야 합니다. - 연속 심장초음파를 수행하여 심장 기능 개선과 이유 준비 상태를 평가합니다.
- VA-ECMO에서 환자를 떼기 전에 혈역학적 안정성을 확인합니다.
참고: 환자는 최소 24시간 동안 박동맥 파형이 회복되어야 하며, 저용량 승압제를 사용하지 않거나 사용하지 않는 경우 평균 동맥압은 >60mmHg여야 합니다48. - 젖을 떼는 동안 ECMO 흐름이 최소 1-1.5L/min으로 점차 감소하는 심초음파 턴다운 검사를 수행합니다. 혈역학적 안정성을 보장하고 심초음파에서 심장 기능을 평가합니다.
참고: 턴다운 연구 중 좌심실(LV) 박출률 >20%-25%, 대동맥 속도-시간 적분 >10cm, 측면 승모판 고리 최대 수축기 속도 >6cm/s는 성공적인 이유식의 예측 변수입니다49. - 환자가 젖을 떼는 동안 젖산, SvO2 및 신장 기능과 같은 말단 장기 관류의 실험실 매개변수를 모니터링합니다.
- 이탈 과정을 용이하게 하기 위해, 탈환 전에 환자와 ECMO 회로 사이에 단순화된 이탈 브리지(50 )를 배치하십시오(이 단계는 선택 사항임).
알림: 이탈 브리지를 사용하면 환자가 ECMO 지원에서 관찰될 수 있으며 몇 분 안에 필요할 때마다 ECMO 회로를 다시 켤 수 있는 기회를 제공합니다. 유입과 유출 캐뉼라를 연결하는 긴 튜브로 구성되어 있습니다. - 환자 쪽을 향해 젖을 뗀 다리에 근접한 유입 및 유출 캐뉼라에 클램프를 배치하여 환자를 ECMO 회로에서 분리하고 혈액이 ECMO 회로 내에서 재순환할 수 있도록 합니다.
- 회로를 클램핑한 후 탈환 전 최대 24시간 동안 환자를 관찰합니다. 혈류역학적 지원이 필요한 경우 튜브 클램프를 제거하기만 하면 ECMO 흐름을 다시 시작할 수 있습니다.
- 이탈을 더욱 강화하려면 최대 5L/min의 유량을 제공할 수 있는 심실 지원 장치(예: Impella)를 사용하십시오. 심실 지지 장치의 흐름을 증가시키고 혈역학적 안정성을 보장하면서 VA-ECMO 흐름을 체계적으로 줄입니다.
참고: 심실 지원 장치의 장점 중 하나는 겨드랑이 접근법을 사용하여 이식할 수 있으므로 VA-ECMO51 제거 후 조기 보행이 가능하다는 것입니다. - 환자가 VA-ECMO를 제거할 대상으로 간주되면 수술실 또는 심장 카테터 삽입 실험실에서 탈환 삽입을 수행합니다.
참고: 말초 동맥 삽관이 있는 대부분의 환자는 어느 정도의 혈관 복원이 필요합니다.
결과
다양한 관찰 연구에서 보고된 바와 같이 난치성 CS에서 VA-ECMO를 사용한 후 퇴원까지의 생존율은 28-67%13,15,52,53,54,55,56 범위입니다(표 1). 결과는 CS의 병인에 따라 다릅니다. ELSO 등록부에는 1990년부터 2015년까지 9,025명의 성인이 체외 생명 유지(ECLS)를 지원받았습니다. CS는 ECLS 사용과 관련된 가장 흔한 진단으로, 퇴원까지의 생존율은 42%에 불과했습니다10. 심근염이 있는 성인이 가장 높은 생존율(65%)을 보인 반면, 선천성 심장 결함이 있는 성인(37%)이 가장 낮은 생존율을 보였습니다. 심절제술 후 CS는 VA-ECMO를 시작한 후 병원 내 생존율이 30-40%53,54 범위로 VA-ECMO를 시작한 후 병원 내 결과가 더 악화된 또 다른 인구 집단을 나타냅니다. 17건의 연구에 대한 메타 분석에 따르면, VA-ECMO에서 LV 언로딩은 언로딩을 하지 않은 경우와 비교했을 때 사망률 감소와 관련이 있는 것으로 나타났다57. VA-ECMO 자체로 인한 다양한 합병증은 CS와 관련된 이환율 및 사망률을 증가시킬 수 있습니다. 예를 들어, ECMO58,59를 투여한 환자의 45-60%에서 출혈이 관찰되었으며, 활성 부분 트롬보플라스틴 시간이 높을수록 출혈성 합병증의 위험이 증가했다. 난치성 CS에서 VA-ECMO를 사용한 후 장기 생존을 평가한 44건의 연구60건에 대한 최근 메타 분석에 따르면 1년 및 5년 총 생존율은 각각 36.7%와 29.9%인 것으로 나타났습니다. 따라서 CS 환자의 구조 방식으로 VA-ECMO를 사용함에도 불구하고 병원 내 및 장기 사망률은 여전히 높습니다. 더욱이, 일부 증거는 VA-ECMO의 성공적인 이탈이 항상 생존을 예측하는 것은 아니라는 것을 시사한다48. VA-ECMO를 성공적으로 중단한 환자의 병원 내 사망률은 약 25%61입니다. 117명의 환자를 대상으로 한 최근의 다기관 무작위 대조 ECMO-CS 시험에서는 D-E기 쇼크에 대한 VA-ECMO의 조기 사용이 혈류역학 악화 시 VA-ECMO의 다운스트림 사용을 허용하는 조기 보존 관리에 비해 임상 결과를 개선하지 못하는 것으로 나타났습니다62. 이와는 대조적으로, 단일 센터 무작위 대조군 ARREST 임상시험63에서는 병원 밖 심정지 및 불응성 심실세동에 대한 조기 ECMO를 통한 소생술이 표준 첨단 심혈관 생명 유지(ACLS) 치료에 비해 퇴원까지의 생존율을 향상시켰다는 것을 입증했다. 향후 연구는 VA-ECMO의 이탈 및 탈환 후 부작용의 위험이 있는 환자를 식별하는 데 초점을 맞춰야 합니다.
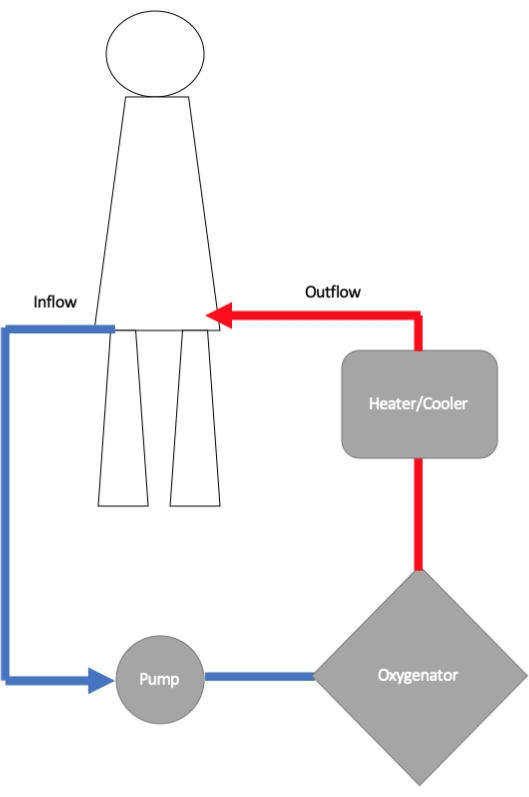
그림 1: 정맥-동맥 체외막 산소화(VA-ECMO) 회로의 다양한 구성 요소를 보여주는 개략도. 유입 캐뉼라는 신체의 혈액을 ECMO 펌프로 가져오고, 여기서 혈액은 산소 공급기로 보내져 산소화됩니다. 혈액의 온도는 큰 구멍 동맥(가장 일반적으로 대퇴 동맥)에 삽입된 유출 캐뉼라를 통해 신체로 다시 보내지기 전에 최적화됩니다. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
| 저자, 연도 | 나라 | 디자인 | 총 환자 수(n) | 심인성 쇼크의 병인 | 병원 내 생존율(%) | ||
| 아소, 201615 | 일본 | 회고전 | 4658 | 허혈성 심장병, 심부전, 심장판막질환, 심근염 | 26.4 | ||
| 스미스, 201752 | 글로벌 | 회고전 | 2699 | 심근염, 관상동맥질환, 구조적 심장질환, 심장이식 후, 심실 보조 장치 후 | 41.4 | ||
| 첸, 201753 | 대만 | 회고전 | 1141 | 심장 절개술 후 쇼크 | 38.3 | ||
| 티아가라잔, 201710 | 미국 | 회고전 | 9025 | 다요인 | 42 | ||
| 라스탄, 201054 | 독일 | 회고전 | 517 | 관상동맥 우회술, 판막 수술, 관상동맥 우회술과 판막 수술, 흉부 장기 이식, 기타 | 24.8 | ||
표 1: 정맥-동맥 체외막 산소화(VA-ECMO)를 받은 심인성 쇼크(CS) 환자의 병원 내 생존을 보고한 관찰 연구를 선택했다. 이러한 연구는 ECMO가 필요한 환자의 병원 내 생존율이 24.8-42%로 낮게 유지되고 있음을 강조합니다.
토론
이 프로토콜에서는 난치성 CS 환자에서 VA-ECMO의 시작 및 유지와 관련된 다양한 단계가 설명됩니다. VA-ECMO의 사용에 따른 주요 합병증, 이유 매개변수 및 결과도 논의되었습니다.
VA-ECMO는 일반적으로 다른 관리 전략이 CS에서 적절한 혈역학적 지원을 제공하지 못할 때 구조 요법으로 사용됩니다. 캐뉼레이션은 혈관 손상과 출혈 위험을 최소화하기 위해 꼼꼼하게 수행해야 하는 큰 구멍의 혈관 접근을 포함합니다. VA-ECMO가 시작되면 ECMO 회로 취급에 대한 전문 교육을 받은 관류사와 간호사가 있는 심혈관 집중 치료실에서 환자를 모니터링해야 합니다. 환자는 매일 이유식을 평가해야 하며, 심장 회복이 이루어지거나 합병증을 최소화하기 위한 노력의 일환으로 보다 확실한 치료법이 확인되면 가능한 한 빨리 분리 수술을 시행해야 합니다.
VA-ECMO 활용도는 적응증 목록이 확장됨에 따라 지난 20년 동안 엄청나게 증가했습니다. 가용성과 사용 빈도의 증가에도 불구하고 CS 사망률은 여전히 높습니다. 환자 선택은 자원의 신중한 할당을 보장하는 동시에 VA-ECMO와 관련된 합병증을 완화하는 데 중요합니다. VA-ECMO를 받는 환자의 생존을 예측하기 위해 여러 채점 시스템이 개발되었습니다. veno-arterial-ECMO(SAVE) 점수61 후 생존은 ELSO 레지스트리의 데이터를 사용하여 생성되었으며 VA-ECMO가 시작되기 전에 환자의 생존을 예측하는 데 유용합니다. CS의 병인, 연령, 체중, 급성 장기 부전(신장, 간 및/또는 중추 신경계), 만성 신부전, 삽관 기간, 최대 흡기압, 이완기 및 평균 맥압, 심정지 및 중탄산염 수치. SAVE 점수에 따라 환자는 5가지 위험 등급(Class I에서 V)으로 위험 계층화됩니다. 점수가 낮을수록 위험 등급이 높아지고 병원 내 생존율이 더 나빠집니다. 이 점수 시스템은 또한 161명의 호주 환자를 대상으로 외부적으로 검증되었으며 0.90의 수용 작동 특성 곡선(95% 신뢰 구간 0.85-0.95)을 하회하는 영역에서 우수한 변별력을 보여주었습니다. 이후 락테이트를 통합한 수정된 SAVE 점수64가 개발되었으며, 응급실 도착 후 24시간 이내에 VA-ECMO를 시작하는 환자에서 우수한 결과 예측을 하는 것으로 나타났습니다. 1, 6, 12시간에서 현장 진료 바이오마커(젖산염, pH 및 중탄산염 농도) 측정을 활용하는 PREDICT VA-ECMO 점수65 라는 또 다른 간소화된 예측 도구가 최근에 개발 및 검증되었습니다. VA-ECMO 후 부작용 위험이 있는 환자 집단을 식별하고 이후 보다 확실한 치료법을 활용하는 것은 지속적인 관심 분야로 남아 있습니다.
CS 진단 후 VA-ECMO를 조기에 시작하면 생존율이 향상될 수 있음을 시사하는 근거는 제한적이다13. Ostadal 등에 의한 ECMO-CS 임상시험에서는 조기 VA-ECMO 요법을 받은 환자와 보존적 전략을 투여받은 환자에서 원인에 의한 사망률의 차이를 보이지 않았다62. 그러나 이는 아직 무작위 방식으로 검증되지 않았습니다. Testing the Value of Novel Strategy and its Cost Efficacy to Improve the Poor Results in Cardiogenic Shock (EUROSHOCK) 임상시험(ClinicalTrials.gov 식별자: NCT03813134)은 CS 환자에서 ECMO를 조기에 시작하는 것이 표준 치료와 비교하여 30일 생존을 개선하는지 여부를 평가하는 진행 중인 무작위 임상 시험입니다. 마찬가지로, ECLS-SHOCK(Extracorporeal Life Support in Cardiogenic Shock) 임상시험(ClinicalTrials.gov 식별자: NCT03637205)은 CS로 인해 합병증이 있는 AMI에서 ECLS를 사용하지 않는 것과 비교했을 때 혈관재생술 및 의학적 요법과 병행하는 ECLS가 유익한지 여부를 조사합니다. ECLS는 이 임상시험에서 혈관재생술 전에 우선적으로 시작됩니다.
VA-ECMO의 시작 및 유지에는 3차 진료 병원에서만 사용할 수 있는 상당한 의료 자원이 필요합니다. 지역 사회는 의료 시스템과 협력하여 "스포크 및 허브 모델"66을 개발하는 데 초점을 맞춰야 하며, 주변 소규모 병원은 진단 후 CS 환자를 조직화된 VA-ECMO 팀이 있는 중앙 3차 병원으로 즉시 의뢰합니다.
공개
John Um은 Abbott Laboratories의 컨설턴트이자 Medtronic의 컨설턴트입니다. Poonam Velagapudi는 Abiomed, Medtronic, Opsens 및 Shockwave Medical로부터 연설료와 Abiomed 및 Sanofi의 자문 위원회 참여에 대한 수수료를 받았다고 밝혔습니다. 다른 저자는 공개할 내용이 없습니다.
감사의 말
없음.
자료
| Name | Company | Catalog Number | Comments |
| Amplatz Super Stiff guidewire | Boston Scientific | 46-500, 46-501, 46-502. 46-503, 46-504, 46-517, 46-519, 46-520, 46-523, 46-525, 46-526, 46-563, 46-564, 46-509, 46-510, 46-518, 46-524 | Allows delivery of catheters across tortuous anatomies |
| Impella | Abiomed | Impella 2.5, Impella CP, Impella 5.0, Impella 5.5, Impella RP | Percutaneously inserted left ventricular assist device that provides hemodynamic support in cardiogenic shock |
| Inflow Cannula | Surge Cardiovascular | FEM-V1020, FEM-V1022, FEM-V1024, FEM-V1026,FEM-V1028 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Medtronic Cardiopulmonary | Biomedicus 96600-019,021,023,025,027,029 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Medtronic Cardiopulmonary | Biomedicus Femoral Venous 96670 - 017,019, 021, 023 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Medtronic Cardiopulmonary | Biomedicus Multi-Stage Femoral Venous 96880-019,021,025 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Medtronic Cardiopulmonary | Biomedicus NextGen 96600 - 115, 117, 119, 121, 123, 125, 127, 129 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Medtronic Cardiopulmonary | Carmeda Biomedicus CB96605-015,017,019,021,023,025,29 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Medtronic Cardiopulmonary | Cortiva Biomedicus Femoral Venous CB96670-015,017,019,021 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Medtronic Cardiopulmonary | DLP Carmeda Venous CB75008, CB66112, CB66114, CB66116, CB66118, CB66120, CB66122,CB66124 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Getinge | Avalon Elite Bicaval - 10013, 10016, 10019, 10020, 10023, 10027, 10031 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Getinge | HLS Cannula Venous Bioline - BE PVS 1938, 2138, 2155, 2338, 2355, 2538, 2555, 2955 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Getinge | HLS Cannula Venous Softline - BO PVS 1938, 2138, 2155, 2338, 2355, 2538, 2555, 2955 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Getinge | HLS Cannula Venous - PVS 1938, 2138, 2155, 2338, 2355, 2538, 2555, 2955 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Medtronic Cardiopulmonary | Life Support Bio-Medicus Drainage Catheter and Introducers - LS96218 - 015, 017, 019, 021, 023, 025 ; LS96438 - 021, 023, 025, LS 96555 - 019, 021, 023, 025, LS 96355 - 021, LS96360 -023, 025, 027, 029 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Fresenius | Medos Femoral Cannula MEFKV 18,20,22,24,26,28 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Medtronic Cardiopulmonary | Medtronic 2 stage venous - 91228, 91240, 91246, 91236,91251 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Senko/Mera | PCKC-V-24, PCKC-V2-18, PCKC-V-18, PCKC-V2-20, PCKC-V-20, PCKC-V-22, PCKC-V2-24, PCKC-V-24 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | TandemLife/Livanova | 29,31 Fr | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Freelife Medical | FLK V19 B18, FLK V19 B18R, FLK VV 19R, FLK V20 B20, FLK V20 B20R, FLK V19 B20, FLK V19 B20R, FLK V20 B22, FLK V20 B22R, FLK V10S B22, FLK V19 B22, FLK V19 B22R, FLK V10 B22, FLK V10 B22R, FLK V10S B22R, FLK VV 23R, FLK V10S B24, FLK V10S B24R, FLK V10 B24, FLK V10 B24R, FLK V10S B26, FLK V10S B26R, FLK V10 B26, FLK V10 B26R, FLK VV 27R, FLK VV 31R | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | LivaNova | Sorin right angle venous - 10, 12, 14, 16, 18, 20, 22, 24, 28 | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Inflow Cannula | Terumo | CX-EB18VLX, CX-EB21VLX | Removes deoxygenated blood from the central venous circulation into the ECMO circuit |
| Outflow Cannula | Medtronic Cardiopulmonary | Biomedicus Arterial 96530 - 015,017, 019, 021, 023, 025, | Returns oxygenated blood to the body |
| Outflow Cannula | Medtronic Cardiopulmonary | Biomedicus Femoral Arterial 96570 - 015, 017, 019, 021 | Returns oxygenated blood to the body |
| Outflow Cannula | Medtronic Cardiopulmonary | Biomedicus NextGen Arterial 96530 -115, 117, 119, 121, 123, 125, 96570 - 115, 117, 119, 121 | Returns oxygenated blood to the body |
| Outflow Cannula | Medtronic Cardiopulmonary | Carmeda Biomedicus CB96535 - 015, 017, 019, 021, 023 | Returns oxygenated blood to the body |
| Outflow Cannula | Medtronic Cardiopulmonary | Cortiva Biomedicus Femoral Arterial CB96570 -015, 017, 019, 021 | Returns oxygenated blood to the body |
| Outflow Cannula | Getinge | PAS 1315, PAS 1515, PAS 1523, PAS 1717, PAL 1723, PAL 1923, PAL 2115, PAL 2123, PAL 2315, PAL 2323 | Returns oxygenated blood to the body |
| Outflow Cannula | Getinge | Bioline BE PAS 1315, BE PAS 1515, BE PAL 1523, BE PAL 1723, BE PAS 1915, BE PAL 1923, BE PAS 2115, BE PAL 2123, BE PAS 2315, BE PAL 2323, | Returns oxygenated blood to the body |
| Outflow Cannula | Getinge | Softline BO PAS 1315, BO PAS 1515, BO PAL 1523, BO PAS 1715, BO PAL 1723, BO PAS 1915, BO PAL 1923, BO PAS 2115, BO PAL 2123, BO PAL 2323 | Returns oxygenated blood to the body |
| Outflow Cannula | Fresenius | Medos Femoral Arterial Cannula; MEFKA 16, 18, 20, 22,24 | Returns oxygenated blood to the body |
| Outflow Cannula | Senko/Mera | PCKC-A-20, PCKC-A-16, PCKC-A-18 | Returns oxygenated blood to the body |
| Outflow Cannula | Freelife Medical | FLK A18 D16, FLK A18L D16, FLK A18L D16R, FLK A18 D16R, FLK A44 D18, FLK A44 D18R, FLK A18 D18, FLK A18L D18, FLK A18L D18R, FLK A18 D18R, FLK A44 D20, FLK A44 D20R, FLK A18 D20, FLK A18L D20, FLK A18L D20R, FLK A18 D20R, FLK A18 D22, FLK A18L D22, FLK A18L D22R, FLK A18 D24, FLK A18L D24, FLK A18L D24R, FLK A18 D24R | Returns oxygenated blood to the body |
| Outflow Cannula | LivaNova | Sorin arterial - 14, 17, 19, 21, 23 Fr | Returns oxygenated blood to the body |
| Outlflow Cannula | Medtronic Cardiopulmonary | Life Support Bio-Medicus Return Catheter and Introducers - LS96010-009, LS96010-011, LS96010-013, LS96010-015, LS96218-015, LS96218-017, LS96218-019, LS96218-021, LS96218-023, LS96218-025 | Returns oxygenated blood to the body |
| Oxygenator | Abbott | Eurosets | Deoxygenated blood from the inflow cannula is saturated with oxygen |
| Oxygenator | Getinge | MaquetHLS Set Advanced v 5.0, v 7.0, Maquet Quadrox iD | Deoxygenated blood from the inflow cannula is saturated with oxygen |
| Oxygenator | Medtronic | Nautilus | Deoxygenated blood from the inflow cannula is saturated with oxygen |
| Pump | Abiomed | Breethe | Generates force to deliver oxygenated blood back to the body |
| Pump | LivaNova | Alcard ALC 250 | Generates force to deliver oxygenated blood back to the body |
| Pump | Baxter | Century Roller Pump | Generates force to deliver oxygenated blood back to the body |
| Pump | Medtronic Cardiopulmonary | Biomedicus BP50, BP80 Centrifugal | Generates force to deliver oxygenated blood back to the body |
| Pump | Braile Biomedica | Safyre | Generates force to deliver oxygenated blood back to the body |
| Pump | Getinge | CiSet | Generates force to deliver oxygenated blood back to the body |
| Pump | Abbott | CentriMag | Generates force to deliver oxygenated blood back to the body |
| Pump | LivaNova | Cobe 6" Roller | Generates force to deliver oxygenated blood back to the body |
| Pump | Origen | FloPump 32 | Generates force to deliver oxygenated blood back to the body |
| Pump | Getinge | HIT Set Advanced Softline 5.0 and 7.0 | Generates force to deliver oxygenated blood back to the body |
| Pump | LivaNova | LifeSPARC | Generates force to deliver oxygenated blood back to the body |
| Pump | Senko/Mera | Centrifugal pump head | Generates force to deliver oxygenated blood back to the body |
| Pump | Getinge | HLS Set Advanced Bioline 5.0 and 7.0 | Generates force to deliver oxygenated blood back to the body |
| Tandem Heart | LivaNova | Tandem Heart LS | Percutaneously inserted left ventricular assist device |
참고문헌
- Shah, M., et al. Trends in mechanical circulatory support use and hospital mortality among patients with acute myocardial infarction and non-infarction related cardiogenic shock in the United States. Clinical Research in Cardiology. 107 (4), 287-303 (2018).
- Goldberg, R. J., Spencer, F. A., Gore, J. M., Lessard, D., Yarzebski, J. Thirty-year trends (1975 to 2005) in the magnitude of, management of, and hospital death rates associated with cardiogenic shock in patients with acute myocardial infarction: a population-based perspective. Circulation. 119 (9), 1211-1219 (2009).
- Hochman, J. S., et al. Early revascularization in acute myocardial infarction complicated by cardiogenic shock. SHOCK Investigators. Should We Emergently Revascularize Occluded Coronaries for Cardiogenic Shock. The New England Journal of Medicine. 341 (9), 625-634 (1999).
- Hochman, J. S., et al. One-year survival following early revascularization for cardiogenic shock. JAMA. 285 (2), 190-192 (2001).
- Schumann, J., et al. Inotropic agents and vasodilator strategies for the treatment of cardiogenic shock or low cardiac output syndrome. The Cochrane Database of Systematic Reviews. 1 (1), 009669(2018).
- Léopold, V., et al. Epinephrine and short-term survival in cardiogenic shock: an individual data meta-analysis of 2583 patients. Intensive Care Medicine. 44 (6), 847-856 (2018).
- De Backer, D., et al. Comparison of dopamine and norepinephrine in the treatment of shock. The New England Journal of Medicine. 362 (9), 779-789 (2010).
- Strom, J. B., et al. National trends, predictors of use, and in-hospital outcomes in mechanical circulatory support for cardiogenic shock. EuroIntervention. 13 (18), 2152-2159 (2018).
- Stentz, M. J., et al. Trends in extracorporeal membrane oxygenation growth in the United States, 2011-2014. ASAIO Journal. 65 (7), 712-717 (2019).
- Thiagarajan, R. R., et al. Extracorporeal life support organization registry international report 2016. ASAIO Journal. 63 (1), 60-67 (2017).
- Lequier, L., Horton, S. B., McMullan, D. M., Bartlett, R. H. Extracorporeal membrane oxygenation circuitry. Pediatric Critical Care Medicine. 14 (5), 7-12 (2013).
- Schmidt, M., et al. Blood oxygenation and decarboxylation determinants during venovenous ECMO for respiratory failure in adults. Intensive Care Medicine. 39 (5), 838-846 (2013).
- Sheu, J. J., et al. Early extracorporeal membrane oxygenator-assisted primary percutaneous coronary intervention improved 30-day clinical outcomes in patients with ST-segment elevation myocardial infarction complicated with profound cardiogenic shock. Critical Care Medicine. 38 (9), 1810-1817 (2010).
- Belohlavek, J., et al. Veno-arterial ECMO in severe acute right ventricular failure with pulmonary obstructive hemodynamic pattern. The Journal of Invasive Cardiology. 22 (8), 365-369 (2010).
- Aso, S., Matsui, H., Fushimi, K., Yasunaga, H. In-hospital mortality and successful weaning from venoarterial extracorporeal membrane oxygenation: analysis of 5,263 patients using a national inpatient database in Japan. Critical Care. 20, 80(2016).
- Asaumi, Y., et al. Favourable clinical outcome in patients with cardiogenic shock due to fulminant myocarditis supported by percutaneous extracorporeal membrane oxygenation. European Heart Journal. 26 (20), 2185-2192 (2005).
- Religa, G., Jasińska, M., Czyżewski, Ł, Torba, K., Różański, J. The effect of the sequential therapy in end-stage heart failure (ESHF)-from ECMO, through the use of implantable pump for a pneumatic heart assist system, Religa Heart EXT, as a bridge for orthotopic heart transplant (OHT). Case study. Annals of Transplantation. 19, 537-540 (2014).
- Meani, P., et al. Long-term survival and major outcomes in post-cardiotomy extracorporeal membrane oxygenation for adult patients in cardiogenic shock. Annals of Cardiothoracic Surgery. 8 (1), 116-122 (2019).
- Bartos, J. A., et al. Improved survival with extracorporeal cardiopulmonary resuscitation despite progressive metabolic derangement associated with prolonged resuscitation. Circulation. 141 (11), 877-886 (2020).
- Brooks, S. C., et al. Part 6: Alternative techniques and ancillary devices for cardiopulmonary resuscitation. Circulation. 132 (18), suppl 2 436-443 (2015).
- Guglin, M., et al. Venoarterial ECMO for adults: JACC scientific expert panel. Journal of the American College of Cardiology. 73 (6), 698-716 (2019).
- Lorusso, R., et al. Venoarterial extracorporeal membrane oxygenation for refractory cardiogenic shock in elderly patients: Trends in application and outcome from the Extracorporeal Life Support Organization (ELSO) Registry. The Annals of Thoracic Surgery. 104 (1), 62-69 (2017).
- Tehrani, B. N., et al. Standardized team-based care for cardiogenic shock. Journal of the American College of Cardiology. 73 (13), 1659-1669 (2019).
- Pavlushkov, E., Berman, M., Valchanov, K. Cannulation techniques for extracorporeal life support. Annals of Translational Medicine. 5 (4), 70(2017).
- Burrell, A. J. C., Ihle, J. F., Pellegrino, V. A., Sheldrake, J., Nixon, P. T. Cannulation technique: femoro-femoral. Journal of Thoracic Disease. 10, Suppl 5 616-623 (2018).
- Lamb, K. M., et al. Arterial protocol including prophylactic distal perfusion catheter decreases limb ischemia complications in patients undergoing extracorporeal membrane oxygenation. Journal of Vascular Surgery. 65 (4), 1074-1079 (2017).
- Pancholy, S. B., Shah, S., Patel, T. M. Radial artery access, hemostasis, and radial artery occlusion. Interventional Cardiology Clinics. 4 (2), 121-125 (2015).
- Hoeper, M. M., et al. Extracorporeal membrane oxygenation watershed. Circulation. 130 (10), 864-865 (2014).
- Chung, M., Shiloh, A. L., Carlese, A. Monitoring of the adult patient on venoarterial extracorporeal membrane oxygenation. The Scientific World Journal. 2014, 393258(2014).
- Mungan, İ, Kazancı, B. Ş, Ademoglu, D., Turan, S. Does lactate clearance prognosticates outcomes in ECMO therapy: a retrospective observational study. BMC Anesthesiology. 18 (1), 152(2018).
- Su, Y., et al. Hemodynamic monitoring in patients with venoarterial extracorporeal membrane oxygenation. Annals of Translational Medicine. 8 (12), 792(2020).
- Walter, J. M., Kurihara, C., Corbridge, T. C., Bharat, A. Chugging in patients on veno-venous extracorporeal membrane oxygenation: An under-recognized driver of intravenous fluid administration in patients with acute respiratory distress syndrome. Heart & Lung. 47 (4), 398-400 (2018).
- Kim, H., et al. Permissive fluid volume in adult patients undergoing extracorporeal membrane oxygenation treatment. Critical Care. 22 (1), 270(2018).
- Kalbhenn, J., Maier, S., Heinrich, S., Schallner, N. Bedside repositioning of a dislocated Avalon-cannula in a running veno-venous ECMO. Journal of Artificial Organs. 20 (3), 285-288 (2017).
- Weber, C., et al. Left ventricular thrombus formation in patients undergoing femoral veno-arterial extracorporeal membrane oxygenation. Perfusion. 33 (4), 283-288 (2018).
- Tariq, S., Aronow, W. S. Use of inotropic agents in treatment of systolic heart failure. International Journal of Molecular Sciences. 16 (12), 29060-29068 (2015).
- Thiele, H., Ohman, E. M., Desch, S., Eitel, I., de Waha, S. Management of cardiogenic shock. European Heart Journal. 36 (20), 1223-1230 (2015).
- Mason, D. T. Afterload reduction in the treatment of cardiac failure. Schweizerische Medizinische Wochenschrift. 108 (44), 1695-1703 (1978).
- Meani, P., et al. Modalities and effects of left ventricle unloading on extracorporeal life support: A review of the current literature. European Journal of Heart Failure. 19, Suppl 2 84-91 (2017).
- Taylor, T., Campbell, C. T., Kelly, B. A review of bivalirudin for pediatric and adult mechanical circulatory support. American Journal of Cardiovascular Drugs. 21 (4), 395-409 (2021).
- Geli, J., Capoccia, M., Maybauer, D. M., Maybauer, M. O. Argatroban anticoagulation for adult extracorporeal membrane oxygenation: A systematic review. Journal of Intensive Care Medicine. 37 (4), 459-471 (2022).
- Patel, B., Arcaro, M., Chatterjee, S. Bedside troubleshooting during venovenous extracorporeal membrane oxygenation (ECMO). Journal of Thoracic Disease. 11, Suppl 14 1698-1707 (2019).
- Cheng, R., et al. Complications of extracorporeal membrane oxygenation for treatment of cardiogenic shock and cardiac arrest: a meta-analysis of 1,866 adult patients. The Annals of Thoracic Surgery. 97 (2), 610-616 (2014).
- Bonicolini, E., et al. Limb ischemia in peripheral veno-arterial extracorporeal membrane oxygenation: a narrative review of incidence, prevention, monitoring, and treatment. Critical Care. 23 (1), 266(2019).
- Moerman, A., Wouters, P. Near-infrared spectroscopy (NIRS) monitoring in contemporary anesthesia and critical care. Acta Anaesthesiologica Belgica. 61 (4), 185-194 (2010).
- Chung, Y. S., et al. Is stopping heparin safe in patients on extracorporeal membrane oxygenation treatment. ASAIO Journal. 63 (1), 32-36 (2017).
- Kumar, A., Keshavamurthy, S., Abraham, J. G., Toyoda, Y. Massive air embolism caused by a central venous catheter during extracorporeal membrane oxygenation. The Journal of Extra-Corporeal Technology. 51 (1), 9-11 (2019).
- Ortuno, S., et al. Weaning from veno-arterial extracorporeal membrane oxygenation: which strategy to use. Annals of Cardiothoracic Surgery. 8 (1), 1-8 (2019).
- Aissaoui, N., et al. Predictors of successful extracorporeal membrane oxygenation (ECMO) weaning after assistance for refractory cardiogenic shock. Intensive Care Medicine. 37 (11), 1738-1745 (2011).
- Vida, V. L., et al. Extracorporeal membrane oxygenation: the simplified weaning bridge. The Journal of Thoracic and Cardiovascular Surgery. 143 (4), 27-28 (2012).
- Esposito, M. L., Jablonksi, J., Kras, A., Krasney, S., Kapur, N. K. Maximum level of mobility with axillary deployment of the Impella 5.0 is associated with improved survival. The International Journal of Artificial Organs. 41 (4), 236-239 (2018).
- Smith, M., et al. Duration of veno-arterial extracorporeal life support (VA ECMO) and outcome: an analysis of the Extracorporeal Life Support Organization (ELSO) registry. Critical Care. 21 (1), 45(2017).
- Chen, S. W., et al. Long-term outcomes of extracorporeal membrane oxygenation support for postcardiotomy shock. The Journal of Thoracic and Cardiovascular Surgery. 154 (2), 469-477 (2017).
- Rastan, A. J., et al. Early and late outcomes of 517 consecutive adult patients treated with extracorporeal membrane oxygenation for refractory postcardiotomy cardiogenic shock. The Journal of Thoracic and Cardiovascular Surgery. 139 (2), 302-311 (2010).
- Tsao, N. W., et al. Extracorporeal membrane oxygenation-assisted primary percutaneous coronary intervention may improve survival of patients with acute myocardial infarction complicated by profound cardiogenic shock. Journal of Critical Care. 27 (5), 1-11 (2012).
- Sakamoto, S., Taniguchi, N., Nakajima, S., Takahashi, A. Extracorporeal life support for cardiogenic shock or cardiac arrest due to acute coronary syndrome. The Annals of Thoracic Surgery. 94 (1), 1-7 (2012).
- Russo, J. J., et al. Left ventricular unloading during extracorporeal membrane oxygenation in patients with cardiogenic shock. Journal of the American College of Cardiology. 73 (6), 654-662 (2019).
- Ou de Lansink-Hartgring, A., de Vries, A. J., Droogh, J. H., vanden Bergh, W. M. Hemorrhagic complications during extracorporeal membrane oxygenation-The role of anticoagulation and platelets. Journal of Critical Care. 54, 239-243 (2019).
- Aubron, C., et al. Predictive factors of bleeding events in adults undergoing extracorporeal membrane oxygenation. Annals of Intensive Care. 6 (1), 97(2016).
- Chang, W. W., et al. Predictors of mortality in patients successfully weaned from extracorporeal membrane oxygenation. PLoS One. 7 (8), 42687(2012).
- Schmidt, M., et al. Predicting survival after ECMO for refractory cardiogenic shock: the survival after veno-arterial-ECMO (SAVE)-score. European Heart Journal. 36 (33), 2246-2256 (2015).
- Ostadal, P., et al. Extracorporeal Membrane Oxygenation in the Therapy of Cardiogenic Shock: Results of the ECMO-CS Randomized Clinical Trial. Circulation. , (2022).
- Yannopoulos, D., et al. Advanced reperfusion strategies for patients with out-of-hospital cardiac arrest and refractory ventricular fibrillation (ARREST): a phase 2, single centre, open-label, randomised controlled trial. Lancet. 396 (10265), 1807-1816 (2020).
- Chen, W. C., et al. The modified SAVE score: predicting survival using urgent veno-arterial extracorporeal membrane oxygenation within 24 hours of arrival at the emergency department. Critical Care. 20 (1), 336(2016).
- Wengenmayer, T., et al. Development and validation of a prognostic model for survival in patients treated with venoarterial extracorporeal membrane oxygenation: the PREDICT VA-ECMO score. European Heart Journal. Acute Cardiovascular Care. 8 (4), 350-359 (2019).
- Huitema, A. A., Harkness, K., Heckman, G. A., McKelvie, R. S. The spoke-hub-and-node model of integrated heart failure care. The Canadian Journal of Cardiology. 34 (7), 863-870 (2018).
재인쇄 및 허가
JoVE'article의 텍스트 или 그림을 다시 사용하시려면 허가 살펴보기
허가 살펴보기더 많은 기사 탐색
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. 판권 소유