Method Article
Normalisation de l’utilisation du panier en sialendoscopie : une étude rétrospective de dix ans
Dans cet article
Résumé
Nous présentons la standardisation de l’utilisation du panier en sialendoscopie pour la sialolithiase obstructive chez une série consécutive de dix ans de patients atteints de glande salivaire obstructive, en décrivant la localisation, l’évaluation des calculs, l’estimation de la taille, le choix du type de panier et le choix de la technique d’approche (frontale, latérale à face, dos à avant) pour obtenir un taux de réussite élevé dans son élimination.
Résumé
La sialolithiase est une cause fréquente de maladie obstructive des glandes salivaires, survenant dans les glandes sous-mandibulaires et parotides. Le traitement a évolué avec l’introduction de la sialendoscopie et des micro-instruments (paniers, fils et ballonnets), qui permettent de dilater les manipulations intracanalaires, y compris l’élimination des calculs et les sténoces. De nos jours, c’est la principale option pour traiter efficacement ces affections obstructives, conduisant à des améliorations de la qualité de vie globale. L’objectif de la présente revue rétrospective de 10 ans est de normaliser les étapes de base impliquées dans l’élimination réussie de la sialolithiase intracanalaire à l’aide d’un instrument Basket.
Une série consécutive de dix ans (janvier 2014 à juin 2024) de patients atteints de glandes sous-mandibulaires et parotides obstructives dues à une sialolithiase qui ont subi une sialendoscopie à l’aide d’un panier retiré avec succès a été analysée. La procédure a été menée conformément aux normes ; Toutes les interventions ont été enregistrées sur vidéo et réalisées par la même équipe chirurgicale à l’aide d’un sialendoscope modulaire semi-rigide (1,3 mm/1,7 mm de diamètre) avec canal de travail, sondes salivaires, dilatateurs, différents paniers (0,4 mm de diamètre et 3, 4 et 6 fils) pour les calculs et les dilatations, en utilisant certaines étapes précédemment indiquées.
En 10 ans, nous avons réalisé 224 sialendoscopies dues à une maladie obstructive des glandes salivaires, dont 84,4 % à cause de la sialolithiase. L’ablation réussie du sialolithe avec le panier a été réalisée par sialendoscopie pure (groupe d’étude PS) chez 132 patients (69,8 %) : 79,5 % de femmes, âge moyen 44,8 ans ; 68,9 % dans la glande sous-maxillaire, 65,9 % de calculs uniques, avec 0 % de complications majeures. Les étapes de base étaient les suivantes : a) comment localiser ; b) pour évaluer (pierre mobile/dure/simple) ; c) estimer la taille des sialolithes ; d) choisir le type de panier ; e) de choisir la technique d’approche (A : Front : 9,1 %, B : Latéral : 35,6 %, C : Dos à avant : 55,3 %). Tous les siaolithes ont été complètement enlevés et les patients se sont rétablis sans incident. Cet article détaille la standardisation de l’utilisation du panier dans l’élimination des calculs canalaires lors de la sialendoscopie, ce qui est nécessaire pour obtenir un taux de réussite élevé dans son élimination.
Introduction
La maladie obstructive des glandes salivaires est due à la sialolithiase dans près de 60 % des cas, les sténoces, les débris mucoïdes et les anomalies canalaires anatomiques parmi les autres causes1. Près de 80 à 95 % des cas de sialolithiase surviennent dans la glande sous-mandibulaire et 5 à 20 % dans la glande parotide2. Cette condition a également été prouvée par des études d’imagerie, généralement des échographies, une tomodensitométrie ou éventuellement une résonance magnétique 3,4,5.
Leur traitement a évolué au cours des 25 dernières années depuis l’introduction de la sialendoscopie avec des endoscopes semi-flexibles très minces et des instruments miniaturisés adéquats tels que des pinces, des paniers, des fils et des ballons. Ces nouveaux instruments ont permis des manipulations intracanalaires, notamment l’élimination des calculs, la dilatation des sténoses et le nettoyage des bouchons muqueux pendant la sialendoscopie2. Dans certains cas particuliers, toutes ces procédures peuvent être utilisées en combinaison avec des approches externes mini-invasives6.
De nos jours, la sialendoscopie est la principale option pour traiter efficacement ces affections obstructives, entraînant des améliorations de la qualité de vie globale 7,8,9. Néanmoins, aucun article n’a clairement montré les étapes de base standardisées à suivre dans le traitement de la sialolithiase par sialendoscopie à l’aide de l’instrument panier.
L’utilisation d’un instrument panier lors de la sialendoscopie est une technique bien établie pour le prélèvement des calculs salivaires, et elle doit être effectuée à l’intérieur du conduit, un avantage certain par rapport aux techniques chirurgicales ouvertes une fois que cette dernière implique des incisions muqueuses et cutanées, des manipulations nerveuses et parfois l’excision des glandes salivaires 10,11,12. De ce point de vue, la connaissance de la façon d’utiliser correctement le panier de manière structurée aidera le chirurgien assistant à traiter de manière adéquate et sûre ces affections salivaires obstructives, économisant du temps chirurgical, économisant la glande salivaire et évitant les complications potentielles 2,13,14,15,16.
La procédure d’utilisation du panier implique généralement les étapes intuitives suivantes : identification et accès du canal salivaire à l’aide d’un sialendoscope, identification des calculs, introduction du panier à travers le sialendoscope, ouverture du panier, capture et récupération des calculs 15,17,18. Ces étapes sont généralement effectuées avec un taux de réussite relativement bon entre des mains expérimentées, mais ont des complications potentiellement difficiles, comme l’avulsion du canal salivaire, le gonflement des glandes, les fistules salivaires, le panier coincé à l’intérieur du conduit, les perforations des canaux salivaires (fausse route - « via falsa »), les ranules traumatiques et la paresthésie du nerf lingual14,16.
Il n’existe pas non plus d’article détaillé décrivant l’utilisation intraductale standardisée de l’instrument panier lors de la sialendoscopie chez une série de patients pour un taux de réussite sûr et élevé, une tâche apparemment simple qui se fait toujours en mode intuitif. Certaines études ont décrit des mouvements aléatoires et non standardisés du panier pour engager la pierre dans la région du hile du conduit de Stensen, mais sans mentionner les taux de réussite de chaque manœuvre ni comment il a été utilisé dans d’autres parties du conduit principal19. La justification et l’application correcte de l’utilisation standardisée du panier pour l’élimination des calculs salivaires permettront un traitement adéquat de la sialolithiase par sialendoscopie tout en réduisant le temps opératoire et les complications associées.
La méthode actuelle proposée par les auteurs devrait être utilisée dans la mesure du possible dans toutes les situations où les calculs salivaires intracanalaires peuvent être enlevés principalement par sialendoscopie pure ou parfois en association avec une procédure combinée planifiée.
Dans le protocole ci-dessous, nous avons utilisé ces définitions importantes des techniques d’approche.
Type A : Frontal - La pointe du panier est située contre la partie antérieure du sialolithe et l’ouverture des fils du panier est faite en avant du sialolithe. En instillant une solution saline physiologique stérile à 0,9 %, la pierre peut se déplacer vers l’avant dans le panier, se retrouvant piégée.
Type B : D’un côté à l’autre - La pointe du panier est située à côté du sialolithe, et lors de l’ouverture des fils du panier, la position est du côté du sialolithe et en instillant une solution saline physiologique stérile à 0,9 %, la pierre peut se déplacer latéralement dans le panier, devenant piégée.
Type C : Dos à avant - L’extrémité du panier est située à l’arrière du sialolithe, et l’ouverture des fils du panier est faite à l’arrière de celui-ci, l’amenant antérieurement au sialolithe pour le piéger à l’intérieur du panier
L’objectif principal de cette revue rétrospective de 10 ans est de normaliser les étapes de base impliquées dans l’élimination réussie de la sialolithiase intracanalaire avec l’instrument panier, facilitant ainsi la manipulation des instruments et du panier pendant la sialendoscopie, rendant la procédure très sûre et réussie.
Protocole
Toutes les procédures ont été menées conformément aux protocoles approuvés par l’établissement, conformément aux lignes directrices de l’établissement en matière d’éthique de la recherche sur l’être humain, et approuvées par le comité d’éthique. Les patients ont obtenu leur consentement éclairé pour filmer l’opération à des fins éducatives avant de commencer le processus.
REMARQUE : Les matériaux suggérés pour être utilisés sont un sialendoscope modulaire semi-rigide, tel qu’indiqué dans le tableau des matériaux, d’un diamètre de 1,3 mm ou 1,7 mm et avec le canal de travail ; Sondes salivaires, dilatateurs coniques, bougies, paniers pour pierres, ballons dilatateurs, stents silastiques et solution saline physiologique stérile à 0,9 %.
1. Procédures préopératoires
- Une fois dans un champ stérile, vérifiez les sialendoscopes et les instruments de support en les inspectant soigneusement et en vérifiant l’intégrité du matériau. (Figure 1A,B).
- Inspectez et vérifiez le fonctionnement du panier en testant manuellement l’ouverture des fils à l’extérieur du système de conduits, en suivant les instructions du manuel du fabricant. (Figure 1C).
- Inspectez et vérifiez le fonctionnement du ballon gonflé en remplissant le ballon d’une solution saline physiologique stérile à 0,9 %, selon le volume recommandé par le fabricant, qui varie de 0,2 à 0,4 ml, en suivant toujours les instructions du manuel d’instructions.
- Inspectez et vérifiez le fonctionnement des câbles à fibre optique qui les relient au système d’éclairage du rack vidéo, en maintenant initialement une faible intensité lumineuse, environ 50 % de la hauteur possible, et en connectant l’autre extrémité à la prise à fibre optique du sialendoscope (Figure 1D).
- Inspectez le câble de la caméra vidéo et connectez la caméra vidéo de l’appareil vidéo, correctement protégée par une pellicule stérile, au connecteur vidéo du sialendoscope.
- Inspectez et vérifiez l’image sur l’écran du moniteur vidéo pour la présence de lumière, la qualité et la formation de l’image tout en essayant de lire l’étiquette d’emballage du fil.
- Ajustez le zoom de la caméra pour faire la mise au point de l’image en tournant le réglage de l’image vidéo afin d’éliminer la présence de « nids d’abeilles » dans l’image affichée sur l’écran du moniteur. Utilisez l’étiquette sur l’emballage en fil métallique pour vous assurer que les lettres sont visibles et qu’elles ont acquis une meilleure qualité d’image.
- Insérez la fibre optique dans le sialendoscope si vous utilisez les « feuilles » pour la sialendoscopie, en l’ajustant pour qu’elle soit correctement adaptée au matériau. Suivez les mêmes étapes ci-dessus pour calibrer l’ensemble vidéo.
- Localisez le canal d’irrigation du sialendoscope de manière caudale, avec la fibre optique située au milieu de l’instrument et le canal de travail situé crânien. Utilisez l’étiquette sur l’emballage du fil pour positionner correctement le « nord » du sialendoscope sur l’écran de l’image.
- Connectez l’équipement de solution saline contenant une solution saline physiologique stérile à 0,9 % au canal d’irrigation, en vérifiant qu’aucune bulle d’air ne s’est formée à l’intérieur qui interférera avec la formation de l’image vidéo dans le système canalaire.
- Vérifiez et marquez le bon côté du cou ou du visage du patient pour faire la sialendoscopie avec un marqueur chirurgical lavable ; faire de même sur la glande salivaire sur laquelle la sialendoscopie doit être effectuée (Safe Surgery Protocol).
- Effectuer toutes les opérations sous anesthésie générale, avec l’utilisation de stimulateurs salivants comme la néostigmine au choix du chirurgien : dose unique adulte de néostigmine 0,5-2,5 mg (0,05-0,07 mg/kg) à administrer simultanément (dans des seringues séparées) avec du sulfate d’atropine 0,6-1,2 mg (0,02 à 0,03 mg/kg) par injection intraveineuse lente (IV) sur 1 min, avec prudence, conformément aux préférences de l’anesthésiste et en suivant la fiche technique du fabricant.
- Effectuez toutes les étapes ci-dessus avant de commencer la procédure d’anesthésie dans la salle d’opération. Assurez-vous que toutes les interventions sont enregistrées sur vidéo et effectuées par la même équipe chirurgicale pour les procédures diagnostiques et thérapeutiques.
2. Technique de sialendoscopie
- Placez le patient en position couchée sous anesthésie générale avec le tube orotrachéal situé du côté controlatéral de la glande pour la sialendoscopie.
- Effectuez l’asepsie buccale et l’antiseptique de routine en suivant les règles avec un rince-bouche oral approprié à la chlorhexidine à 0,2 % et en couvrant le champ chirurgical stérile, en veillant à ce que le côté sur lequel la sialendoscopie doit être effectuée soit exposé.
- Vérifiez à nouveau le sialendoscope dès que le champ stérile est prêt sur le patient, en effectuant les réglages nécessaires : à la balance des blancs, appuyez sur le bouton WB de la caméra ou dans l’appareil vidéo situé dans le plateau vidéo ; Faites de même pour régler le zoom et la mise au point sur l’appareil photo.
- Vérifiez à nouveau l’orientation spatiale de l’instrument optique, qui est nécessaire pour une navigation intraductale sûre.
- Placez le bâillon à bouche ouverte du côté controlatéral, en exposant adéquatement la papille de la glande salivaire à soumettre à la sialendoscopie, soit la glande sous-mandibulaire ou parotide.
- Dilatez progressivement la papille des glandes salivaires à l’aide de dilatateurs jusqu’à ce qu’elle corresponde à la taille adéquate du sialendoscope pour permettre l’insertion du sialendoscope et une bonne visualisation du canal (Figure 2).
- Introduire délicatement le sialendoscope à l’intérieur du conduit principal, et connecter une seringue de 20 mL remplie d’une solution saline physiologique stérile à 0,9 % ou d’eau isotonique stérile au système d’irrigation relié au système d’irrigation du sialendoscope.
- Injectez lentement et soigneusement de petites portions, à basse pression, un volume suffisant de solution saline physiologique stérile à 0,9 % pour distendre le conduit qui sera visualisé sur l’écran du moniteur vidéo.
- Naviguez doucement dans le conduit une fois qu’il est distendu, ce qui permet au sialendoscope d’y pénétrer sans effort sans manœuvres ni torsions majeures (Figure 3).
- Inspectez le canal principal, les canaux secondaires et tertiaires autant que possible, en détail avec le sialendoscope, en nettoyant des bouchons de mucus à l’aide de la solution saline irriguée par la seringue en petites quantités autant que nécessaire pour le nettoyer, qui ne doit généralement pas dépasser le volume total de 60 ml dans l’ensemble de la procédure, en tenant compte de la perte (sortie) de la solution saline dans la cavité buccale autour du sialendoscope dans la papille salivaire.
- Localisez la ou les pierres à l’intérieur du conduit après l’avoir nettoyé et soyez prêt à effectuer les manœuvres de capture des calculs salivaires.
3. Étapes de base de la normalisation de l’utilisation du panier en sialendoscopie
- Inspection initiale :
- Examinez avec le sialendoscope toutes les extensions de canaux au cours de cette phase initiale, à la recherche de la présence d’une sténose et évaluez la sténose le long des canaux principaux, secondaires et tertiaires.
- Notez l’apparence de la sténose du conduit et son emplacement, et estimez sa taille en la comparant au conduit principal. (Figure 4). Observez également la présence de calculs après la sténose (le cas échéant) et comment la salive est affectée par la dernière (aspect laiteux ou clair) (Figure 5).
- Localisation de la sialolithiase
- Inspectez le conduit principal, les conduits secondaires et tertiaires, en cherchant directement les pierres après l’inspection initiale, et notez où se trouve la pierre dans le conduit principal, secondaire ou tertiaire (figures 6A, B).
- Estimation de la sialolithiase
- Taille : Observez attentivement le sialolithe et notez la taille de la ou des pierres (c.-à-d. tout le diamètre du conduit ou inférieur au diamètre du conduit) (figures 7A, B).
- Nombre : Identifiez si le ou les calculs sont uniques ou multiples, en essayant d’établir un plan de traitement (tentatives uniques ou multiples) (Figure 8A, B).
- Mobilité : Déplacez le sialendoscope et rincez soigneusement la solution saline physiologique stérile à 0,9 % en même temps pour observer et évaluer la mobilité des calculs, en enregistrant leurs caractéristiques comme des calculs fixes/peu mobiles ou mobiles (flottant le long du conduit).
- Consistance : Identifiez et essayez de présumer la consistance de la pierre par son apparence physique et/ou touchez-la doucement avec le sialendoscope et essayez de la sentir par le toucher, qu’elle soit dure ou molle.
- Sélection du type de panier : 3, 4, 6 fils : Choisissez le panier approprié en fonction des observations des étapes 3.2 et 3.3 pour augmenter les chances de coincer la pierre. Notez que les petites pierres auront besoin de plus de fils pour faciliter la manœuvre de capture, et les pierres de mobilité plus grosses et petites nécessiteront moins de fils (Figure 9A, B).
- Technique d’approche
- Type A : Frontal :
- Choisissez l’approche frontale de type A après une évaluation complète comme décrit ci-dessus en plaçant l’extrémité du panier contre et très près de la partie antérieure du sialolithe (Figure 10A).
- Ouvrez doucement les fils, rincez soigneusement la solution saline et essayez de piéger les pierres pendant qu’elles déplacent la solution saline dans le panier. (Figure 10B). Cette approche est idéale pour les pierres mobiles, plus petites et parfois tendres, à l’aide du panier de 4 à 6 fils.
- Type B : Côté à côté :
- Choisissez ce type d’approche pour une pierre relativement mobile, unique et plus petite que la taille du conduit. Pour ce faire, placez la pointe du panier à côté de la pierre, et ce faisant, le fil sera situé sur le côté du sialolithe. (Figure 11A).
- Rincez soigneusement la solution saline physiologique stérile à 0,9 % avec le doux mouvement du panier ouvert pour déloger la pierre et l’attraper avec le panier. (Figure 11B).
- Type C : Dos à avant :
- Choisissez ce type d’approche dans le cas de calculs de toutes tailles de conduits avec une consistance dure ou de calculs simples avec peu de mobilité.
- Placez l’extrémité du panier en arrière du sialolithe (Figure 12A) et assurez-vous d’ouvrir les fils en arrière de celui-ci. Après cela, amenez légèrement les fils du panier vers l’avant et, en même temps, rincez doucement la solution saline physiologique stérile à 0,9 % (Figure 12B).
- Enfin, une fois que les fils sont autour de la pierre, fixez la pierre en tirant sur les fils du panier. (Figure 12-C).
- Type A : Frontal :
- Inspection finale : Effectuer l’inspection finale des conduits avant de terminer la procédure ; C’est à ce moment-là que le canal principal, les canaux secondaires et tertiaires sont réévalués, à la recherche de calculs résiduels et de sténose. Soyez prêt à résoudre à nouveau tout autre problème et répétez les étapes ci-dessus si nécessaire (Figure 13).
- Retirez le système endoscopique et évaluez la nécessité d’une papille ou d’un endoprothèse canalaire, en le plaçant dans une extension et une orientation appropriées et en le fixant à la muqueuse avec une suture non résorbable.
- Terminez la procédure endoscopique, arrêtez l’enregistrement vidéo et permettez au patient de se réveiller en toute sécurité. Évaluez à nouveau le visage et le cou à la recherche d’un gonflement majeur de la glande salivaire pour prévenir la détresse des voies respiratoires. Dans ce cas, laissez récupérer plus de temps que l’habituel dans la salle de réveil correctement surveillée.
4. Procédures de prise en charge
- Gardez le patient à l’hôpital pendant 1 jour, car une douleur intense et un gonflement de la région des glandes salivaires se produisent chez certains patients. Traitez avec des analgésiques, des antibiotiques (généralement de la céfazoline) et un régime alimentaire doux.
- Mobiliser le patient le plus rapidement possible après l’intervention.
- Sortir le patient le lendemain s’il n’y a pas de plaintes.
Résultats
En 10 ans, nous avons réalisé 224 sialendoscopies consécutives dues à une maladie obstructive des glandes salivaires. Parmi ceux-ci, 189 (84,4 %) ont été causés par une sialolithiase. L’ablation réussie du sialolithe par sialendoscopie pure uniquement (groupe d’étude PS) a été réalisée chez 132 patients (69,8 %), tous atteints d’une maladie uniglandulaire, en utilisant le protocole mentionné ci-dessus.
Dans le groupe d’étude PS (n = 132), il y avait 105 (79,5 %) patientes, avec un âge moyen de 44,8 ans (allant de 15 à 84 ans) ; l’indice d’extraction endoscopique des calculs était de 100 %, et 68,9 % des calculs sont apparus dans la glande sous-mandibulaire (tableau 1).
Comme le montre le tableau 2, près de 65,9 % étaient constitués de calculs uniques, sans complications majeures pendant la sialendoscopie, aucun cas de paniers coincés n’est survenu et la durée moyenne de la sialendoscopie était de 62 minutes (tableau 2).
Le tableau 3 décrit les étapes de base et les résultats importants (tableau 3) :
a) Localisation de la pierre : 73,5 % dans le conduit principal.
b) évaluation des calculs : 100 % étaient mobiles et de consistance dure ; 65,9 % étaient des pierres uniques.
c) Estimation de la taille du sialolithe : taille moyenne de 4,3 mm (2,0-5,5 mm).
d) Type de panier : 25,8 % étaient des paniers à 3 fils, 68,9 % étaient des paniers à 4 fils et 5,3 % étaient des paniers à 6 fils.
e) Technique d’approche utilisée : A : Frontale : 9,1 %, B : D’un côté à l’autre : 35,6 %, C : Dos à l’avant : 55,3 %.
f) Technique d’approche X Taille des pierres : nous avons utilisé les techniques de type A et B principalement pour les pierres plus petites que celles de la taille d’un conduit : 59 (44,7 %) et la technique de type C pour toutes les pierres de taille de conduit : 73 (55,3 %)
Toutes les pierres ont été piégées efficacement avec le panier. La pose d’une endoprothèse papillaire était nécessaire principalement chez tous les calculs de la taille d’un canal : 73 patients (55,3 %), lorsque le diamètre du calcul était extrêmement supérieur à celui de l’ostium de la papille, il a été nécessaire de couper la papille ; cependant, la pose d’une endoprothèse conduite ou d’une endoprothèse papillaire était nécessaire chez 98,4 % de la cohorte, car la taille moyenne des calculs était de 4,3 mm (tableau 2 et tableau 3). Certains auteurs ont trouvé les mêmes résultats concernant l’utilisation d’un stent pour l’obstruction salivaire en sialendoscopie due à des calculs, mais chez un petit nombre de patients ; D’autres ne l’ont utilisé que dans des situations de sténose20,21. Tous les patients se sont rétablis sans incident après l’opération et ont reçu leur congé le lendemain.

Figure 1 : Vérification des matériaux pour la sialendoscopie. Sondes, panier, ballon, caméra vidéo, câbles optiques, plateau vidéo. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 2 : Dilatation de la papille avec des sondes. La papille est dilatée à l’aide de sondes. Veuillez cliquer ici pour voir une version agrandie de cette figure.
Figure 3 : Navigation à l’intérieur du conduit avec Sialendoscope. La navigation à l’intérieur du conduit est effectuée à l’aide d’un sialendoscope et d’un système d’irrigation. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 4 : Apparition d’une sténose à l’intérieur du conduit lors de l’inspection initiale de la sialendoscopie. Notez l’apparition d’une sténose à l’intérieur du conduit et son emplacement et essayez d’estimer sa taille. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 5 : Calcul salivaire après sténose à l’intérieur du conduit lors de l’inspection initiale de la sialendoscopie. Lors de l’inspection initiale, notez la pierre juste derrière la sténose dans le conduit, son emplacement et sa taille. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 6 : Localisation de la sialolithiase. Inspection des conduits principaux et secondaires, à la recherche de calculs salivaires. Notez la présence de pierres dans les conduits principaux (A) et (B) secondaires. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 7 : Taille estimée de la sialolithiase. Estimation de la taille de la sialolithiase intracanalaire en la comparant au conduit principal à vue de près, en la classant en (A) tout le diamètre du conduit ou (B) inférieur au diamètre du conduit. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 8 : Nombre d’estimation de la sialolithiase. Identification du nombre de pierres à l’intérieur du conduit, en le classant comme (A) simple ou (B) multiple. Veuillez cliquer ici pour voir une version agrandie de cette figure.
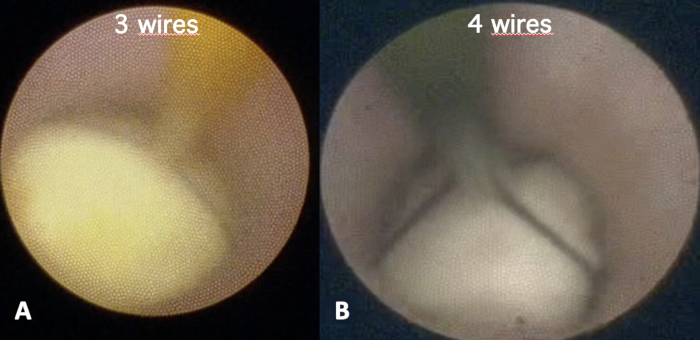
Figure 9 : Sélection du type de panier. Choisissez le panier approprié : (A) 3 fils ; (B) 4 fils ou 6 fils pour augmenter les chances de coincer la pierre. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 10 : Type A : Approche frontale. Cette approche s’effectue en plaçant la pointe du panier contre et très près de la partie antérieure de la pierre (A) et (B) en ouvrant doucement les fils en même temps, en rinçant soigneusement la solution saline, en essayant de piéger la pierre. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 11 : Type B : Approche latérale. Dans cette approche, la pointe du panier est placée à côté de la pierre, et (A) le fil sera du côté du sialolithe. (A) Le rinçage de la solution saline et le déplacement du panier ouvert déplaceront la pierre dans le panier. Veuillez cliquer ici pour voir une version agrandie de cette figure.
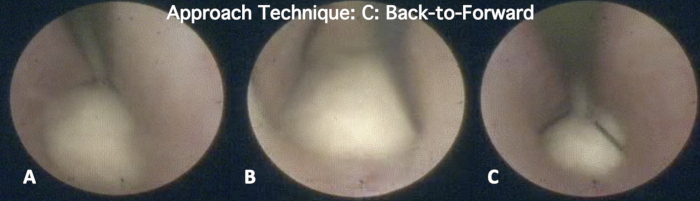
Figure 12 : Type C : Approche dos à avant. Dans cette approche, la pointe du panier est placée (A) en arrière de la pierre, puis (A) amenée vers l’avant à l’aide de fils ouverts. (C) Une fois que les fils sont autour de la pierre, fixez la pierre en tirant sur les fils du panier. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 13 : Inspection finale. Avant de terminer la sialendoscopie, inspectez toujours le système de conduits à la fin de la procédure, en certifiant qu’il est clair et propre. Veuillez cliquer ici pour voir une version agrandie de cette figure.
Tableau 1 : Données cliniques du groupe Sialendoscopie pure (PS) indiquant le sexe, l’âge, le diagnostic et les procédures effectuées. Veuillez cliquer ici pour télécharger ce tableau.
Tableau 2 : Données cliniques du groupe Sialendoscopie pure (PS) sur les calculs, les complications postopératoires et la durée de la sialendoscopie. Veuillez cliquer ici pour télécharger ce tableau.
Tableau 3 : Caractéristiques endoscopiques cliniques de l’utilisation du panier dans le groupe PS. Veuillez cliquer ici pour télécharger ce tableau.
Discussion
Actuellement, dans la population générale, malgré l’hétérogénéité des études, près de 60 à 70 % des maladies obstructives des glandes salivaires sont causées par la sialolithiase. De nos jours, la sialendoscopie est la principale option de traitement, éliminant les calculs et les sténoses et devenant l’étalon-or pour traiter ces affections car elle rétablit la qualité de vie, en gardant intacte une glande salivaire fonctionnelle 1,7,22.
Cependant, dans les cas de sialolithiase, il y a quelques difficultés dans la procédure, à toutes les étapes, jusqu’à ce que le dernier calcul piégé soit retiré dans la bouche. Par conséquent, une manipulation intracanalaire adéquate avec le panier est nécessaire pour obtenir un taux de réussite élevé dans l’élimination de la sialolithiase. Cependant, il existe encore un manque dans la littérature médicale actuelle pour décrire correctement comment l’effectuer 6,23,24,25.
Cette revue rétrospective de 10 ans, portant sur un nombre important de patients et d’interventions, a cherché à normaliser les étapes de base impliquées dans l’élimination réussie de la sialolithiase intracanalaire à l’aide d’un instrument panier.
Le protocole systématisé proposé ici a permis un taux de réussite élevé (100 %) dans l’élimination de la sialolithiase, préservant la glande salivaire sans complications majeures, comme d’autres études 6,24. Cependant, certaines études ont rapporté un nombre élevé de complications mineures et majeures, comme des perforations canalaires, des réadmissions dues à un gonflement ou à une douleur persistante des glandes, des lésions nerveuses linguales et même une résection des glandes salivaires26,27.
Dans les cas inclus dans cette étude, il n’y a eu aucun cas de défaillance de l’équipement (dysfonctionnements) pendant la sialendoscopie, peut-être en raison du protocole rigide de la liste de contrôle préopératoire qui l’a détecté et résolu avant de commencer la procédure. Cependant, les dysfonctionnements sont relativement courants, comme le montre la littérature25,28. Ainsi, tout l’équipement doit être vérifié pour éviter les complications ou les pannes peropératoires associées, et ce protocole contribuera probablement à le normaliser.
Nous avons constaté que la plupart des calculs ont une consistance dure (100 %), et la majorité des calculs simples (65,9 %) sont localisés dans la glande sous-mandibulaire (69,9 %), ce qui correspond à la littérature29,30. Il convient de noter qu’il y avait une prédominance féminine (79,5 %) avec un âge moyen de 44,8 ans, ce qui est comparable à la littérature actuelle. Ainsi, les données ici montrent que ce protocole pourrait être facilement applicable et reproductible dans la population présentant des calculs salivaires. Les limites de la technique sont peu nombreuses et se produisent chez les patients présentant des calculs salivaires fixes, chez ceux qui ont développé des complications telles qu’un panier coincé ou des perforations du canal, et chez ceux où l’équipe d’assistants chirurgiens n’a aucune expérience (débutants) de la sialendoscopie.
En utilisant le protocole décrit ci-dessus, nous avons clairement défini les étapes de base sur la façon de localiser, d’évaluer (mobile/dur/calcul unique), d’estimer la taille du sialolithe et de sélectionner le type de panier que nous avons appliqué chez tous les patients sans difficultés. La technique peut être modifiée selon les préférences du chirurgien ou au fur et à mesure qu’il acquiert de l’expérience lorsqu’il commence à l’utiliser sur ses patients ; Cependant, jusqu’à présent, aucune donnée bibliographique n’a été présentée portant spécifiquement sur ce sujet de la sialendoscopie.
Plus important encore, nous avons normalisé la façon de choisir la technique d’approche à l’utilisation du panier par rapport aux méthodes existantes, en la définissant comme Type A : Frontale, Type B : Latéral à Côté, et Type C : Dos à Avant, où l’assistant chirurgien peut utiliser pendant la sialendoscopie, variant parfois d’un type à l’autre pour capturer le calcul, comme le démontre le Tableau 3. La procédure la plus réussie dans cette étude est l’approche de type C, suivie de l’approche de type B (tableau 3), sans données dans la littérature pour la comparer.
La pose d’une endoprothèse papillaire était principalement nécessaire chez tous les patients atteints de calculs de la taille d’un canal (55,3 %). Le critère principal était qu’à chaque fois que nous devions ouvrir la papille pour récupérer le calcul depuis que nous détruisions les fibres musculaires naturelles de la papille anatomique, la papille coupée pouvait évoluer vers une future sténose de la papille. La pose d’un stent pourrait prévenir cette complication. Cela a également été observé dans une autre étude20. Malheureusement, il n’y a pas suffisamment de résultats similaires dans la littérature pour permettre une comparaison.
Les données fournies dans cette étude ont prouvé l’innocuité et la fiabilité de ce protocole et pourraient aider d’autres personnes à améliorer leur pratique de la sialendoscopie. Jusqu’à présent, dans la littérature sialendoscopique, il y a eu quelques méta-analyses, revues et revues systématiques, mais aucune donnée n’a été rapportée sur ce type de protocole de standardisation améliorant la sécurité de la technique 2,31,32,33,34.
Comme mentionné ci-dessus, tous les sialolithes ont été complètement enlevés sans difficultés et sans complications. Les patients se sont rétablis sans incident, mais un biais et une limitation possibles de la technique sont que notre équipe est hautement qualifiée pour effectuer une sialendoscopie. Cela peut être difficile dans les premiers cas pour le débutant dans la pratique car il est nécessaire d’atteindre la courbe d’apprentissage appropriée, comme le démontre la littérature 2,35,36,37. Néanmoins, au contraire, s’il n’y a pas de tentatives d’utilisation de la technique en toute sécurité, la courbe d’apprentissage ne sera pas terminée. C’est là que le protocole proposé sera très utile pour créer un protocole de sécurité pour les débutants utilisant la technique de sialendoscopie. De plus, d’autres études doivent être menées pour valider et confirmer les résultats rapportés dans cette étude.
La standardisation de l’utilisation du panier en sialendoscopie pour la sialolithiase obstructive est nécessaire pour obtenir un taux de réussite élevé dans son élimination. Cette méthode détaille la standardisation de l’utilisation du panier dans l’élimination des calculs canalaires lors de la sialendoscopie. Nos résultats soutiennent l’utilisation sûre et efficace du panier standardisé dans le traitement de la sialolithiase obstructive en sialendoscopie, devenant ainsi une opportunité de standardiser la technique à l’échelle mondiale pour permettre la réalisation de futures études prospectives.
Déclarations de divulgation
Les auteurs ne déclarent aucun conflit d’intérêts
Remerciements
Pas d’accusé de réception
matériels
| Name | Company | Catalog Number | Comments |
| Baskets for stones | Humanna medical, Brazil | https://www.humannamedical.com.br/post/kit-canula-para-exerese-de-calculo-salivar | 3,4 and 6 wires |
| Bougies | Karl Storz, Tuttlingen, Germany | https://www.karlstorz.com/br/pt/search.htm?cat=1000246143 | varying in 3 sizes |
| Conic dilatators | Karl Storz, Tuttlingen, Germany | https://www.karlstorz.com/br/pt/search.htm?cat=1000246143 | unique |
| Dilatator balloons | Humanna medical, Brazil | https://www.humannamedical.com.br/post/kit-canula-para-exerese-de-calculo-salivar | 0.4ml |
| Saline Solution 0.9% | Fresenius Kabi | https://www.fresenius-kabi.com/br | 100ml |
| Salivary probes | Karl Storz, Tuttlingen, Germany | https://www.karlstorz.com/br/pt/search.htm?cat=1000246143 | varying from number 0000 to 6 |
| Sialendoscopes | Karl Storz, Tuttlingen, Germany | https://www.karlstorz.com/br/pt/search.htm?cat=1000246143 | different semi-rigid modular Sialendoscope varying diameter 1.1mm, 1.3 mm, 1.6mm, 1.7 mm |
| Silastic stents | Humanna medical, Brazil | https://www.humannamedical.com.br/post/kit-canula-para-exerese-de-calculo-salivar | varying in number: 4Fr, 6Fr, 8Fr |
| Video Set- Equipment carts and Monitor carts, cables | Karl Storz, Tuttlingen, Germany | https://www.karlstorz.com/br/pt/online-catalog.htm | consisting in Video Monitor, Light xenon 300, Video recorder camera |
Références
Réimpressions et Autorisations
Demande d’autorisation pour utiliser le texte ou les figures de cet article JoVE
Demande d’autorisationThis article has been published
Video Coming Soon