Method Article
التنظير الداخلي ثنائي البوابة أحادي الجانب لعلاج فتق القرص القطني
In This Article
Summary
يتم تقديم بروتوكول جراحي خطوة بخطوة للتنظير الداخلي ثنائي البوابة أحادي الجانب (UBE) ، وهو نهج طفيف التوغل لعلاج فتق القرص القطني. باستخدام منفذين ، يتم تحسين الدقة والمرونة الجراحية. تقدم هذه المقالة وصفا شاملا ل UBE وتسلط الضوء على التطبيق العملي لهذا النهج في الممارسة السريرية.
Abstract
التنظير الداخلي ثنائي البوابة أحادي الجانب (UBE) هو تقنية جراحة العمود الفقري طفيفة التوغل تستخدم بشكل متزايد في علاج أمراض أسفل الظهر التنكسية ، مثل فتق القرص القطني ، وتضيق العمود الفقري القطني ، وانزلاق الفقار. في UBE ، تم إنشاء قناتين جراحيتين مستقلتين ومترابطتين - واحدة للمنظار والأخرى للأدوات الجراحية - مما يوفر مجال رؤية جراحي واسع وواضح. تقدم UBE العديد من المزايا مقارنة بالجراحة المفتوحة التقليدية ، بما في ذلك تقليل تلف الأنسجة ، والإقامة في المستشفى لفترة أقصر ، وأوقات التعافي الأسرع. بالإضافة إلى ذلك ، فهو يجمع بين فوائد الجراحة المجهرية والتنظير الداخلي ، مما يعزز المرونة والدقة والموثوقية أثناء العملية. منحنى التعلم ل UBE أقصر من منحنى التنظير الداخلي عبر الثقب ، حيث تشبه العمليات الجراحية إلى حد كبير تلك الخاصة بالجراحة المفتوحة التقليدية. على الرغم من نتائجه السريرية الإيجابية ، مثل انخفاض فقدان الدم والإقامة في المستشفى لفترة أقصر ، فإن UBE يحمل مضاعفات محتملة ، بما في ذلك الورم الدموي فوق الجافية ، والإصابة الجافية ، وضغط جذر العصب المخرج. للتخفيف من هذه المخاطر ، من الأهمية بمكان ضمان الاختيار المناسب للمريض ، وتطبيق التقنية الجراحية الصحيحة ، والانخراط في مراقبة دقيقة بعد الجراحة. تقدم هذه المقالة ملخصا مفصلا للتقنيات الجراحية خطوة بخطوة المستخدمة في UBE لعلاج فتق القرص القطني. إنه بمثابة دليل شامل لتعزيز فهم الممارسين ل UBE. يؤكد العرض التقديمي أيضا على أهمية التدريب والخبرة الصارمة لضمان النتائج المثلى للمرضى.
Introduction
مرض القرص التنكسي (DDD) ، المعروف أيضا باسم تضيق العمود الفقري القطني أو الفتق ، هو حالة منتشرة تؤثر على العمود الفقري وتعتبر السبب الرئيسي لجراحة العمود الفقري ، خاصة بين المرضى المسنين1،2،3. تضمنت الأساليب الجراحية القياسية لمعالجة فتق القرص القطني والتضيق تاريخيا استئصال الصفيحة الفقرية الواسعة وجراحة تخفيف الضغط4،5. ومع ذلك ، فإن كلا الإجراءين ينطويان على صدمة كبيرة وألم وأوقات تعافي طويلة.
في السنوات الأخيرة ، اكتسبت جراحة العمود الفقري طفيفة التوغل الأفضلية على جراحة العمود الفقري المفتوحة نظرا للفوائد المرتبطة بها ، بما في ذلك تقليل الصدمات وتقليل الألم والتعافي بشكل أسرع6. الجراحة بالمنظار عن طريق الجلد هي تقنية طفيفة التوغل تستخدم بشكل متكرر ، حيث تستخدم منظارا داخليا للعمل من خلال شقوق صغيرة في الجلد. في حين أن هذه الطريقة تقدم العديد من المزايا مقارنة بالجراحة التقليدية ، فقد تنشأ تحديات فنية ، خاصة في حالات التضيق الشديد أو عندما يكون تخفيف الضغط الثنائيضروريا 7.
حظيت جراحة التنظير الداخلي ذات الباب المزدوج من جانب واحد ، التي طورها كامبين وسامبسون في البداية في عام 1986 ، باهتمام متزايد 8,9. تم اقتراح ابتكار حاسم في هذه التقنية وتوثيقه بواسطة D'Antoni في عام 199610 ، مع تحسينات كبيرة ناتجة عن التطورات الحديثة في التكنولوجيا مزدوجة القناة11،12،13. يمثل تخفيف الضغط بالمنظار ثنائي البوابة أحادي الجانب (UBE) إجراء تنظير داخلي عن طريق الجلد يسمح للجراحين بالعمل دون قيود على حجم أنبوب العمل أو القناة. في UBE ، يسهل شقان صغيران على جانبي العملية الشائكة إكمال العملية. يضمن استخدام منظار داخلي عالي الدقة ، إلى جانب الري المستمر باستخدام محلول ملحي عادي ، رؤية واضحة للمجال الجراحي وتخفيف الضغط الدقيق6،14.
بشكل عام ، يمثل UBE تقدما كبيرا في مجال جراحة العمود الفقري طفيفة التوغل. مزاياها العديدة مقارنة بالجراحة التقليدية ، مثل الدقة المحسنة ، وتقليل صدمات الأنسجة ، وأوقات التعافي السريعة ، تضعها كتقنية واعدة لمعالجة DDD وأمراض العمود الفقري الأخرى. في الواقع ، أبلغت الدراسات عن نتائج مرضية باستخدام UBE لعلاج DDD15. مع تقدم التكنولوجيا مزدوجة القناة ، تستعد UBE لتصبح الطريقة المفضلة بين جراحي العمود الفقري ، بهدف تزويد مرضاهم بأعلى مستوى من الرعاية.
Protocol
حصلت هذه الدراسة على موافقة اللجنة الأخلاقية للمستشفى الثاني التابع لكلية الطب بجامعة تشجيانغ (SAHZU). لوحظ الامتثال الكامل للمعايير الأخلاقية باستمرار طوال مدة الدراسة. تم الحصول على موافقة خطية مستنيرة من جميع المرضى المشاركين. تضمنت معايير التضمين للمرضى فتق القرص القطني وتضيق العطلة الجانبية ، مع العرض السريري الأولي هو الأعراض العصبية أحادية الجانب للأطراف السفلية. على العكس من ذلك ، تضمنت معايير الاستبعاد تضيق القناة القطنية مع أعراض عصبية ثنائية في الأطراف السفلية ، وانزلاق الفقار القطني ، وأورام أسفل الظهر ، والتهابات أسفل الظهر. تفاصيل جميع الأدوات والمعدات الجراحية مدرجة في جدول المواد.
1. وضع المريض والتخدير
- باتباع الممارسات السريرية القياسية ، ضع المرضى في وضع الانبطاح لإدارة التخدير العام. يوصى بتناول التخدير الوريدي مع الميدازولام (1-2 مجم) و / أو الفنتانيل (25-150 ميكروغرام). بعد الأكسجين المسبق بالأكسجين بنسبة 100٪ ، قم بتحفيز التخدير عن طريق الوريد باستخدام البروبوفول (1.5-2.0 مجم / كجم) ، مع الليدوكائين الاختياري (20-100 مجم) والفنتانيل (50-250 ميكروغرام) (باتباع البروتوكولات المعتمدة مؤسسيا).
- تحقيق استرخاء العضلات للتنبيب الرغامي (لتنظير الحنجرة المباشر أو الفيديو) باستخدام الروكورونيوم (0.6-1.2 مجم / كغ) أو السكسينيل كولين (1 مجم / كغ). الحفاظ على التخدير باستخدام البروبوفول (75-200 ملغم/كغ في الدقيقة) أو سيفوفلوران (1.0٪ إلى 2.0٪ في 40٪ إلى 70٪ أكسجين)16.
ملاحظة: يجب تحديد التركيز الدقيق لعوامل التخدير من قبل طبيب تخدير متمرس بناء على حالة المريض.
- تحقيق استرخاء العضلات للتنبيب الرغامي (لتنظير الحنجرة المباشر أو الفيديو) باستخدام الروكورونيوم (0.6-1.2 مجم / كغ) أو السكسينيل كولين (1 مجم / كغ). الحفاظ على التخدير باستخدام البروبوفول (75-200 ملغم/كغ في الدقيقة) أو سيفوفلوران (1.0٪ إلى 2.0٪ في 40٪ إلى 70٪ أكسجين)16.
- افحص رأس المريض بحثا عن الإمالة الجانبية وتأكد من أنه لا يتداخل مع التنبيب الرغامي.
- ضع ذراعي المريض بشكل مريح على مساند الذراعين الموجودة على جانبيها.
- استخدم توسيد لشد ركبتي المريض ، مما يمنع نقاط الضغط وعدم الراحة.
- ارفع أصابع قدم المريض عن طريق الحشو تحت ساقيه لتعزيز تدفق الدم السليم. تجنب ضغط الأعصاب (الشكل 1 أ).
- ضع وسادة على تقاطع ارتفاق الصدر والعانة لتعليق البطن. قم بإمالة طاولة العمليات تدريجيا مع رفع الرأس والساقين لأسفل لمحاذاة القرص الفقري المستهدف عموديا قدر الإمكان.
2. علامات الجلد والشق
- باستخدام التنظير الفلوري C-arm ، حدد مساحة العمل من خلال استهداف الشق العجزي العلوي ، التقاطع بين الجانب الجانبي للعملية المفصلية العليا والعجزي ، من خلال المناظر الفلورية الأمامية الخلفية والجانبية17.
- ضع علامة على التقاطع بين العملية الشائكة ومفصل الوجه السفلي بخط أحمر. ضع علامة على الخط الأفقي في جذر العملية الشائكة بخط أخضر. يعمل تقاطع هذه الخطوط كنقطة علامة.
- قم بإنشاء شقوق يمين ويسار في طرفي الرأس والذيل لنقطة العلامة لدخول المنظار الداخلي والوصول إلى الأداة. حافظ على الشقوق على بعد حوالي 3 سم ، مع طول كل إدخال حوالي 1.5 سم.
ملاحظة: قد يختلف حجم الشق المحدد بناء على تفضيل الجراح وتشريح المريض. ضع في اعتبارك هذه العوامل عند تحديد حجم الشق المناسب للمرضى الفرديين. - تأكد من أن مركز كلا الشقين على بعد 1 سم من المنطقة المستهدفة لضمان الدقة (الشكل 1E).
- إذا كانت القمة الحرقفية تسد الشق الذيلي، فقم بعمل الشق الوسطي لتجنب القمة.
3. إعداد الستارة وأدوات التوصيل
- نظف موقع الجراحة بمحلول مطهر وقم بلف المريض باستخدام ستائر جراحية معقمة وغشاء اليود للحفاظ على العقم (الشكل 1F-H).
- تأكد من التنظيف المستمر للمحلول الملحي أثناء جراحة UBE ، مع الاهتمام الدقيق بالعزل المائي ومعالجة الصرف في الورقة العلوية لمنع انخفاض حرارة الجسم (الشكل 1I).
ملاحظة: ضع الكيس الملحي على ارتفاع 50-70 سم فوق المجال الجراحي للحفاظ على الضغط الهيدروستاتيكي المطلوب ، والذي يتم ضبطه عادة بين 30-50 سم من الماء. - إنشاء حقل معقم عن طريق فتح جميع العبوات المعقمة اللازمة لمنع التلوث.
- ارتد قفازات والعباءات المعقمة للحفاظ على بيئة معقمة.
- مع الحفاظ على العقم ، قم بتوصيل جميع الأدوات والأجهزة الضرورية بمنافذ أو مصادر الطاقة الخاصة بها.
- تأكد من توصيل جميع الكابلات والأنابيب بإحكام ولن يتم إزاحتها عن طريق الخطأ أثناء الجراحة.
- تحقق من أن جميع الأدوات تعمل بشكل صحيح قبل البدء في العملية الجراحية.
4. إنشاء مساحة العمل
ملاحظة: يتطلب UBE شقين صغيرين - أحدهما للإدخال بالمنظار والري المستمر بالمحلول الملحي ، والآخر للوصول إلى الأدوات والتدفق الملحي (الشكل 1J-L).
- استخدم موسعا لتوسيع العضلات المجاورة الشوكية تدريجيا طبقة تلو الأخرى ، ودفع الأنسجة الرخوة برفق بعيدا لإفساح مساحة. مع إدخال المحلول الملحي ، يتم تشكيل المساحة وتكون جاهزة للاستخدام (الشكل 1 م). استخدم التوجيه التقويمي لتمرير الموسعات التسلسلية عبر بوابة العمل والسدادة.
- تحقق من توفر جميع المعدات اللازمة وتأكد من التوصيلات الصحيحة (الشكل 1N).
- تقدم الغمد إلى النقطة المستهدفة من خلال البوابة (الشكل 1O). تأكد من وضع الغلاف والموسع التسلسلي في وضع مثلث عند النقطة المستهدفة باستخدام عرض تنظيري C-arm.
- الحفاظ على الري المستمر لكلتا البوابتين بالمحلول الملحي لضمان رؤية جراحية واضحة.
- قم بتأكيد الموضع الصحيح لكلتا البوابات.
- استخدم شفرات البلازما (أقطاب الترددات اللاسلكية أو أقطاب الاستئصال) لتخثر الأنسجة الرخوة والعضلات لإزالة الهياكل التشريحية.
- تحديد المعلم الجراحي - جذر العملية الشائكة ل L5.
5. استئصال العظام وإزالة الأنسجة الرخوة
- استخدم مثقابا عالي السرعة و Kerrison rongeur لاستئصال الحافة السفلية للصفيحة الفقرية L5 ، مع الانتقال بشكل جانبي إلى الحافة الداخلية للعملية المفصلية السفلية (الشكل 2 أ ، ب).
- استمر في إزالة المعالم العظمية حتى يتم تحرير الأربطة من الهياكل العظمية.
- استخدم ملقط Kerrison من الداخل إلى الخارج لاستئصال أنسجة الرباط حتى تتعرض الدهون خارج الجافية ، وقم بإجراء الكي بعناية للإرقاء (الشكل 2 ج).
- القضاء على الأنسجة الدهنية المحيطة بالأعصاب والأم الجافية ، وتحديد الجذور العصبية الخارجة وأم الجافية (الشكل 2 د).
ملاحظة: كما هو موضح في الشكل 2 د ، يمكن التعرف على جذور الأعصاب عن طريق إزالة الأنسجة الدهنية حول الأعصاب والأم الجافية.
6. استخراج الحلقة الليفية المنفتقة وأنسجة النواة اللبية
- تحقق من موضع جذور الأعصاب.
- استخدم ضام جذر العصب لسحب جذور الأعصاب برفق إلى الداخل ، مما يؤدي إلى تعريض أنسجة القرص الفقري المنفتق (الشكل 2E-G).
- استخدم غدة النخامية المستقيمة أو المنحنية لإزالة شظايا نواة القرص اللبية (الشكل 2H-I).
- تأكد من الإزالة الكاملة للقرص الفقري البارز وأنسجة النبتة العظمية لمنع ضغط جذر الأعصاب (الشكل 2J).
- كي الأنسجة المحيطة بعناية لضمان عدم وجود نقاط نزيف كبيرة في مجال الرؤية (الشكل 2K-L).
- راقب المنظر العام لنواة الانزلاق الغضروفي ، كما هو موضح في الشكل 1P.
7. إغلاق الشق
- قم بإيقاف تشغيل مدخل المياه: قبل إغلاق الشق ، تأكد من إيقاف تشغيل جميع مصادر المياه لمنع التلوث.
- تحقق من نقاط النزيف: افحص موقع الجراحة بحثا عن أي نقاط نزيف نشطة. إذا تم تحديده ، فيجب السيطرة على النزيف بالضغط و / أو الكي حسب الحاجة.
ملاحظة: ضع في اعتبارك المخاطر المحتملة للورم الدموي فوق الجافية بعد الجراحة ، خاصة في حالة عدم وجود استنزاف Redivac. هذا اعتبار حاسم ، خاصة بالنسبة لأولئك الجدد في هذا المجال. - خياطة الشق: أغلق الشق باستخدام خياطة جراحية معقمة 4-0 أو 5-0 باستخدام تقنية مناسبة لنوع الشق والأنسجة المصابة. تأكد من ربط العقد بإحكام ودفنها تحت الجلد.
ملاحظة: يتم تطبيق العلاج الإغلاقي الموضعي بحقنة تحت الجلد من الروبيفاكايين. - تضميد الجرح: ضع ضمادات معقمة على موقع الشق المغلق لمنع التلوث وتعزيز الشفاء.
8. إجراءات متابعة ما بعد الجراحة
- التقييم الأولي بعد الجراحة: إجراء تقييم أولي في غضون 24 ساعة بعد الجراحة لفحص الجرح ومراقبة العلامات الحيوية.
- العناية بالجروح وإدارتها: إرشاد المرضى أو مقدمي الرعاية بشأن العناية بالجروح ، بما في ذلك التعرف على علامات العدوى.
- إدارة الأدوية: وصف مسكنات الآلام والمضادات الحيوية الضرورية ، وتوجيه الاستخدام السليم.
- النشاط وإعادة التأهيل: تقييد أنشطة محددة والتوصية بالعلاج الطبيعي أو تدابير إعادة التأهيل الأخرى في الوقت المناسب.
- مواعيد المتابعة: جدولة مواعيد المتابعة لتتبع تقدم الشفاء ومعالجة أي مخاوف.
- تثقيف المرضى ودعمهم: توفير موارد المعلومات حول رعاية ما بعد الجراحة والتعافي ، وإبلاغ المرضى بخدمات الدعم المتاحة.
- بروتوكولات الطوارئ: قم بتقديم تفاصيل الاتصال في حالات الطوارئ وتثقيف المرضى عند الحاجة إلى مساعدة طبية عاجلة.
النتائج
من ديسمبر 2020 إلى فبراير 2022 ، قيمت دراسة فعالية وسلامة علاج تخفيف الضغط بالتنظير ثنائي البوابة أحادي الجانب (UBE) في علاج المرضى الذين يعانون من فتق القرص القطني وتضيق العطلة الجانبية. تم تسجيل 104 مرضى (40 ذكرا و 64 أنثى) بمتوسط عمر 41.49 ± 16.01 سنة. من بين هؤلاء المرضى ، كان 81 حالة (77.88٪) مصابة بفتق القرص القطني ، بينما كانت 23 حالة (22.12٪) تعاني من تضيق العطلة الجانبية. كان متوسط فترة المتابعة لمجموعة الدراسة 15.91 ± 5.69 شهرا ، وكان متوسط وقت التدخل الجراحي 56.85 ± 12.11 دقيقة. تراوحت المستويات الجراحية من L4-5 إلى L5-S1 ، مع 26 حالة في L4-5 و 78 حالة في L5-S1 (الجدول 1). وفقا لمعايير MacNab18 ، حقق معظم المرضى نتائج جيدة إلى ممتازة ، حيث حقق 58 مريضا (55.77٪) نتيجة ممتازة ، و 39 مريضا (37.50٪) حققوا نتيجة جيدة ، و 7 مرضى (6.73٪) حققوا نتيجة عادلة. لم يتم الإبلاغ عن أي حصائل سيئة (الجدول 1).
علاوة على ذلك ، أظهرت الدرجات14 من مقياس التناظرية البصرية بعد الجراحة (VAS) ومؤشر الإعاقة Oswestry (ODI) تحسنا ملحوظا مقارنة بدرجات ما قبل الجراحة ، مما يشير إلى تخفيف الأعراض وتحسن في نوعية حياة المرضى. على وجه التحديد ، انخفضت درجة VAS من 7.77 ± 0.89 قبل الجراحة إلى 2.46 ± 1.30 في المتابعة الأخيرة (ص < 0.001) ، بينما انخفضت درجة ODI من 52.25 ± 13.95 قبل الجراحة إلى 19.68 ± 8.14 بعد الجراحة (ص < 0.001) (الجدول 2).
الأهم من ذلك ، لم يكن هناك تدهور عصبي أو مضاعفات خطيرة مثل تمزق الجافية أو إصابة جذر العصب أو الورم الدموي بعد الجراحة الذي يتطلب إعادة العملية أو العدوى في غضون عام واحد بعد الجراحة. أظهر التصوير بالرنين المغناطيسي بعد الجراحة (MRI) تحسنا ملحوظا في النتائج التشريحية المرتبطة بالضغط ، بينما تم استخدام التقييم السريري لتقييم تحسن الأعراض. تدعم هذه النتيجة أيضا سلامة وفعالية جراحة UBE القطنية (الشكل 3).

الشكل 1: مستحضرات UBE. (أ) يتم وضع المريض في وضعية الانبطاح. (ب-د) الجلد المميز بخطوط حمراء (حافة خارجية) وخضراء (المنطقة المستهدفة). (ه) علامات شق لبوابة العمل، متباعدة عن بعضها حوالي 3 سم. (ف-ح) تم لف المريض بستائر جراحية معقمة وغشاء اليود للعقم. (ط) معالجة العزل المائي والصرف الصحي للورقة العلوية. (J-L) إنشاء شق. (M) المساحة الجراحية التي تم إنشاؤها باستخدام الموسع. (O) تقدم الغمد المنظاري إلى النقطة المستهدفة ، مما يضمن وضعا مثلثيا مع الموسع التسلسلي. (ع) منظر عام للنواة اللبية البارزة. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 2: الخطوات الجراحية UBE. (أ) الطحن لأعلى من الحافة السفلية للصفيحة المماثلة إلى نقطة ربط الرباط. (ب) إزالة الصفيحة في المنطقة الجراحية باستخدام ملقط لدغة الصفيحة. (ج) إزالة الطبقة السطحية من الرباط ، والحفاظ على الطبقة العميقة كنسيج يحمي الأعصاب. (د) تحديد جذر العصب الخارج. (ه، و) تعرض الحلقة تحت الجذر. (ز ، ح) الإزالة الكاملة للقرص المنتفخ والنباتات العظمية. (I-K) تخثر دقيق للإرقاء لتجنب النزيف. (L) منظر عام لجذر العصب L5 بعد الإطلاق الكامل. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
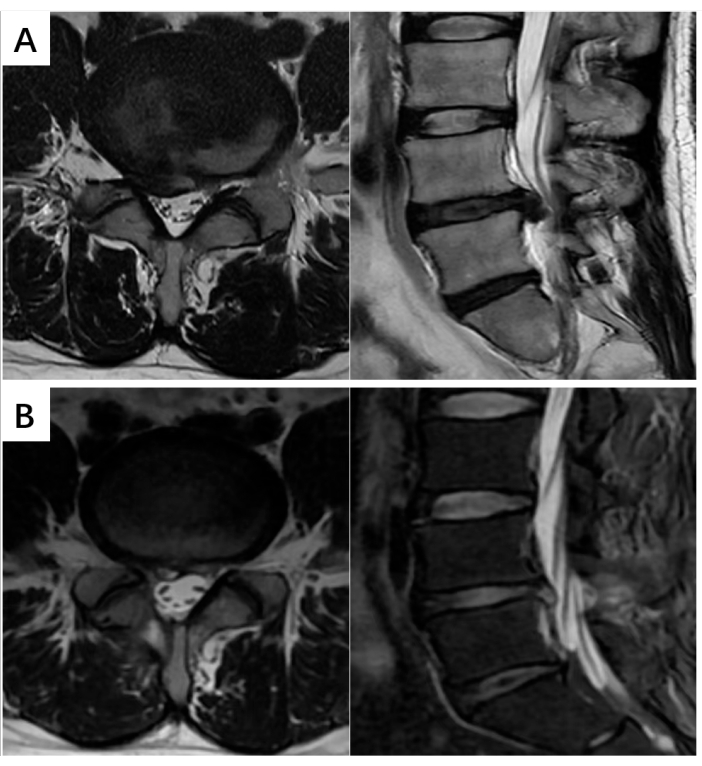
الشكل 3: صور التصوير بالرنين المغناطيسي لفتق القرص القطني. (أ) صور سهمية ومحورية مرجحة قبل الجراحة T2 تظهر تضيق القناة الشوكية عالي الدرجة وفتق القرص الفقري على مستوى L4-L5. (ب) صور سهمية ومحورية مرجحة بعد الجراحة T2 تكشف عن التخفيف الناجح لأعراض ضغط الحبل الشوكي. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
| العوامل | المرضى (ن = 104) |
| العمر (سنوات) | 41.49± 16.01 |
| جنس | |
| M | 40 |
| F | 64 |
| التشخيص | |
| فتق القرص القطني ، ن (٪) | 81, 77.88% |
| تضيق العطلة الجانبية ، ن (٪) | 23, 22.12% |
| المستويات المعنية | |
| L4-L5 | 26 |
| L5 - S1 | 78 |
| فترة المتابعة (أشهر) | 15.91 ± 5.69 |
| وقت التشغيل (دقيقة) | 56.85 ± 12.11 |
| معايير MacNab ، n (٪) | |
| ممتازة | 58, 55.77% |
| جيد | 39, 37.50% |
| نزيه | 7, 6.73% |
الجدول 1: خصائص المريض. يتم تقديم القيم كمتوسط ± انحراف معياري ما لم يذكر خلاف ذلك.
| البارامتر | ما قبل الجراحة | المتابعة النهائية | قيمة P |
| المقياس التناظري المرئي (VAS) | 7.77 ± 0.89 | 2.46 ± 1.30 | <0.001 |
| مؤشر أوسويستري للإعاقة (ODI) | 52.25 ± 13.95 | 19.68 ± 8.14 | <0.001 |
الجدول 2: تقييم المتابعة قبل الجراحة والنهائية لتقييم القيمة المضافة وتقييم الدخل المباشر. يتم تقديم القيم كمتوسط ± انحراف معياري. كان P <0.05 مهما للغاية من الناحية الإحصائية.
Discussion
العلاج القياسي التقليدي لفتق القرص القطني هو استئصال القرص المجهري القطني ، مع استئصال الصفيحة الفقرية التقليدي ، لإزالة القرصالمصاب 4. تشكل هذه الطريقة خطر عدم استقرار العمود الفقري بعد الجراحة وآلام الظهر المستمرة. استئصال القرص بالمنظار عبر الثقب عن طريق الجلد هو تقنية طفيفة التوغل تحد من تلف الأنسجة الرخوة وتحمي مركب الرباط الخلفي والأنظمة الميكانيكية الحيوية الأخرى. أثبتت العديد من الدراسات فعاليته في علاج حالات العمود الفقري القطني التنكسية. ومع ذلك ، على الرغم من هذه النتائج الواعدة ، لا يزال من غير الواضح ما إذا كان استئصال القرص طفيف التوغل متفوقا على الجراحة التقليدية بسبب عدم كفاية الأدلة18،19.
UBE هي جراحة العمود الفقري طفيفة التوغل مع العديد من المزايا على استئصال القرص المجهري للعمود الفقري القطني ، مثل الحفاظ على بنية العظام والعضلات بشكل أفضل ، وإقامة أقصر في المستشفى ، وشق أصغر. ساهم الجراحون الآن في العديد من التطورات التكنولوجية نحو هذه الطريقة ، بما في ذلك استراتيجية الوصول الثنائي القناة من جانب واحد ، والتحول من الوضع الجانبي إلى الوضع الانبطاح للمريض ، ونصائح الاستئصال بالترددات الراديوية (أطراف البلازما) لتعزيز معالجة الأنسجة الرخوة. بالإضافة إلى ذلك ، توسعت المؤشرات الجراحية ل UBE لتشمل تضيق العمود الفقري ، وتضيق الثقبة ، وفتق القرص الجانبي الشديد. مع إدخال تقنيات اندماج تخفيف الضغط ، يمكن الآن استخدام UBE لعلاج العديد من الأمراض التنكسية في العمود الفقري القطني وعنق الرحم والصدر ، بمساعدة الأدوات الجراحية المتخصصة والإجراءات الموحدة.
في عام 2018 ، أجرى كيم وزملاؤه دراسة بأثر رجعي شملت 141 مريضا يعانون من DDD خضعوا لاستئصال القرص أحاديالجزء 18. كانت درجات VAS لمجموعة UBE متفوقة على تلك الخاصة بمجموعة استئصال القرص المجهري القطني في وقت مبكر من أسبوع واحد بعد الجراحة ، مما يشير إلى إمكانات UBE في هذا الإعداد. كنهج جراحي مبتكر تم تطويره من خلال الجمع بين العديد من التقنيات الجراحية ، يوفر UBE وصولا غير مقيد إلى المنطقة المقابلة وحتى الثقبة الفقرية ، مما يسمح باستخدام أدوات متخصصة مثل ملقط الانسداد الصفحي ، وأزاميل العظام ، والمناشير الدائرية ، ومثاقب الطحن القابلة للسحب. هذه الميزة الفريدة تجعله خيارا واعدا لعلاج DDD بأقل قدر من الغزو. علاوة على ذلك ، فإن مرونة التقنية وسهولة التشغيل تسمح للجراح باستخدام كلتا يديه ، مما يسهل التدخل الجراحي. يسمح مجال الرؤية الكبير للجراحة المجهرية ، ومصدر الضوء القائم بذاته ، والتعرف على الهيكل الواضح باعتماد UBE بسهولة من قبل الجراحين ذوي الخبرة في الجراحة المفتوحة. تضمن الرؤية المحسنة أيضا تدخلات جراحية دقيقة ودقيقة. في حين أن هناك حاجة إلى ممارسة كبيرة لتحقيق الكفاءة في إنشاء مساحة عمل للفجوة العضلية الهيكلية ، بمجرد إنشاء مساحة العمل ، يمكن للجراح إكمال التدخل بأقل قدر من الاضطراب في الأنسجة المحيطة.
في هذه الدراسة ، بناء على معيار MacNab18 ، حقق أكثر من نصف المرضى (55.77٪) نتيجة ممتازة ، و 37.50٪ نتيجة جيدة ، و 6.73٪ نتيجة عادلة. لم يتم الإبلاغ عن نتائج سيئة. كما تم تحديد تحسينات كبيرة في درجات VAS و ODI بعد الجراحة مقابل ما قبل الجراحة، كما يتضح من الانخفاضات الإحصائية الهامة المتوافقة مع تخفيف الأعراض وتحسين نوعية الحياة. الأهم من ذلك ، لم يتم الإبلاغ عن أي تدهور عصبي أو مضاعفات خطيرة ، مثل تمزق الجافية أو إصابة جذر العصب أو الورم الدموي بعد الجراحة الذي يتطلب إعادة العملية أو العدوى ، في غضون عام واحد بعد الجراحة. أظهر التصوير بالرنين المغناطيسي بعد الجراحة تحسينات كبيرة في النتائج التشريحية المتعلقة بالضغط. تدعم هذه النتائج معا سلامة وفعالية تخفيف ضغط UBE لعلاج فتق القرص القطني وتضيق العطلة الجانبية.
ومع ذلك ، يجب أيضا ملاحظة عيوب UBE التي قد تؤدي إلى مضاعفات جراحية. وتشمل هذه خطر الضغط المفرط للتمدد المائي في الفضاء فوق الجافية ، والذي يمكن أن يؤثر على الجهاز العصبي ، والاستخدام المطول للمحلول الملحي البارد ، مما قد يؤدي إلى انخفاض حرارةالجسم 20. لذلك ، يجب اتخاذ التدابير الوقائية المناسبة ، مثل إدارة التبريد فوق الجافية أو مدة التسريب ، لتقليل الآثار الضارةالمحتملة 20. عند تقشير واستئصال الرباط الأصفر ، ينصح أولا باستخدام تشريح الأعصاب لفصله عن الأم الجافية لتجنب تلف الجافية. عند استخدام ضام جذر العصب لسحب جذر العصب ، يوصى أولا بفصل الالتصاق بين جذر العصب والأنسجة المحيطة باستخدام تشريح الأعصاب لمنع تمزق الجافية. كانت الأجزاء المتأثرة بفتق القرص القطني في مرضى دراستنا هي L4 / 5 و L5 / S1. في المقابل ، لم يكن هناك تورط للأقراص الفقرية من L1 إلى L4 ، مما ساهم في الحفاظ على مفاصل الوجه وتوفير مساحة كافية للعملية. يجب أن يكون لدى الجراحين فهم شامل للمخاطر المحتملة ل UBE لتقليل المضاعفات.
على الرغم من أن UBE يظهر وعدا كتقنية جراحية طفيفة التوغل لعلاج DDD ، إلا أن هناك حاجة إلى مزيد من البحث لتقييم فعاليته وسلامته على المدى الطويل مقارنة بالطرق الجراحية التقليدية. مع التطور المستمر للتقنيات الجراحية ، من المأمول أن يصبح UBE خيارا فعالا بشكل متزايد للمرضى الذين يعانون من DDD.
Disclosures
المؤلفون ليس لديهم ما يكشفون عنه.
Acknowledgements
اي.
Materials
| Name | Company | Catalog Number | Comments |
| 4-0 or 5-0 Polydioxanone | Shandong Weigao Group Medical Polymer Co. , Ltd. | 9270504 | Their PDS sutures are typically used for soft tissue approximation and ligation. |
| Electric grinder | Guizhou Zirui Technology Co. , Ltd. | 04-14-08 | Grinding removes lamina bone and exposes ligamentum flavum tissue |
| Kerrison Rongeur Forceps | Xi'an Surgical Medical Science and Technology Co. , Ltd. | 04-03-03 | Used for biting dead bones or repairing bone stumps. |
| Minimally invasive spinal surgery channel expansion tube | Xi'an Surgical Medical Science and Technology Co. , Ltd. | 04-17-13 | Used to expand the surgical field of view. |
| Nerve stripping ion | Xi'an Surgical Medical Science and Technology Co. , Ltd. | 04-18-01 | Used for stripping or separating nerve root tissue |
| Periosteal stripping ion | Xi'an Surgical Medical Science and Technology Co. , Ltd. | 04-18-01 | Used to peel off or separate the periosteum and soft tissue attached to the bone surface. |
| Plasma Surgical Blade (RF electrode/ablation electrode) | Xi'an Surgical Medical Science and Technology Co. , Ltd. | 6825-01-03 | Used to ablate soft tissue such as muscle and fascia, or to clot the surface of muscle and nerve tissue |
| Spinal surgery using nerve hooks | Xi'an Surgical Medical Science and Technology Co. , Ltd. | 04-04-01 | Used in orthopedic surgery to expose the surgical field of view, or to peel, stretch, or occlude nerve roots during orthopedic surgery. |
References
- Hu, Q. F., Pan, H., Fang, Y. Y., Jia, G. Y. Percutaneous endoscopic lumbar discectomy for high-grade down-migrated disc using a trans-facet process and pedicle-complex approach: A technical case series. Eur Spine J. 27, 393-402 (2018).
- Katz, J. N., Zimmerman, Z. E., Mass, H., Makhni, M. C. Diagnosis and management of lumbar spinal stenosis: A review. JAMA. 327 (17), 1688-1699 (2022).
- Wu, P. H., Kim, H. S., Jang, I. T. Intervertebral disc diseases part 2: A review of the current diagnostic and treatment strategies for intervertebral disc disease. Int J Mol Sci. 21 (6), 2135 (2020).
- Rasouli, M. R., Rahimi-Movaghar, V., Shokraneh, F., Moradi-Lakeh, M., Chou, R. Minimally invasive discectomy versus microdiscectomy/open discectomy for symptomatic lumbar disc herniation. Cochrane Database Syst Rev. 4 (9), (2014).
- Issack, P. S., Cunningham, M. E., Pumberger, M., Hughes, A. P., Cammisa, F. P. Degenerative lumbar spinal stenosis: Evaluation and management. J Am Acad Orthop Surg. 20 (8), 527-535 (2012).
- Ahn, Y. Current techniques of endoscopic decompression in spine surgery. Ann Transl Med. 7, 169 (2019).
- Choi, C. M. Biportal endoscopic spine surgery (bess): Considering merits and pitfalls. J Spine Surg. 6 (2), 457-465 (2020).
- Choi, C. M., Chung, J. T., Lee, S. J., Choi, D. J. How i do it? Biportal endoscopic spinal surgery (bess) for treatment of lumbar spinal stenosis. Acta Neurochir (Wien). 158 (3), 459-463 (2016).
- Kambin, P., Sampson, S. Posterolateral percutaneous suction-excision of herniated lumbar intervertebral discs. Report of interim results. Clin Orthop Relat Res. 207, 37-43 (1986).
- De Antoni, D. J., Claro, M. L., Poehling, G. G., Hughes, S. S. Translaminar lumbar epidural endoscopy: Anatomy, technique, and indications. Arthroscopy. 12 (3), 330-334 (1996).
- Aygun, H., Abdulshafi, K. Unilateral biportal endoscopy versus tubular microendoscopy in management of single level degenerative lumbar canal stenosis: A prospective study. Clin Spine Surg. 34 (6), E323-E328 (2021).
- Kim, J. E., Choi, D. J. Unilateral biportal endoscopic decompression by 30 degrees endoscopy in lumbar spinal stenosis: Technical note and preliminary report. J Orthop. 15 (2), 366-371 (2018).
- Park, J. H., Jun, S. G., Jung, J. T., Lee, S. J. Posterior percutaneous endoscopic cervical foraminotomy and diskectomy with unilateral biportal endoscopy. Orthopedics. 40 (5), e779-e783 (2017).
- Sun, S., Wang, L., Xue, Y. 34;Inside disc out" discectomy for the treatment of discogenic lumbar spinal canal stenosis under the intervertebral foramen endoscope. Orthop Surg. 15 (1), 355-361 (2023).
- Heo, D. H., Lee, D. C., Park, C. K. Comparative analysis of three types of minimally invasive decompressive surgery for lumbar central stenosis: Biportal endoscopy, uniportal endoscopy, and microsurgery. Neurosurg Focus. 46 (5), E9 (2019).
- De Biase, G., et al. Spinal versus general anesthesia for minimally invasive transforaminal lumbar interbody fusion: Implications on operating room time, pain, and ambulation. Neurosurg Focus. 51 (6), 3 (2021).
- Park, M. K., et al. Unilateral biportal endoscopy for decompression of extraforaminal stenosis at the lumbosacral junction: Surgical techniques and clinical outcomes. Neurospine. 18 (4), 871-879 (2021).
- Kim, S. K., Kang, S. S., Hong, Y. H., Park, S. W., Lee, S. C. Clinical comparison of unilateral biportal endoscopic technique versus open microdiscectomy for single-level lumbar discectomy: A multicenter, retrospective analysis. J Orthop Surg Res. 13 (1), 22 (2018).
- Lubelski, D., et al. Is minimal access spine surgery more cost-effective than conventional spine surgery. Spine (Phila Pa). 39 (22), S65-S74 (2014).
- Bui, A. T., et al. Indications for and outcomes of three unilateral biportal endoscopic approaches for the decompression of degenerative lumbar spinal stenosis: A systematic review. Diagnostics (Basel). 13 (6), 1092 (2023).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved