Method Article
טיפול כירורגי בוריקוצלה בדרגה III באמצעות שאנט וריד בטן שטחי של וריד הזרע
In This Article
Summary
כאן, אנו מציגים פרוטוקול לטיפול כירורגי בוריקוצלה בדרגה III שמטרתו לבנות מחדש את הניקוז הוורידי של חוט הזרע על ידי שאנט וריד בטן שטחי של וריד הזרע המבוצע תחת המיקרוסקופ.
Abstract
וריקוצלצלה מיקרוכירורגית היא השיטה הנפוצה ביותר לטיפול בוריקוצלה (VC) בשנים האחרונות. עם זאת, הוא תובעני מבחינה טכנית עם סיכון לפגיעה במבנה האנטומי הרגיל של חוט הזרע, כגון שריר הקרמאסטר, עורק האשכים וכלי הדם במהלך קשירת מקלעת הפמפינפורמית. כמו כן, וריקוצלקטומיה מסורתית מעכבת את ניקוז הדם הוורידי העומד של האשך הפגוע, וכתוצאה מכך הופעה מתמשכת של דליות בשק האשכים והפוגה איטית יותר של תחושת הנפיחות בחולים לאחר ניתוח עם VC בדרגה III. לכן, פיתחנו וריקולקטומיה רטרופריטונאלית עם וריד ורידי-שטחי זרע מיקרוסקופי של הליך מעקף דופן הבטן. וריד הזרע עבר ונקשר באופן קרוב דרך החלל הרטרופריטוניאלי. לאחר מכן, וריד הזרע הדיסטלי שוחרר והועבר דרך הטבעת הפנימית; מתחת לעור המפשעה בוצעה אנסטומוזה מיקרוסקופית של כלי הדם לבניית מעקף של וריד הזרע הדיסטלי והווריד האפיגסטרי התחתון הפרוקסימלי. הקשירה הגבוהה מקלה על ההגנה על האנטומיה הרגילה של חוט הזרע, והמעקף הוורידי מאפשר ניקוז מהיר של דם האשכים, מה שיכול לשפר ביעילות את מידת הווריקוצלה, כאבי האשכים ואפילו תפקוד הזרע. לסיכום, הפרוטוקול הנוכחי מתאר דרך מבטיחה לשחזר את החזרת הזרע באמצעות קשירה רטרופריטונאלית גבוהה של וריד הזרע ואנסטומוזה של הווריד האפיגסטרי התחתון של וריד הזרע, מה שהביא לשיפור מהיר וברור יותר בתסמינים ופרוגנוזה טובה יותר של VC דרגה III.
Introduction
שכיחות וריקוצלה (VC) בגברים בוגרים היא 11.7%, ובגברים עם איכות זרע חריגה, השכיחות היא עד 25.4%1. הביטויים הקליניים כוללים תסמינים של צמיחת אשכים מקבילים והפרעות התפתחותיות המלוות בכאב, אי נוחות, פוריות נמוכה והיפוגונדיזם. בדיקות מומחים קליניות יכולות לזהות ולדרג וריקוצלה2. דרגת VC III מראה חיובי למישוש קליני וקוטר פנימי של וריקוצלה אולטרסאונד ≥ 3.1 מ"מ וזמן ריפלוקס ≥ 6 שניות, מלווה לעתים קרובות בכאבי אשכים חמורים יותר או אי נוחות נפיחות 3,4.
מחקרים אחרונים הראו כי וריקולקטומיה מיקרו-כירורגית VC נחשבת לדרך היעילה ביותר לתיקון VC בשל יתרונותיה של פחות סיבוכים ושיעור הישנות נמוך 5,6,7. עם זאת, להליך זה יש כמה חסרונות: כמו בעבר, משתמשים לעתים קרובות בחתכים בשק האשכים, המפשעתי או התת-מפשעתי, הפוגעים בקלות בשריר הקרמסטר, בעורק האשכים, בעורק כלי הדם ובכלי הלימפה. במיוחד ב-VC בדרגה III, סביר יותר שהוא ייפגע בטעות בגלל הענפים הרבים של מקלעת הפמפינפורם, ופגיעה במבנה האנטומי הרגיל של חוט הזרע תגרום לסיבוכים לאחר הניתוח כגון כאבי אשכים, נפיחות וניוון8. בנוסף, וריקולקטומיה מסורתית על ידי קשירה פשוטה של וריד הזרע מעכבת את ניקוז הדם הוורידי העומד של האשך הפגוע, וכתוצאה מכך הופעה מתמשכת של שק האשכים של דליות והפוגה איטית יותר של תחושת הנפיחות בחולים לאחר ניתוח עם VC בדרגה III והקלה על כאבי אשכים או אי נוחות נפיחות היא איטית או לא ברורה. עם יעילות ירודה9. זה תורם לשיקום ההמודינמיקה הפיזיולוגית של האשכים על ידי תיקון וריקוצלה ולא על ידי וריקוצלה פשוטה10. לדוגמה, דווח גם על אנסטומוזה מיקרוסקופית של וריד הזרע הפנימי התחתון לטיפול בוריקוצלה11. כאן, אנו מתארים פרוטוקול לטיפול כירורגי בוריקוצלה בדרגה III שמטרתו לקשור ורידי זרע ברמה הרטרופריטונאלית הגבוהה ולבנות מחדש את הניקוז הוורידי של חוט הזרע על ידי וריד בטן שטחי של וריד הזרע (הידוע גם בשם וריד אפיגסטרין שטחי או וריד אפיגסטריקה שטחי) מתחת למיקרוסקופ.
לצורך מחקר זה, בוצע ניתוח רטרוספקטיבי על הנתונים הקליניים של 96 חולים בבית החולים מיוני 2018 עד אוגוסט 2021 שסבלו מ-VC בדרגה III והתלוננו על כאבים באשכים או אי נוחות במתח, שקיבלו קשירת ורידים זרע, והיו להם נתוני מעקב מלאים. ציון הכאב הוערך על ידי ניקוד חזותי (VAS). הם חולקו לשתי קבוצות על פי שיטות הניתוח: קבוצת מחקר A טופלה בקשירה גבוהה של וריד הזרע תחת מיקרוסקופ והעברת וריד בטן שטחי (49 מקרים), וקבוצת מחקר B טופלה בקשירה נמוכה של וריד הזרע תחת מיקרוסקופ (47 מקרים).
Protocol
מחקר זה אושר על ידי ועדת האתיקה של בית החולים המסונף הראשון, אוניברסיטת סון יאט-סן (מס' 2020-478), לפני תחילת המחקר הקליני. כל הנבדקים סיפקו הסכמה מדעת לפני המחקר. קריטריוני ההכללה למקרים הם (1) וריקוצלה בדרגה III שאושרה על ידי מישוש קליני ובדיקה אולטרסאונד של הקוטר הפנימי של וריקוצלה ≥ 3.1 מ"מ וזמן ריפלוקס ≥ 6 שניות; (2) כאב ואי נוחות משולבים בשק האשכים; (3) השלים טיפול כירורגי לווריקוצלה בבית החולים. קריטריונים לאי-הכללה: (1) כל אחת מההיסטוריות הבאות הקשורות לאגן: ניתוח אגן, הקרנות באגן או טראומה באגן; (2) מחלת עור פרינאלית; או (3) התוויות נגד כירורגיות.
1. קשירה גבוהה של ורידי הזרע
- יש לתת הרדמה תוך ורידית באינהלציה ולהעריך את העומק על ידי היעלמות ההכרה ותגובת הכאב של המטופל, כמו גם הרפיית שרירי השלד.
- בצע חתך אלכסוני חיצוני במקביל למפשעה דרך הטבעת הפנימית באורך של 3 ס"מ. חותכים את העור והרקמה התת עורית בעזרת אזמל, ומשתמשים באזמל חשמלי חד קוטבי בשילוב הפרדה קהה כדי להפריד את האפונורוזיס של השרירים האלכסוניים החיצוניים והפנימיים. ואז, בחלק החיצוני של החתך, מלקחיים מוחלים דרך האלכסון הפנימי לתוך הרטרופריטונאום.
- פתחו את רקמת הצפק עם גזה רטובה במי מלח ומצאו את וריד הזרע המכופף והמעובה מול שריר הפסואס הגדול ומאחורי הצפק תוך שימת לב להגנה על העורק.
- נדן חוט הזרע נפתח בצורה בוטה עם מהדק כלי דם כדי לשחרר בזהירות וריד זרע באורך של כ-6-8 ס"מ עד לקצה הפרוקסימלי. הרם את מתלה כלי הדם, קשר את הקצה הפרוקסימלי בתפר 2-0 שאינו נספג וחתך. הרם את קשר הקצה הדיסטלי ושחרר אותו לקרבת צומת הצפק. השתמש בווריד הזרע בקוטר גדול יותר עבור שאנט וריד אפיגסטרי נחות לאחר מכן (איור 1).
- קשרו ענפים אחרים של וריד הזרע עם תפר 2-0 שאינו נספג.
2. שחרור הווריד האפיגסטרי התחתון
- בהיבט המדיאלי של החתך, זהה ומשוך את חוט הזרע. הווריד האפיגסטרי התחתון היה ממוקם מתחת לפאשיה המקיפה את חוט הזרע שנותר לטבעת הפנימית.
- הרם את מתלה כלי הדם, שחרר את הווריד האפיגסטרי התחתון באורך מספיק של כ-3 ס"מ לכיוון קצהו הדיסטלי והתבונן בכיוון זרימת הדם. לאחר קשירה עם תפר 3-0 שאינו נספג, הקצה הדיסטלי נכרת והקצה הפרוקסימלי נותח לאנסטומוזה שלאחר מכן עם הקצה הדיסטלי של וריד הזרע עם מהדק כלי דם (איור 2).
3. אנסטומוזה של וריד הזרע - וריד אפיגסטרי נחות
- בהסתמך על מניפולציה של מלקחיים כיפוף, וריד הזרע הונח בזהירות דרך פתח הטבעת הפנימי לחתך הבטן ומאובטח בעזרת מהדק כלי דם כהכנה לאנסטומוזה שלאחר מכן עם וריד אפיגסטרי נחות.
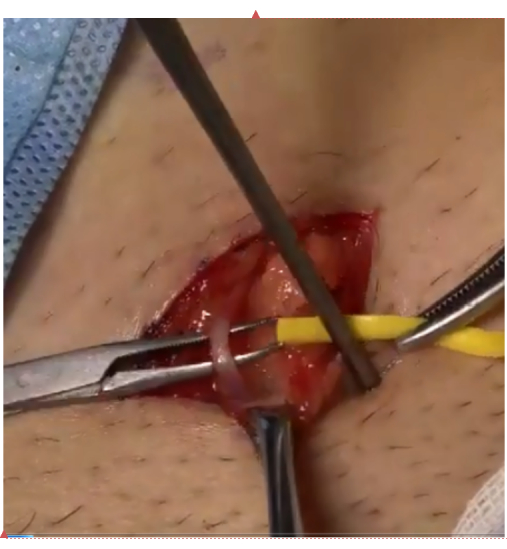
- בדוק שאין מתח בקשר לווריד השטחי הרזרבי החופשי של דופן הבטן, ואז תפר 6-8 תפרים עם 8-0 תפר פוליפרופילן (איור 3).
- שחרר את מהדק כלי הדם כדי להבטיח שהווריד מלא, זרימת הדם חלקה ואין דליפת דם בעת לחיצה על האשך.
4. סגירת החתך
- כדי לסגור את החתך שכבה אחר שכבה, השתמש ב-2-0 תפרים נספגים כדי לתפור את האפונורוזיס האלכסוני החיצוני ואת הרקמה התת עורית. יש להשתמש ב-3-0 תפרים נספגים כדי לתפור את העור.
5. ניהול לאחר הניתוח
- בקש מהמטופל לשים לב למנוחה ולהימנע מפעילות גופנית מאומצת. לאחר הניתוח, יש לתת זריקה תת עורית של 40 מ"ג אנוקספרין נתרן, ולמחרת, לעבור לריברוקסבן דרך הפה, 10 מ"ג ביום למשך חודש.
תוצאות
במחקר זה, 96 החולים חולקו לשתי קבוצות: קבוצת מחקר A, שטופלה בקשירה גבוהה של וריד הזרע תחת מיקרוסקופ והעברת וריד אפיגסטרי תחתון של וריד הזרע (49 מקרים), וקבוצת מחקר B, שטופלה בקשירה נמוכה 9,12,13,14,15 של וריד הזרע במיקרוסקופ (47 מקרים). הנתונים הבסיסיים, זמן הניתוח, האשפוז, בצקת בשק האשכים לאחר הניתוח, ציון אי נוחות באשכים או נפיחות, והפוגה של וריקוצלה הושוו בין שתי הקבוצות במשך חודש לאחר הניתוח. נתוני המדידה בוטאו כממוצע ± סטיית תקן, ומבחן t מדגם בלתי תלוי שימש להשוואה. נתוני הספירה מבוטאים באחוזים (%) ומושווים באמצעות מבחן חי בריבוע עם p <0.05, מה שמצביע על הבדל מובהק סטטיסטית.
לא היו הבדלים משמעותיים בגיל, BMI, דרגת דליות וציון כאב באשכים בין 2 הקבוצות (p>0.05; טבלה 1). לא היה הבדל מובהק במשך האשפוז בין קבוצה A לקבוצה B, 5.32 ± 0.42 ימים לעומת 5.16 ± 0.28 ימים (p>0.05; טבלה 2). עם זאת, זמן הפעולה של קבוצה A היה ארוך משמעותית מזה של קבוצה B, 146.26 ± 14.33 דקות לעומת 92.27 ± 8.66 דקות, וההבדל היה מובהק סטטיסטית (p<0.01; טבלה 2). השכיחות של בצקת בשק האשכים לאחר הניתוח או הידרוצלה של האשכים ואפידידימיטיס חריפה בקבוצה A הייתה נמוכה יותר מאלו בקבוצה B (0% לעומת 5.1%, 0% לעומת 6.0%, 0.9% לעומת 7.7%, בהתאמה; p<0.05; טבלה 2). שיעורי ההקלה של כאבי אשכים או אי נוחות בהתנפחות בקבוצה A וקבוצה B, חודש לאחר הניתוח, היו 91.8% ו-61.78%, בהתאמה (טבלה 2). הירידה בוריקוצלה הייתה 0.16 ± 0.06 מ"מ לעומת 0.08 ±-0.04 מ"מ בקבוצה A וקבוצה B, בהתאמה, וההבדל היה מובהק סטטיסטית (p<0.05; טבלה 2).
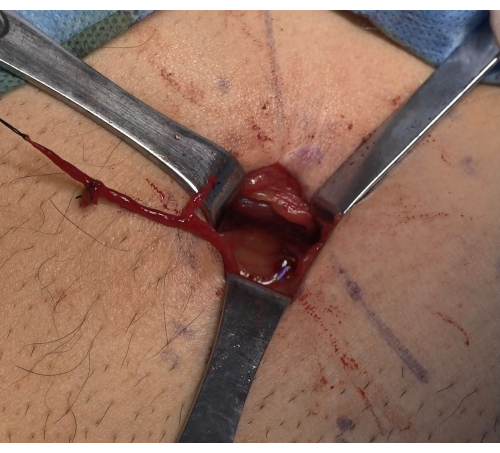
איור 1: דיסוציאציה של וריד זרע באורך מספיק. בחירת וריד זרע בקוטר גדול יותר לשאנט וריד הבטן השטחי של וריד הזרע שלאחר מכן. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
איור 2: דיסוציאציה של וריד אפיגסטרי תחתון באורך מספיק. ודא שהאורך והקוטר הם לווריד הזרע השמור. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 3: שחזור המעקף. מעקף משוחזר בין וריד הזרע לווריד דופן הבטן השטחי תחת מיקרוסקופ. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
| פריט | בית א' | בית ב' | ערך T | ערך P |
| מספר המקרים | 47 | 49 | ||
| גיל (שנים) | 32. 6±5. 4 | 30. 8±5. 1 | 1.16 | 0.14 |
| מדד BMI | 20.64±3.34 | 20.09±3.91 | 0.83 | 0.38 |
| מהלך המחלה (שנים) | 3.8±1.3 | 4.3±1.4 | -1.682 | 0.078 |
| רוחב וריד הזרע (ס"מ) | 3.62±0.41 | 3.67±0.35 | - 0. 665 | 0.512 |
| כאבי אשכים ציון VAS | 3.6±1.5 | 3.4±1.7 | 0.186 | 0.398 |
טבלה 1: השוואה בין נתוני בסיס טרום ניתוחיים של חולים. נתוני המדידה מבוטאים כממוצע ± סטיית תקן, ומבחן t מדגם בלתי תלוי משמש להשוואה. נתוני הספירה מבוטאים באחוזים (%) ומושווים באמצעות מבחן חי בריבוע עם p <0.05, מה שמצביע על הבדל מובהק סטטיסטית.
| פריט | בית א' | בית ב' | ערך T | ערך P | |
| זמן פעולה | 146.26±14.33 | 92.27±8.66 | 6.5 | 0.015 | |
| משך השהות | 5.32±0.42 | 5.16±0.28 | 1.7 | 0.093 | |
| חודש לאחר הניתוח להיצרות רוחב וריד הזרע (ס"מ) | 0.16±0.06 | 0.08±0.04 | -1.7 | <0.01 | |
| שיעור ההקלה בכאבים או אי נוחות באשכים | 91.80% | 61.78% | 0.047 | ||
| סיבוך | בצקת בשק האשכים | 1 | 3 | ||
| (מספר מקרים) | אפידידימיטיס | 0 | 1 | ||
| הידרוצלה | 0 | 1 | |||
| ניוון אשכים | 0 | 0 | |||
טבלה 2: השוואה בין מדדים פריאופרטיביים. נתוני המדידה מבוטאים כממוצע ± סטיית תקן, ומבחן t מדגם בלתי תלוי משמש להשוואה. נתוני הספירה מבוטאים באחוזים (%) ומושווים באמצעות מבחן חי בריבוע עם p <0.05, מה שמצביע על הבדל מובהק סטטיסטית.
Discussion
עדויות הולכות וגדלות הראו כי לוריקולקטומיה מיקרוכירורגית יש יתרונות רבים יותר מאשר וריקולקטומיה פתוחה או לפרוסקופית לניהול כירורגי של VC 5,6. המיקרוסקופ הניתוחי יכול להגדיל את הפרטים האנטומיים עם שדה ראייה ברור, וניתן להבחין בקלות רבה יותר בכלי הווריד, הלימפה והעצבים. לעומת זאת, קשה להבחין בבירור בין העורקים והוורידים בפרוצדורות כירורגיות אחרות. הם עלולים לפספס כלי ורידים לצורך קשירה או לפגוע בטעות בכלי הלימפה והעצבים הנלווים, מה שמוביל לסיבוכים לאחר הניתוח כגון כאבים בשק האשכים, בצקת באשכים והישנות. יתר על כן, חתך תת לשוני או תוך-לשוני מאומץ בדרך כלל בווריקולקטומיה מיקרו-כירורגית, הנוחה לחשיפת ורידי הזרע12,13. עם זאת, ורידי הזרע הפנימיים בתעלת המפשעה הם בצורת מקלעת הפמפינפורמית עם ענפים מורכבים יותר ברמות נמוכות יותר14,15. זה עדיין מאתגר להימנע מנזק פוטנציאלי לאנטומיה של חוט הזרע. עובדה נוספת שאי אפשר להתעלם ממנה היא שהווריקולקטומיה לא החזירה את הניקוז הוורידי הרגיל של חוט הזרע, מה שגורם לבצקת אשכים מתמשכת10.
לאחרונה, תיקון מיקרוסקופי של וריקוצלה באמצעות אנסטומוזה של וריד אפיגסטרי פנימי של וריד הזרע התחתון יושם גם לטיפול בווריקוצלה11. עם זאת, ההתמקדות העיקרית שלהם היא בהסטת הדם מריפלוקס ורידי כלייתי כדי להקל על העומס על הכליות, בעוד שמטרתנו היא להחזיר את זרימת הדם התקינה לאשכים. באופן דומה, בחרנו את חולי הווריקוצלה בדרגה III כנבדקי המחקר, אימצנו קשירה גבוהה של וריד הזרע עם פחות ענפים, ובנינו את המעקף מווריד הזרע לווריד אפיגסטרי תחתון תחת מיקרוסקופ, שלא רק שמר על חלק מהיתרונות של וריקולקטומיה אלא גם שיקם את הניקוז הוורידי של חוט הזרע כדי לשחזר את הריפלוקס הוורידי באשכים. באופן זה ניתן לנקז את הדם הוורידי העומד באשך לאחר הניתוח, מה שתורם להיעלמות דליות על פני שק האשכים.
על מנת להשיג ניתוח מוצלח, יש צורך להפריד ורידים באורך חופשי מספיק ולהבטיח אנסטומוזיס ללא מתח. יתרה מכך, חיפוש אחר וריד אפיגסטרי נחות הוא מאתגר ודורש ידע אנטומי נרחב.
יש כמה מגבלות שצריך לטפל בהן. הפרוטוקול הכירורגי מוסיף עוד שלבים כירורגיים, אם כי ככל שעובר הזמן, הטכניקות הכירורגיות שלנו ממשיכות להתבגר, וזמן הניתוח ממשיך להתקצר. שלבים אלה עלולים להביא לסיבוכים פוטנציאליים כמו דימום וחסימה במהלך אנסטומוזיס. הוא דורש דרישות גבוהות יותר לטכניקות מיקרוכירורגיות וניהול לאחר הניתוח, כולל יישום תרופות נוגדות קרישה. יתר על כן, הפרוטוקול הופך את זה לבלתי מעשי לקשור את וריד הזרע החיצוני ואת וריד הגוברנקולום, אשר מוסקים כנתיבי ההישנות הנפוצים ביותר. כמו כן, חשוב לציין כי בשל תקופת המעקב הקצרה, עלינו להבין עוד יותר את הערכת התוצאות ארוכות הטווח כגון איכות הזרע ושיעור ההריון. בנוסף, זמן הניתוח של קבוצה A היה ארוך יחסית, מה שעלול להביא את הסיכונים הכרוכים בזמן הניתוח הארוך, כגון סיכון הרדמה16. יתרה מכך, אימות והבטחת סבלנות ארוכת טווח של וריד הזרע הוא גם נושא הדורש מעקב.
Disclosures
למחברים אין ניגודי אינטרסים לחשוף.
Acknowledgements
מחקר זה נתמך על ידי מענק מפרויקט תוכנית המדע והטכנולוגיה של גואנגדונג, במימון המחלקה למדע וטכנולוגיה של מחוז גואנגדונג (מספר מענק: 2021A1515410004); מרכז המחקר לפיתוח רפואה ומדע וטכנולוגיה של בריאות, ועדת הבריאות הלאומית (מספר מענק: HDSL202001007).
Materials
| Name | Company | Catalog Number | Comments |
| Clexan (Enoxaparin Sodium Injection) | Sanofi (Beijing) Pharmaceutical Co., LTD | ||
| CROWNJUN (Nylon suture) | Kono Seisakusho Co., Ltd., Japan | ||
| Doppler ultrasonography | Mindray, Shenzhen, China | Resona R9 | |
| Microscope | Zeiss, Jena, Germany | OPMI PENTERO 800 | |
| Non-absorbable suture | Johnson, (Shanghai) Medical Equipment Co., LTD | ||
| Rivaroxaban | Bayer Healthcare GMBH | ||
| VICRYL (absorbable surgical suture) | Johnson, (Shanghai) Medical Equipment Co., LTD |
References
- World Health Organization. The influence of varicocele on parameters of fertility in a large group of men presenting to infertility clinics. Fertil Steril. 57 (6), 1289-1293 (1992).
- Goldstein, M. Surgical management of male infertility. , Elsevier Saunders. Philadelphia, PA. 648-687 (2012).
- Punjani, N., Wald, G., Gaffney, C. D., Goldstein, M., Kashanian, J. A. Predictors of varicocele-associated pain and its impact on semen parameters following microsurgical repair. Andrologia. 53 (8), e14121(2021).
- Jellad, S., et al. Sperm DNA status in infertile patients with clinical varicocele. Prog Urol. 31 (2), 105-111 (2021).
- Jensen, C., et al. Varicocele and male infertility. Nat Rev Urol. 14 (9), 523-533 (2017).
- Ding, H., et al. Open non-microsurgical, laparoscopic or open microsurgical varicocelectomy for male infertility: a meta-analysis of randomized controlled trials. BJU Int. 110 (10), 1536-1542 (2012).
- Mehta, A., Goldstein, M. Microsurgical varicocelectomy: a review. Asian J Androl. 15 (1), 56-60 (2013).
- Tatem, A. J., Brannigan, R. E. The role of microsurgical varicocelectomy in treating male infertility. Transl Androl Urol. 6 (4), 722-729 (2017).
- Kim, S. O., Jung, H., Park, K. Outcomes of microsurgical subinguinal varicocelectomy for painful varicoceles. J Androl. 33 (5), 872-875 (2012).
- Pagani, R. L., Ohlander, S. J., Niederberger, C. S. Microsurgical varicocele ligation: surgical methodology and associated outcomes. Fertil Steril. 111 (3), 415-419 (2019).
- Wang, L., Yang, Q., Xie, X., Dou, K. Microscopic internal spermatic vein- inferior epigastric vein anastomosis in the treatment of left varicocele: A review and case report. Asian J Surg. 46 (9), 3963-3964 (2023).
- Salehzadeh, M., et al. Evaluation of the role of reflux pattern in Color Doppler Ultrasound on spermogram improvement after varicocelectomy. Int Urol Nephrol. 52 (12), 2245-2251 (2020).
- Wan, X., Wang, H., Ji, Z. Microsurgical varicocelectomy for clinical varicocele: A review for potential new indications. Andrologia. 49 (10), 10(2017).
- Lv, K. L., et al. Varicocele anatomy during subinguinal microsurgical varicocelectomy in Chinese men. Andrologia. 47 (10), 1190-1195 (2015).
- Hopps, C. V., Lemer, M. L., Schlegel, P. N., Goldstein, M. Intraoperative varicocele anatomy: a microscopic study of the inguinal versus subinguinal approach. J Urol. 170, 6 Pt 1 2366-2370 (2003).
- Mashour, G. A., Woodrum, D. T., Avidan, M. S. Neurological complications of surgery and anaesthesia. Br J Anaesth. 114 (2), 194-203 (2015).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved