Method Article
Chirurgische Behandlung der Varikozele Grad III mit Shunt der Samenvene und oberflächlicher Bauchvene
In diesem Artikel
Zusammenfassung
Im Folgenden stellen wir ein Protokoll für die chirurgische Behandlung der Varikozele Grad III vor, das darauf abzielt, die venöse Drainage des Samenstrangs durch einen unter dem Mikroskop durchgeführten Shunt der Samenvene und der oberflächlichen Bauchvene wiederherzustellen.
Zusammenfassung
Die mikrochirurgische Varikotektomie ist in den letzten Jahren die am häufigsten eingesetzte Methode zur Behandlung der Varikozele (VC). Sie ist jedoch technisch anspruchsvoll und birgt das Risiko, dass die normale anatomische Struktur des Samenstrangs, wie z. B. der Musculus cremaster, die Hodenarterie und der Samenleiter, während der Ligatur des pampiniformen Plexus beschädigt wird. Außerdem behindert die traditionelle Varikotektomie den Abfluss des stagnierenden venösen Blutes des betroffenen Hodens, was zu einem anhaltenden Skrotalbild der Krampfadern und einer langsameren Remission des Schwellungsgefühls bei postoperativen Patienten mit VC Grad III führt. Daher haben wir eine retroperitoneale Varikotektomie mit einer mikroskopisch kleinen spermatischen venös-oberflächlichen Vene der Bauchwand-Bypass-Verfahren entwickelt. Die Samenvene wurde durchtrennt und proximal durch den retroperitonealen Raum ligiert. Dann wurde die distale Samenvene befreit und durch den inneren Ring geführt; Unter der Haut der Leiste wurde eine mikroskopische Gefäßanastomose durchgeführt, um den Bypass der distalen Samenvene und der proximalen Vena epigastricus inferior aufzubauen. Die hohe Ligatur erleichtert den Schutz der normalen Anatomie des Samenstrangs, und der venöse Bypass ermöglicht eine schnelle Hodenblutdrainage, wodurch der Grad der Varikozele, die Hodenschmerzen und sogar die spermatogene Funktion effektiv verbessert werden können. Zusammenfassend beschreibt das vorliegende Protokoll einen vielversprechenden Weg zur Rekonstruktion der spermatischen Rückkehr durch eine hohe retroperitoneale Ligatur der Samenvene und eine Anastomose der Samenvene-inferior epigastrische Vene, was zu einer schnelleren und deutlicheren Verbesserung der Symptome und einer besseren Prognose der VC Grad III führte.
Einleitung
Die Inzidenz von Varikozele (VC) bei erwachsenen Männern beträgt 11,7 %, und bei Männern mit abnormaler Samenqualität liegt die Inzidenz bei bis zu 25,4 %1. Zu den klinischen Manifestationen gehören Symptome des ipsilateralen Hodenwachstums und Entwicklungsstörungen, die von Schmerzen, Unwohlsein, geringer Fertilität und Hypogonadismus begleitet werden. Durch klinische Facharztuntersuchungen kann die Varikozele2 erkannt und eingestuft werden. Der VC III-Grad zeigt sich positiv für die klinische Palpation und den Ultraschall-Varikozelen-Innendurchmesser ≥ 3,1 mm und die Refluxzeit ≥ 6 s, oft begleitet von stärkeren Hodenschmerzen oder Schwellungsbeschwerden 3,4.
Jüngste Studien haben gezeigt, dass die mikrochirurgische VC-Varikotektomie aufgrund ihrer Vorteile von weniger Komplikationen und niedriger Rezidivrate als die effektivste Art der VC-Reparatur angesehenwird 5,6,7. Dieses Verfahren weist jedoch einige Mängel auf: Wie in der Vergangenheit werden häufig Skrotal-, Leisten- oder subinguinale Schnitte verwendet, die den Cremaster-Muskel, die Hodenarterie, den Samenleiter und die Lymphgefäße leicht schädigen können. Insbesondere bei VC Grad III ist es wahrscheinlicher, dass es aufgrund der vielen Äste des Plexus pampiniformis versehentlich verletzt wird, und eine Schädigung der normalen anatomischen Struktur des Samenstrangs führt zu postoperativen Komplikationen wie Hodenschmerzen, Schwellungen und Atrophie8. Darüber hinaus behindert die traditionelle Varikozelektomie durch einfache Ligatur der Samenvene den Abfluss des stagnierenden venösen Blutes des betroffenen Hodens, was zu einem anhaltenden scrotalen Erscheinungsbild der Krampfadern und einer langsameren Remission des Schwellungsgefühls bei postoperativen Patienten mit VC Grad III führt und die Linderung von Hodenschmerzen oder Schwellungsbeschwerden ist langsam oder nicht offensichtlich. mit schlechter Wirksamkeit9. Sie ist förderlich für die Wiederherstellung der physiologischen Hämodynamik der Hoden durch Varikozelenreparatur und nicht durch einfache Varikozelektomie10. Zum Beispiel wurde berichtet, dass die mikroskopisch kleine Anastomose der inneren Samenvene und der unteren Magenvene auch bei der Behandlung von Varikozele angewendet wird11. Im Folgenden beschreiben wir ein Protokoll für die chirurgische Behandlung der Varikozele Grad III, das darauf abzielt, Samenvenen auf hohem retroperitonealem Niveau zu ligatisieren und den venösen Abfluss des Samenstrangs durch einen Shunt der Samenvene-oberflächlichen Bauchvene (auch bekannt als oberflächliche Epigastrinvene oder Vena epigastrica superficialis) unter dem Mikroskop wiederherzustellen.
Für diese Studie wurde eine retrospektive Analyse der klinischen Daten von 96 Patienten durchgeführt, die von Juni 2018 bis August 2021 im Krankenhaus waren und eine VC Grad III hatten und über Hodenschmerzen oder Blähungsbeschwerden klagten, die eine Samenvenenligatur erhalten hatten und über vollständige Follow-up-Daten verfügten. Der Schmerzscore wurde durch visuelles Scoring (VAS) bewertet. Sie wurden nach den Operationsmethoden in zwei Gruppen eingeteilt: Studiengruppe A wurde mit hoher Ligatur der Samenvene unter dem Mikroskop und Transfer der Samenfläche-oberflächliche Bauchvene (49 Fälle) behandelt, und Studiengruppe B wurde mit niedriger Ligatur der Samenvene unter dem Mikroskop behandelt (47 Fälle).
Protokoll
Diese Studie wurde vor Beginn der klinischen Studie von der Ethikkommission des First Affiliated Hospital der Sun Yat-sen University (Nr. 2020-478) genehmigt. Alle Probanden gaben vor der Studie eine Einverständniserklärung ab. Die Einschlusskriterien für die Fälle sind: (1) Varikozele Grad III, bestätigt durch klinische Palpation und Ultraschalluntersuchung des Varikozelen-Innendurchmessers ≥ 3,1 mm und Refluxzeit ≥ 6 s; (2) Kombinierte Schmerzen und Beschwerden des Hodensacks; (3) Abgeschlossene chirurgische Behandlung der Varikozele im Krankenhaus. Ausschlusskriterien: (1) eine der folgenden pelvinen Anamnesen: Beckenoperation, Beckenstrahlentherapie oder Beckentrauma; (2) perineale Hautkrankheit; oder (3) chirurgische Kontraindikationen.
1. Hohe Ligatur der Samenvenen
- Verabreichen Sie eine intravenös-inhalative Anästhesie und beurteilen Sie die Tiefe durch Verschwinden des Bewusstseins und der Schmerzreaktion des Patienten sowie die Entspannung der Skelettmuskulatur.
- Machen Sie einen äußeren schrägen Schnitt parallel zur Leiste durch den inneren Ring mit einer Länge von 3 cm. Schneiden Sie die Haut und das Unterhautgewebe mit einem Skalpell und verwenden Sie ein unipolares elektrisches Skalpell in Kombination mit einer stumpfen Trennung, um die Aponeurose der äußeren schrägen und inneren schrägen Muskeln zu trennen. Dann wird an der Außenseite des Schnittes eine Pinzette durch den inneren Obliquus in das Retroperitoneum eingeführt.
- Schieben Sie das Peritonealgewebe mit salzhaltiger Feuchtgaze auf und finden Sie die gebeugte und verdickte Samenvene vor dem Musculus psoas major und hinter dem Peritoneum, wobei Sie auf den Schutz der Arterie achten.
- Die Samenstrangscheide wurde mit einer Gefäßklemme stumpf geöffnet, um vorsichtig eine Samenvene von etwa 6-8 cm Länge bis zum proximalen Ende freizulegen. Heben Sie die Gefäßschlinge an, ligieren Sie das proximale Ende mit einer nicht resorbierbaren 2-0-Naht und schneiden Sie. Heben Sie den distalen Endknoten an und geben Sie ihn in die Nähe des Peritonealübergangs frei. Verwenden Sie die Samenvene mit einem größeren Durchmesser für den anschließenden Shunt der Samenvene inferior der Oberbaskervene (Abbildung 1).
- Lizieren Sie andere Äste der Samenvene mit einer nicht resorbierbaren 2-0-Naht.
2. Lockerung der Vena epigastrica inferior
- Identifizieren Sie den Samenstrang auf der medialen Seite des Schnitts und ziehen Sie ihn zurück. Die Vena epigastricus inferior befand sich unterhalb der Faszie, die den Samenstrang links vom inneren Ring umgab.
- Heben Sie die Gefäßschlinge an, befreien Sie die Vena epigastrica inferior mit einer ausreichenden Länge von ca. 3 cm in Richtung ihres distalen Endes und beachten Sie die Richtung des Blutflusses. Nach der Ligatur mit einer nicht resorbierbaren 3-0-Naht wurde das distale Ende exzidiert und das proximale Ende für die anschließende Anastomose mit dem distalen Ende der Samenvene mit einer Gefäßklemme präpariert (Abbildung 2).
3. Anastomose der Samenvene - Vena epigastrica inferior
- Gestützt auf die Manipulation einer Biegezange wurde die Samenvene vorsichtig durch die innere Ringöffnung zum Bauchschnitt geführt und mit einer Gefäßklemme gesichert, um die anschließende Anastomose mit der Vena epigastricus inferior vorzubereiten.
- Prüfen Sie, ob keine Spannung in Verbindung mit der freien oberflächlichen Vene der Bauchdecke besteht, und nähen Sie dann 6-8 Stiche mit 8-0 Naht aus Polypropylen (Abbildung 3).
- Lösen Sie die Gefäßklemme, um sicherzustellen, dass die Vene voll ist, der Blutfluss reibungslos ist und beim Drücken des Hodens kein Blut austritt.
4. Schließen des Schnittes
- Um den Schnitt Schicht für Schicht zu schließen, verwenden Sie 2-0 resorbierbare Nähte, um die äußere schräge Aponeurose und das Unterhautgewebe zu vernähen. Verwenden Sie 3-0 resorbierbare Nähte, um die Haut zu vernähen.
5. Postoperatives Management
- Bitten Sie den Patienten, auf Ruhe zu achten und anstrengende Übungen zu vermeiden. Verabreichen Sie nach der Operation eine subkutane Injektion von 40 mg Enoxaparin-Natrium und wechseln Sie am nächsten Tag zu oralem Rivaroxaban, 10 mg täglich für 1 Monat.
Ergebnisse
Für diese Studie wurden die 96 Patienten in zwei Gruppen eingeteilt: Studiengruppe A, behandelt mit hoher Ligatur der Samenvene unter dem Mikroskop und Transfer der Samenvene-inferior epigastrische Vene (49 Fälle), und Studiengruppe B, behandelt mit niedriger Ligatur 9,12,13,14,15 der Samenvene unter dem Mikroskop (47 Fälle). Die Basisdaten, die Operationszeit, der Krankenhausaufenthalt, das postoperative Skrotalödem, die Hodenschmerzen oder Schwellungsbeschwerden sowie die Remission der Varikozele wurden zwischen den beiden Gruppen für 1 Monat nach der Operation verglichen. Die Messdaten wurden als mittlere ± Standardabweichung ausgedrückt, und zum Vergleich wurde ein unabhängiger Stichproben-t-Test verwendet. Die Zähldaten werden in Prozent (%) ausgedrückt und mit dem Chi-Quadrat-Test mit p <0,05 verglichen, was auf einen statistisch signifikanten Unterschied hinweist.
Es gab keine signifikanten Unterschiede in Alter, BMI, Krampfadergrad und Hodenschmerz-Score zwischen den 2 Gruppen (p>0,05; Tabelle 1). Es gab keinen signifikanten Unterschied in der Dauer des Krankenhausaufenthalts zwischen Gruppe A und Gruppe B, 5,32 ± 0,42 Tage vs. 5,16 ± 0,28 Tage (p>0,05; Tabelle 2). Die Operationszeit von Gruppe A war jedoch signifikant länger als die von Gruppe B, 146,26 ± 14,33 min vs. 92,27 ± 8,66 min, und der Unterschied war statistisch signifikant (p<0,01; Tabelle 2). Die Inzidenz von postoperativen Hodensacködemen oder Hodenhydrozelen und akuter Nebenhodenentzündung war in Gruppe A niedriger als in Gruppe B (0% vs.5,1%, 0% vs.6,0%, 0,9% vs.7%; p<0,05; Tabelle 2). Die Linderungsraten von Hodenschmerzen oder Dehnungsbeschwerden in Gruppe A und Gruppe B betrugen 1 Monat nach der Operation 91,8 % bzw. 61,78 % (Tabelle 2). Die Abnahme der Varikozele betrug 0,16 ± 0,06 mm gegenüber 0,08 ± 0,04 mm für Gruppe A bzw. Gruppe B, und der Unterschied war statistisch signifikant (p<0,05; Tabelle 2).
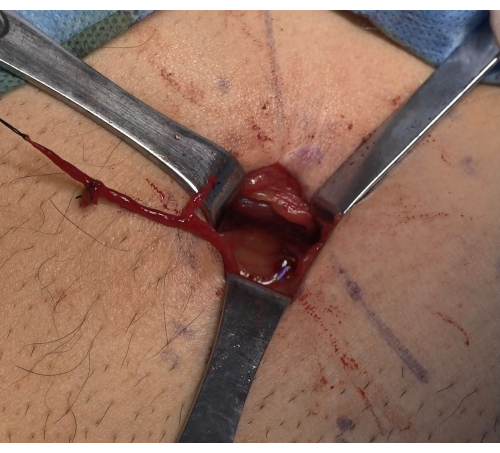
Abbildung 1: Dissoziation einer Samenvene von ausreichender Länge. Auswahl einer Samenvene mit größerem Durchmesser für den anschließenden Shunt der Samenvene-oberflächlichen Bauchvene. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
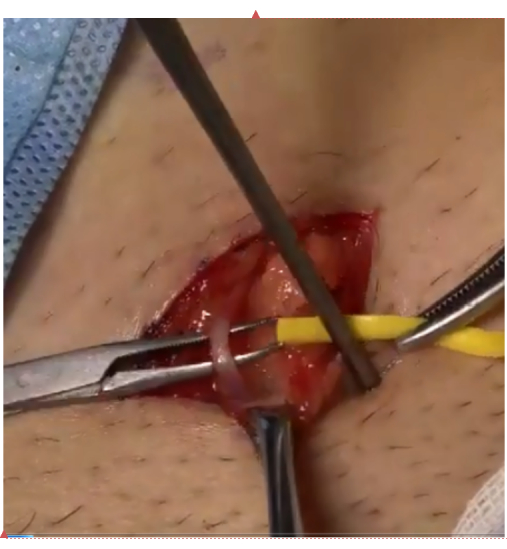
Abbildung 2: Dissoziation der Vena epigastrica inferior von ausreichender Länge. Stellen Sie sicher, dass die Länge und der Durchmesser zur reservierten Samenvene liegen. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.

Abbildung 3: Rekonstruktion des Bypasses. Rekonstruierter Bypass zwischen Samenvene und oberflächlicher Bauchwandvene unter dem Mikroskop. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
| Artikel | Gruppe A | Gruppe B | T-Wert | P-Wert |
| Anzahl der Fälle | 47 | 49 | ||
| Alter (Jahre) | 32. 6±5. 4 | 30. 8±5. 1 | 1.16 | 0.14 |
| BMI | 20.64±3.34 Uhr | 20.09±3.91 Uhr | 0.83 | 0.38 |
| Krankheitsverlauf (Jahre) | 3.8±1.3 | 4,3±1,4 | -1.682 | 0.078 |
| Breite der Samenvene (cm) | 3,62±0,41 kg | 3,67±0,35 kg | - 0. 665 | 0.512 |
| VAS-Score für Hodenschmerzen | 3,6±1,5 | 3.4±1.7 | 0.186 | 0.398 |
Tabelle 1: Vergleich der präoperativen Ausgangsdaten von Patienten. Die Messdaten werden als Mittelwert ± Standardabweichung ausgedrückt, und zum Vergleich wird ein unabhängiger Stichproben-t-Test verwendet. Die Zähldaten werden in Prozent (%) ausgedrückt und mit dem Chi-Quadrat-Test mit p <0,05 verglichen, was auf einen statistisch signifikanten Unterschied hinweist.
| Artikel | Gruppe A | Gruppe B | T-Wert | P-Wert | |
| Betriebszeit | 146.26±14.33 Uhr | 92.27±8.66 kg | 6.5 | 0.015 | |
| Dauer des Aufenthalts | 5.32±0.42 kg | 5.16±0.28 kg | 1.7 | 0.093 | |
| 1 Monat nach der Operation zur Verengung der Breite der Samenvene (cm) | 0,16±0,06 | 0,08±0,04 kg | -1.7 | 0,01 < | |
| Rate der Linderung von Hodenschmerzen oder -beschwerden | 91.80% | 61.78% | 0.047 | ||
| Komplikation | Hodensack-Ödem | 1 | 3 | ||
| (Anzahl der Fälle) | Epididymitis | 0 | 1 | ||
| Wasserbruch | 0 | 1 | |||
| Atrophie des Hodens | 0 | 0 | |||
Tabelle 2: Vergleich der perioperativen Indizes. Die Messdaten werden als Mittelwert ± Standardabweichung ausgedrückt, und zum Vergleich wird ein unabhängiger Stichproben-t-Test verwendet. Die Zähldaten werden in Prozent (%) ausgedrückt und mit dem Chi-Quadrat-Test mit p <0,05 verglichen, was auf einen statistisch signifikanten Unterschied hinweist.
Diskussion
Es gibt immer mehr Hinweise darauf, dass die mikrochirurgische Varikotektomie für die chirurgische Behandlung der VC mehr Vorteile hat als die offene oder laparoskopische Varikotektomie 5,6. Mit dem Operationsmikroskop können die anatomischen Details mit einem klaren Sichtfeld vergrößert werden, und die arteriovenösen, lymphatischen Gefäße und Nerven können besser erkannt werden. Im Gegensatz dazu ist es bei anderen chirurgischen Eingriffen schwierig, die Arterien und Venen eindeutig zu unterscheiden. Es kann sein, dass venöse Gefäße für die Ligatur fehlen oder versehentlich die begleitenden Lymphgefäße und Nerven verletzt werden, was zu postoperativen Komplikationen wie Skrotalschmerzen, Hodenödemen und Rezidiven führt. Darüber hinaus wird bei der mikrochirurgischen Varikokektomie üblicherweise ein sublingualer oder intralingualer Schnitt vorgenommen, der für die Freilegung der Samenvenen geeignet ist12,13. Die inneren Samenvenen im Leistenkanal haben jedoch die Form des Plexus pampiniformis mit komplexeren Ästen in den unteren Schichten14,15. Es ist immer noch eine Herausforderung, mögliche Schäden an der Anatomie des Samenstrangs zu vermeiden. Eine weitere Tatsache, die nicht ignoriert werden kann, ist, dass die Varikotektomie den normalen venösen Abfluss des Samenstrangs nicht wiederhergestellt hat, was zu einem anhaltenden Hodenödem führt10.
In jüngster Zeit wurde die mikroskopische Varikozelenreparatur unter Verwendung der Anastomose der inneren Samenvene inferior der Magenvene auch bei der Behandlung von Varikozele eingesetzt11. Ihr Hauptaugenmerk liegt jedoch darauf, das Blut vom renalen venösen Reflux abzuleiten, um die Belastung der Nieren zu verringern, während unser Ziel darin besteht, den normalen Blutfluss zu den Hoden wiederherzustellen. In ähnlicher Weise wählten wir die Varikozelen-Patienten des Grades III als Studienteilnehmer aus, nahmen eine hohe Ligatur der Samenvene mit weniger Ästen an und konstruierten den Bypass von der Samenvene zur Vena epigastrica inferior unter einem Mikroskop, wodurch nicht nur einige der Vorteile der Varikozelektomie beibehalten wurden, sondern auch die venöse Drainage des Samenstrangs wiederhergestellt wurde, um den hodenvenösen Reflux wiederherzustellen. Auf diese Weise kann das stagnierende venöse Blut im Hoden nach der Operation abgeleitet werden, was das Verschwinden von Krampfadern auf der Oberfläche des Hodensacks begünstigt.
Um eine erfolgreiche Operation zu erreichen, ist es notwendig, Venen mit ausreichender freier Länge zu trennen und eine spannungsfreie Anastomose zu gewährleisten. Darüber hinaus ist die Suche nach der Vena epigastrica inferior eine Herausforderung und erfordert umfangreiche anatomische Kenntnisse.
Es gibt einige Einschränkungen, die behoben werden müssen. Das chirurgische Protokoll fügt weitere chirurgische Schritte hinzu, obwohl unsere chirurgischen Techniken im Laufe der Zeit weiter reifen und die chirurgische Zeit immer kürzer wird. Diese Schritte können zu möglichen Komplikationen wie Blutungen und Obstruktion während der Anastomose führen. Sie stellt höhere Anforderungen an mikrochirurgische Techniken und postoperatives Management, einschließlich der Anwendung von Antikoagulanzien. Darüber hinaus macht es das Protokoll unpraktisch, die Vena spermaticum externa und die Vena gubernaculum zu ligatisieren, die als die häufigsten Rezidivwege gelten. Es ist auch wichtig zu beachten, dass wir aufgrund der kurzen Nachbeobachtungszeit die Bewertung langfristiger Ergebnisse wie Samenqualität und Schwangerschaftsrate besser verstehen müssen. Darüber hinaus war die Operationszeit der Gruppe A relativ lang, was die mit der langen Operationszeit verbundenen Risiken, wie z. B. das Anästhesierisiko16, mit sich bringen kann. Darüber hinaus ist auch die Überprüfung und Sicherstellung der langfristigen Durchgängigkeit der Samenvene ein Thema, das nachverfolgt werden muss.
Offenlegungen
Die Autoren haben keine Interessenkonflikte offenzulegen.
Danksagungen
Diese Forschung wurde durch einen Zuschuss aus dem Projekt Guangdong Science and Technology Plan unterstützt, das vom Ministerium für Wissenschaft und Technologie der Provinz Guangdong finanziert wurde (Fördernummer: 2021A1515410004); Entwicklungsforschungszentrum für Medizin und Gesundheitswissenschaft und -technologie, Nationale Gesundheitskommission (Fördernummer: HDSL202001007).
Materialien
| Name | Company | Catalog Number | Comments |
| Clexan (Enoxaparin Sodium Injection) | Sanofi (Beijing) Pharmaceutical Co., LTD | ||
| CROWNJUN (Nylon suture) | Kono Seisakusho Co., Ltd., Japan | ||
| Doppler ultrasonography | Mindray, Shenzhen, China | Resona R9 | |
| Microscope | Zeiss, Jena, Germany | OPMI PENTERO 800 | |
| Non-absorbable suture | Johnson, (Shanghai) Medical Equipment Co., LTD | ||
| Rivaroxaban | Bayer Healthcare GMBH | ||
| VICRYL (absorbable surgical suture) | Johnson, (Shanghai) Medical Equipment Co., LTD |
Referenzen
- World Health Organization. The influence of varicocele on parameters of fertility in a large group of men presenting to infertility clinics. Fertil Steril. 57 (6), 1289-1293 (1992).
- Goldstein, M. Surgical management of male infertility. , Elsevier Saunders. Philadelphia, PA. 648-687 (2012).
- Punjani, N., Wald, G., Gaffney, C. D., Goldstein, M., Kashanian, J. A. Predictors of varicocele-associated pain and its impact on semen parameters following microsurgical repair. Andrologia. 53 (8), e14121(2021).
- Jellad, S., et al. Sperm DNA status in infertile patients with clinical varicocele. Prog Urol. 31 (2), 105-111 (2021).
- Jensen, C., et al. Varicocele and male infertility. Nat Rev Urol. 14 (9), 523-533 (2017).
- Ding, H., et al. Open non-microsurgical, laparoscopic or open microsurgical varicocelectomy for male infertility: a meta-analysis of randomized controlled trials. BJU Int. 110 (10), 1536-1542 (2012).
- Mehta, A., Goldstein, M. Microsurgical varicocelectomy: a review. Asian J Androl. 15 (1), 56-60 (2013).
- Tatem, A. J., Brannigan, R. E. The role of microsurgical varicocelectomy in treating male infertility. Transl Androl Urol. 6 (4), 722-729 (2017).
- Kim, S. O., Jung, H., Park, K. Outcomes of microsurgical subinguinal varicocelectomy for painful varicoceles. J Androl. 33 (5), 872-875 (2012).
- Pagani, R. L., Ohlander, S. J., Niederberger, C. S. Microsurgical varicocele ligation: surgical methodology and associated outcomes. Fertil Steril. 111 (3), 415-419 (2019).
- Wang, L., Yang, Q., Xie, X., Dou, K. Microscopic internal spermatic vein- inferior epigastric vein anastomosis in the treatment of left varicocele: A review and case report. Asian J Surg. 46 (9), 3963-3964 (2023).
- Salehzadeh, M., et al. Evaluation of the role of reflux pattern in Color Doppler Ultrasound on spermogram improvement after varicocelectomy. Int Urol Nephrol. 52 (12), 2245-2251 (2020).
- Wan, X., Wang, H., Ji, Z. Microsurgical varicocelectomy for clinical varicocele: A review for potential new indications. Andrologia. 49 (10), 10(2017).
- Lv, K. L., et al. Varicocele anatomy during subinguinal microsurgical varicocelectomy in Chinese men. Andrologia. 47 (10), 1190-1195 (2015).
- Hopps, C. V., Lemer, M. L., Schlegel, P. N., Goldstein, M. Intraoperative varicocele anatomy: a microscopic study of the inguinal versus subinguinal approach. J Urol. 170, 6 Pt 1 2366-2370 (2003).
- Mashour, G. A., Woodrum, D. T., Avidan, M. S. Neurological complications of surgery and anaesthesia. Br J Anaesth. 114 (2), 194-203 (2015).
Nachdrucke und Genehmigungen
Genehmigung beantragen, um den Text oder die Abbildungen dieses JoVE-Artikels zu verwenden
Genehmigung beantragenWeitere Artikel entdecken
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Alle Rechte vorbehalten