Method Article
מדידות לחץ תוך בטני בחולים נוירו-קריטיים
In This Article
Summary
פרוטוקול זה מפרט את השימוש בסט של מערכות ניטור לחץ תוך בטני עם יתרונות של נוחות, ניטור רציף, הדמיה דיגיטלית ורישום IAP לטווח ארוך ואחסון נתונים בחולים נוירוקריטיים לאיתור יתר לחץ דם תוך בטני, המשמש לניתוח מתאם להנחיית טיפול וחיזוי פרוגנוזות.
Abstract
לחץ תוך בטני (IAP) מוכר יותר ויותר כפרמטר פיזיולוגי הכרחי ומשמעותי ביחידות טיפול נמרץ (ICU). IAP נמדד במגוון דרכים עם התפתחותן של טכניקות רבות בשנים האחרונות. רמת הלחץ התוך-בטני בתנאים רגילים היא בדרך כלל שווה או פחות מ-12 מ"מ כספית. בהתאם לכך, יתר לחץ דם בטני (IAH) מוגדר כשתי מדידות IAP עוקבות הגבוהות מ-12 מ"מ כספית תוך 4-6 שעות. כאשר IAH מתדרדר עוד יותר עם IAP גבוה מ-20 מ"מ כספית יחד עם תפקוד לקוי ו/או כשל של איברים, ניתן לאבחן ביטוי קליני זה כתסמונת תא הבטן (ACS). IAH ו-ACS קשורים לאיסכמיה במערכת העיכול, אי ספיקת כליות חריפה ופגיעה בריאות, מה שמוביל לתחלואה ותמותה קשה. IAP ו-IAH מוגברים עשויים להשפיע על החזרה הוורידית המוחית והיציאה של נוזל המוח על ידי הגברת הלחץ התוך-חזה (ITP), מה שמוביל בסופו של דבר ללחץ תוך גולגולתי מוגבר (ICP). לכן, חיוני לעקוב אחר IAP בחולים קשים. יש לשפר עוד יותר את יכולת השחזור והדיוק של מדידות לחץ תוך שלפוחית השתן (IBP) במחקרים קודמים, אם כי מדידה עקיפה של IAP היא כיום טכניקה בשימוש נרחב. כדי להתמודד עם מגבלות אלה, השתמשנו לאחרונה בסט של מערכות ניטור IAP עם יתרונות של נוחות, ניטור רציף, הדמיה דיגיטלית ורישום IAP לטווח ארוך ואחסון נתונים בחולים קשים. מערכת ניטור IAP זו יכולה לזהות יתר לחץ דם תוך בטני ופוטנציאלית לנתח את המצב הקליני בזמן אמת. ניתן להשתמש בנתוני IAP המתועדים ואינדיקטורים פיזיולוגיים אחרים, כגון לחץ תוך גולגולתי, לניתוח מתאם כדי להנחות את הטיפול ולחזות את הפרוגנוזה האפשרית של המטופל.
Introduction
הלחץ בחלל הבטן ידוע בשם הלחץ התוך-בטני (IAP). בהתאם לכך, יתר לחץ דם בטני (IAH) מוגדר כשתי מדידות IAP עוקבות הגבוהות מ-12 מ"מ כספית תוך 4-6 שעות1. כאשר IAH מתדרדר עוד יותר, עם IAP גבוה מ-20 מ"מ כספית ותפקוד לקוי או כשל של איברים, ניתן לאבחן את הביטוי הקליני כתסמונת תא הבטן (ACS). IAH ו-ACS קשורים לאיסכמיה במערכת העיכול, אי ספיקת כליות חריפה ופגיעה ריאתית, מה שמוביל לתחלואה ותמותה חמורה 1,2,3,4. IAP מוגבר יכול גם להוביל לעלייה סרעפתית, מה שמגביר את הלחץ התוך-חזה כדי להפחית את ההיענות לריאות ומגביר את הלחץ הוורידי המרכזי 5,6. החזרה הוורידית של המוח במערכת הצוואר ויציאת נוזל המוח השדרתי עלולה להיות מופרעת על ידי לחץ תוך-חזה מוגזם 7,8, מה שמוביל לגודש תוך גולגולתי ויתר לחץ דם תוך גולגולתי, מה שעלול לגרום עוד יותר לתפקוד לקוי של המוח ולהשפיע על הפרוגנוזה 9,10,11,12,13,14. גישה תיאורטית נוספת היא שעלייה ב-IAP תגרום לדם ממקלעת הוורידים הקודשים וורידי החוליות לחזור לתעלת עמוד השדרה, ובכך לגרום לגודש בוורידים תוך עמוד השדרה ובסופו של דבר לזרימת דם ורידי למוח, מה שמוביל ללחץ תוך גולגולתי מוגבר8. נכון לעכשיו, IAP נמדד בשיטות ישירות ועקיפות 15,16,17,18. רישום לסירוגין של לחץ תוך שלפוחית השתן באמצעות קטטר שלפוחית השתן השוכן הוא השיטה הנפוצה והמקובלת ביותר 19,20,21,22. שיטה נוחה ומהירה זו עדיין מסתמכת על מדידות הלחץ התקופתיות והיא בדרך כלל עתירת עבודה וגוזלת זמן23.
כדי לפתור קשיים אלה, אימצנו לאחרונה סט של מערכות ניטור IAP עם יתרונות של נוחות, ניטור רציף, הדמיה דיגיטלית למדידת IAP ורישום ואחסון נתוני IAP לטווח ארוך עבור חולים נוירו-קריטיים. המערכת פותחה למדידת לחץ שלפוחית השתן, וחיישן הלחץ המובנה שלה מודד את לחץ הנוזל בצנתר השתן כדי להשיג לחץ תוך בטני. ניתן להשתמש במערכת ניטור IAP זו כדי לאשר יתר לחץ דם תוך בטני, לנתח את המצב הקליני הנוכחי ולחזות את הפרוגנוזה האפשרית של חולי טיפול נמרץ נוירוכירורגיים. בהשוואה למדידות לחץ תוך-בטניות קודמות, למערכת ניטור לחץ תוך בטני זו יתרונות מסוימים: המערכת ניידת וקלה לשימוש; ניתן לאסוף ולאחסן נתוני IAP בזמן אמת בכל דקה; ניתן למדוד, לתעד ולהמחיש פרמטרים מרובים (כלומר, IAP, תפוקת שתן וקצב זרימת שתן); והניטור הוא ארוך טווח, רציף ופחות רגיש לדלקות בדרכי השתן מאשר שיטות קודמות.
לכן, מטרת מאמר זה היא להציג גישה מפורטת של שימוש במערכות ניטור דיגיטליות לרישום IAP עבור חולים עם פגיעה מוחית טראומטית חמורה (TBI) או דימום תוך גולגולתי (ICH).
Protocol
פרוטוקול זה אושר על ידי מועצת הביקורת המוסדית של בית החולים רנג'י המסונף לבית הספר לרפואה של אוניברסיטת שנחאי ג'יאו טונג.
1. קריטריונים להכללת מטופלים ואי-הכללתם
- כלול חולים עם סולם תרדמת גלזגו (GCS) ≤ 8, בגילאי 18-85 שאובחנו עם TBI או ICH. האבחנה של פגיעה מוחית טראומטית או דימום מוחי בוצעה על ידי קלינאים באמצעות ביטויים קליניים ומאפיינים רדיוגרפיים.
- אל תכלול חולים שאינם יכולים לסבול צנתור. כמו כן, אל תכלול חולים הסובלים מדלקות בדרכי השתן, מחלות מערכת העיכול, קרישת דם ומחלות מטבוליות חיסוניות.
הערה: במחקר הנוכחי, הנבדקים שנרשמו היו כולם מבוגרים, ולא הייתה הטיה מינית. אם המטופלים חווים כאב במהלך הצנתור, יש להזריק 2 מ"ל של 1% לידוקאין הידרוכלוריד לדרכי השתן התחתונות של המטופל כדי להקל על אי הנוחות. - השכיבו את המטופל בשכיבה עם איברי מין חשופים והשתמשו ביודופור כדי לחטא היטב את הפרינאום ופתח השופכה של המטופל שלוש פעמים.
- יש לשמן את צנתר פולי (16 Fr) בשקית הצנתר ולהכניס את כל הצנתר לשופכה של המטופל. הזריק 20 מ"ל של מי מלח רגילים סטריליים לתוך הבלון של קטטר פולי. לאחר מכן משוך לאט את צנתר פולי עד שהשתן זורם החוצה מהצנתר.
הערה: אם המטופל זקוק לניתוח בעת הקבלה, בצע צנתור בחדר הניתוח. אם לא, בצע צנתור ביחידה לטיפול נמרץ נוירולוגי.
2. הכנות וקשרים
הערה: מערכת ניטור ה-IAP מורכבת משלושה רכיבים: חיישני לחץ חד פעמיים, מוניטור אורודינמי ותוכנה לניהול נתוני לחץ ונפח שתן תוך בטני (ראה טבלת חומרים).
- חברו את קטטר השתן לשקית האיסוף באמצעות חיישן וקבעו את קו האמצע של אביזרי הטי באותה רמה כמו מישור קו האמצע של בית השחי של המטופל (איור 1).
- בדוק שהצינור כולו אינו חסום כדי להבטיח שניתן למלא אותו בשתן.
- התקן את החיישן על שקית איסוף השתן בהתקן הניטור של IAP איור 2).
הערה: להתקן ניטור ה-IAP יש חריץ כרטיס ייחודי עבור החיישן, וניתן להכניס את החיישן לחריץ כדי לפעול. - תלה את שקית איסוף השתן מתחת להתקן הניטור של ה-IAP.
הערה: כאשר שקית איסוף השתן מגיעה ל-2000 מ"ל, מכשיר ניטור ה-IAP ישמיע אזעקה. רוקן את שקית איסוף השתן כדי להמשיך במעקב. - לחץ על לחצן ההפעלה כדי להפעיל את התקן הניטור של ה-IAP.
- היכנס למצב התזמון, הגדר את פרמטרי המצב כנדרש והיכנס לממשק התצוגה הסטנדרטי כדי לקבוע את השסתום הסגור.
הערה: מצב תזמון מגדיר מרווח זמן מסוים לפתיחת השסתום לשחרור שתן בקטטר. בניסוי זה, זמן פתיחת המסתם נקבע לכל 0.5 שעות ומשך הזמן נקבע ל-3 דקות, מכיוון שבדרך זו ניתן למדוד את ה-IAP מבלי להשפיע על מתן השתן של המטופל. השסתום ממוקם בחיישן ובדרך כלל סגור בהגדרת המצב. - סובב את אביזר הטי, כוון את קצה ה-OFF לכיוון צינור השתן של המטופל ושחרר את מכסה האיטום של מפרק Luer.
הערה: שלב זה דומה לאפס לחץ עורקי פולשני. יש כפתור על הטי כדי לסובב ולסגור את קטע הקטטר ולשחרר את מכסה האיטום בקצה האוויר של החיבור. החיישן על הציוד יוצר קשר עם האוויר כדי להשיג את ערך הלחץ האטמוספרי. - לחץ לחיצה ארוכה על מקש החזרה למשך 3 שניות כדי להיכנס לממשק הגדרת החיישן, לחץ על אישור כדי לאפס לאפס ולחץ על אישור לאחר הצגת "איפוס לאפס הושלם".
- הברג לאחור את מכסה האיטום וסובב את הטי כך שה-OFF יצביע לכיוון כובע הרוהר.
- לאחר ש-IBP בממשק התצוגה הסטנדרטי הופך לחיובי ויציב, ה-IBP המוצג הוא ערך ה-IAP של המטופל (איור 3).
הערה: אם הערך המוצג שלילי או גדול מ-30 מ"מ כספית, פירוש הדבר שהוא לא אופס כהלכה ויש לאפס אותו שוב.
3. הקלטה ואחסון נתונים של IAP
הערה: תוכנה לניהול נתוני לחץ ונפח שתן תוך בטני משמשת לרישום ואחסון נתוני IAP. ודא שהתוכנה מותקנת כהלכה במחשב העבודה.
- חבר את צג ה-IAP למחשב דרך רשת אלחוטית בנתב.
- פתח את תוכנת ניהול הנתונים של הלחץ התוך-בטני ונפח השתן במחשב הנייד עם המפתח הוכנס והזן את הסיסמה כדי להיכנס.
- המתן מספר שניות עד שהתוכנה תפעל אוטומטית.
- 3.4. לחץ על כפתור הרשומה הרפואית והזן את פרטי המטופל, כולל גיל, תעודת זהות, מספר מיטה, מין, אבחנה.
- לחץ על כפתור שמור והמתן 10 שניות כדי להתחיל באיסוף ואחסון נתונים. איור 4 מציג נתונים בזמן אמת המוצגים בתוכנה.
- לחץ על כפתור הגדרות פריסה כדי להציג את הניטור בזמן אמת של מספר מטופלים כנדרש (מקסימום = 64). התאם את ממשק החלון כדי לראות ניטור מרובה מטופלים והתאם את ציר הזמן כדי לראות את פרטי הדרישות, כולל נפח השתן היומי, שינויים יומיים במגמת הלחץ התוך בטני, המודגם באיור 5.
- לחץ על סקירת מגמה כפתור כדי לראות את שינויי הפרמטרים המפורטים, כולל ערכי הפרמטרים המוקלטים ותרשים המגמה למשך הזמן.
הערה: מכיוון שחיישן הלחץ תקף לשבוע, ודא ששקית איסוף השתן של המטופל מוחלפת בשקית רגילה. הנתונים שנרשמו על ידי התוכנה יכולים לשמש לניתוח נוסף. ניתן לשלב אותו עם נתונים פיזיולוגיים אחרים כגון ניתוח מתאם עם לחץ תוך גולגולתי המנוטר בו זמנית כדי לקבוע את השפעת הלחץ התוך בטני על הלחץ התוך גולגולתי. כדי להקל על החישוב, נבחרו 0.5 שעות ממוצע IAP ו-0.5 שעות ממוצע ICP כדי לבצע ניתוח מתאם ולשרטט את תרשים הפיזור באמצעות תוכנה סטטיסטית.
תוצאות
סוג חדש זה של מערכת ניטור IAP רציפה שימש בשמונה חולים בטיפול נמרץ נוירוכירורגי (7 גברים) בעת האשפוז. איור 4 מציג נתונים בזמן אמת שהתקבלו מהתוכנה. ה-IAP באיור זה מצביע על כך שהמטופל נמצא במצב של יתר לחץ דם תוך בטני. הרופא יכול להתאים את ממשק החלון כדי לראות ניטור מרובה מטופלים ולהתאים את ציר הזמן כדי לראות את פרטי הדרישות, כולל נפח השתן היומי, שינויים יומיים במגמת הלחץ התוך בטני, המודגם באיור 5. שישה מהחולים (75%) סבלו מדימום תוך גולגולתי (ICH), ושניים מהם (25%) סבלו מפגיעה מוחית טראומטית (TBI) (טבלה 1). ה-IAP הממוצע של חמישה חולים היה פחות מ-12 מ"מ כספית. ראינו שה-IAP של שני מטופלים היה בין 12 ל-20 מ"מ כספית, ולמטופל אחד היה IAP מעל 20 מ"מ כספית (איור 6). שלושה מתוך שמונת החולים היו גם במעקב אחר ICP, והמתאם בין ICP ל-IAP היה מובהק (איור 7). זמן הניטור הכולל הוא 7 ימים למטופל. האבחונים והטיפולים הקליניים בוצעו על ידי הרופאים בהתאם לרמות ה-IAP השונות. אף אחד מהחולים לא פיתח דלקות בדרכי השתן (UTI) במהלך תקופת המעקב.
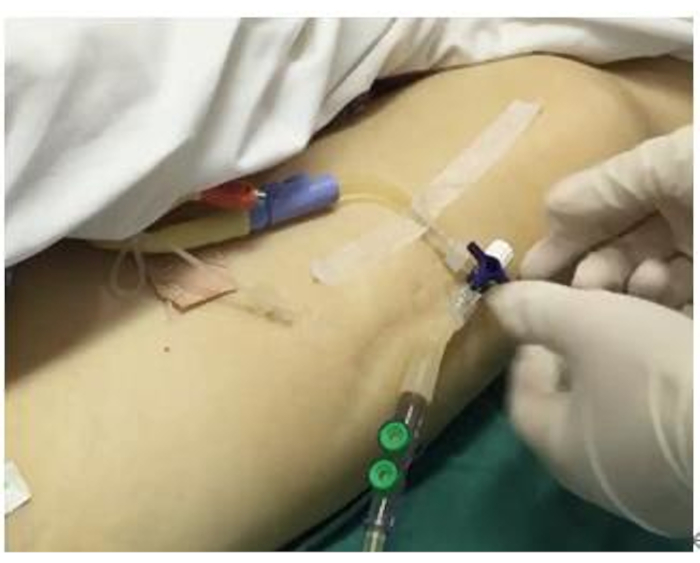
איור 1: חיבור חיישן IAP. יש לצנתר את המטופל לפני הגדרת החיבור. איור זה מציג את החיבור והקיבוע של החיישן. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
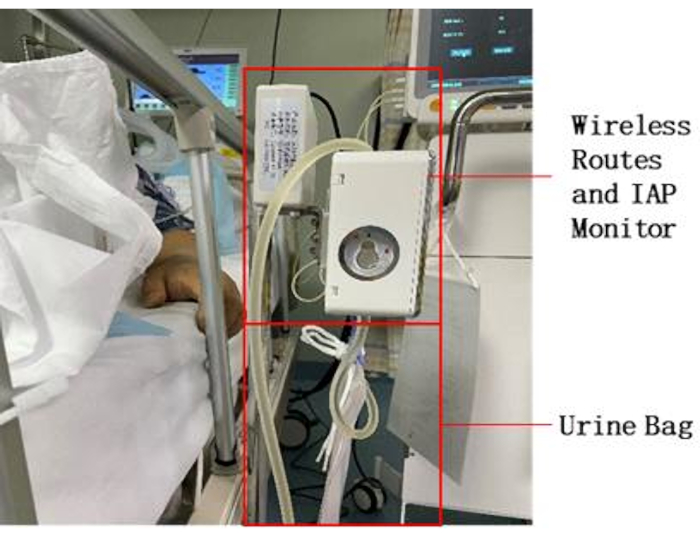
איור 2: מיקום ציוד ליד המיטה. התקן את השסתום על שקית איסוף השתן על הציוד והנח אותו ליד המיטה. חבר את ספק הכוח. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 3: מסך של התקן ניטור IAP. אמצע המסך מציג את צורת הגל, המספר ודירוג הלחץ הנוכחיים של נקודת הגישה המיידית. הזמן ותפוקת השתן מוצגים בחלק העליון והתחתון של המסך, בהתאמה. הצד הימני הוא מגוון מקשי פונקציה, והצד הימני העליון הוא ספק הכוח. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 4: המסך של התקן הניטור. המסך העליון מציג את פרטי המטופל, כולל מספר מיטה, מספר בית חולים וזמן הווה. המסך האמצעי מראה שה-IAP בזמן אמת הוא 14 מ"מ כספית ודירוג הלחץ הוא דרגה I. המסך התחתון מראה כי נפח השתן הנוכחי של המטופל הוא 751 מ"ל, נפח השתן הממוצע לשעה הוא 114 מ"ל, נפח השתן בשקית האיסוף הוא 1499 מ"ל ונפח השתן הכולל תוך 24 שעות הוא 5316 מ"ל. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 5: מידע מפורט על נתונים מייצגים. פרטים נוספים הוצגו לאחר התאמת ציר הזמן. ציר הזמן נמצא על ציר ה-X, והפרמטרים הנפרדים נמצאים על ציר ה-Y, המוצגים בחלון האמצעי. משך ברירת המחדל הוא 24 שעות. כחול מייצג נפח שתן שעתי או IBP. ניתן לסקור גם לחץ תוך בטני לדקה, נפח שתן לשעה, נפח שתן מצטבר ונפח שתן של 24 שעות דרך החלון התחתון. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
| מאפיינים | ערך, n (%) |
| מספר מטופלים | 8 |
| מין, n (%) | |
| זכר | 7(87.5) |
| גיל, ממוצע ± SD (שנים) | 52.4±18.2 |
| אבחון, n (%) | |
| TBI | 2 (25.0) |
| ICH | 6 (75.0) |
| GCS (קבלה), ממוצע ± SD | 6.1±1.6 |
| GCS, ממוצע ± SD | 7.0±2.0 |
| GOS, פירושו ± SD | 2.25±0.5 |
| משך השהייה, ממוצע ± SD | 37.9±16.8 |
| פעולה, n (%) | 6 (75.0) |
| תחלואה נלווית, n (%) | |
| יתר לחץ דם | 5 (62.5) |
| אחרים | 3 (37.5) |
| TBI, פגיעה מוחית טראומטית; ICH, דימום תוך מוחי; GCS, ציון סולם התרדמת של גלזגו; GOS, ציון סולם התוצאות של גלזגו. | |
טבלה 1. מאפיינים קליניים של חולים.
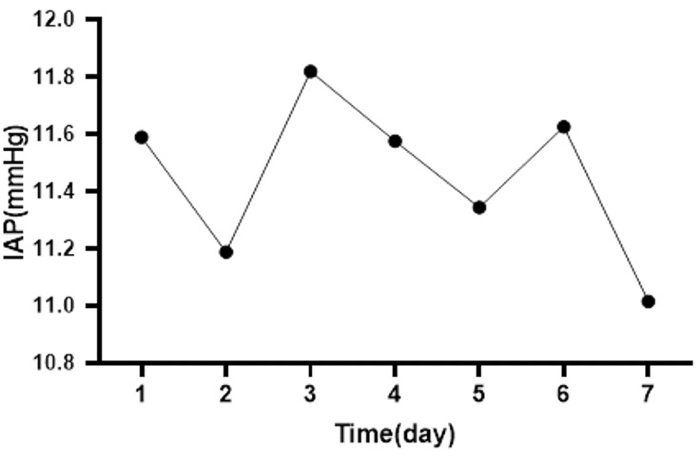
איור 6: ממוצע השינויים ב-IAP עבור כל המטופלים במהלך השבוע. תמונה זו מציגה את השינוי בממוצע ה-IAP היומי עבור שמונה מטופלים, שלאחד מהם היה ה-IAP הממוצע הגבוה ביותר (ממוצע IAP=20.75 מ"מ כספית, ביום השלישי), ולשני היה ה-IAP הממוצע הנמוך ביותר (ממוצע IAP=0.06 מ"מ כספית, ביום השני). אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 7: תרשימי פיזור של IAP ו-ICP. ערכי ICP נוטרו גם בשלושה מתוך שמונת החולים, והמתאם בין ICP ל-IAP היה מובהק (r=0.47, p<0.01, α=0.05). אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
Discussion
המטרה העיקרית של מאמר קצר זה היא להציג מערכות ניטור ואחסון נתונים רציפים עבור חולים קריטיים בנוירוכירורגיה (ICU). מערכת זו יכולה לנטר באופן דיגיטלי ורציף את ה-IAP, ובכך לספק אפשרות לחלון זמן רחב יותר של אחסון, סקירה וניתוח נתונים. השונות של ה-IAP, במיוחד תוספת ה-IAP, מצביעה תמיד על שינוי במצב הפיזי של איברים תוך בטניים, כגון פגיעה חריפה במערכת העיכול בנסיבות נוירו-קריטיות. יתר על כן, ה-IAP המוגבר עשוי להשפיע כתוצאה מכך על הלחץ התוך-חזה. הלחץ הוורידי המרכזי המושפע משפיע לטובה על המצב התוך גולגולתי, כגון לחץ תוך גולגולתי11,12. הערכת לחץ הזלוף הבטני, הקשורה קשר הדוק ללחץ הזלוף המוחי, מספקת שיטה נוחה לניהול אספקת הדם המוחי אם מיושמת כראוי 10,13. מהסיבות לעיל, גילוי יתר לחץ דם תוך בטני מציג פוטנציאל לנתח את המצב הקליני הנוכחי, ובתקווה, לחזות את הפרוגנוזה של החולים בטיפול נמרץ נוירוכירורגי.
במהלך שלושת העשורים האחרונים, החששות של IAP התגלו מחדש, נוסחו טוב יותר והשיגו משמעות קלינית רבה 11,24,25. שיטת המדידה האידיאלית של IAP נוסתה לפני למעלה מ-150 שנה ומאז התפתחה לשיטות מדידה ישירות ועקיפות. הראשון נמדד בניתוח על ידי הנחת מחט Veress או צנתרים תוך-צפקיים בחלל הבטן וחיבורו למתמרי לחץ 26,27,28. האחרון מודד את הלחץ באיברי הבטן, כולל הקיבה, שלפוחית השתן, הרחם והחלחולת 29,30,31. ביניהם, לחץ תוך שלפוחית השתן (IBP) היא שיטת מדידת IAP המקובלת ביותר על ידי חוקרים מכיוון שהיא מעשית, אפשרית ולא פולשנית 20,21,32. ניתן להשיג אותו על ידי חיבור קטטר לצינור תלת-כיווני והזרקת 25 מ"ל של מי מלח סטריליים רגילים ללומן הצנתר2. הרופא השתמש בשיטה הנ"ל באופן שגרתי כדי למדוד את הלחץ התוך בטני של חולים בטיפול נמרץ נוירולוגי. עם זאת, הרבה זמן ומאמץ מבוזבזים על נתונים עם זמן מוגבל מכיוון שלא ניתן לנטר ולתעד אותם באופן רציף. מערכת הניטור של IAP פותרת את בעיית מדידת לחץ שלפוחית השתן לסירוגין. עם זאת, יש לחבר את כל החלקים בצורה נכונה ולאפס אותם בצורה נכונה על פי הפרוטוקול לעיל. אחרת, ה-IAP שנמדד באופן שגוי ישפיע על האבחון והטיפול במצב המחלה. מערכת הניטור של IAP נוטרה ב-8 חולים עם מצבים נוירולוגיים קריטיים. למרות שלא דווח על כשלים או שגיאות במערכת, אנו ממליצים להיעזר במהנדס תחזוקת המערכת במקרה של בעיה. יתר על כן, יש לפתור עוד כמה פגמים קלים, כגון הנפח המרבי של 2,000 מ"ל של שקית איסוף השתן ותוקף שבוע של מתמרי הלחץ.
בקצרה, מערכת המדידה שהוצגה בכתב היד מדגימה את היתרונות של מדידת נתונים מדויקת, ניטור ארוך טווח, דיגיטציה של נתונים, אחסון והדמיה. כמו כן, הפעולה האוטונומית, לאחר יישום נכון, פותרת את עומס העבודה במסגרות טיפול נמרץ. מערכת ניטור הלחץ התוך בטני עשויה להפוך להליך שגרתי ביחידות לטיפול נמרץ נוירולוגי בעתיד, אך יש צורך בהערכה קלינית נוספת על הקשר של IAP עם ביטוי קליני.
Disclosures
הקרן הלאומית למדעי הטבע של סין (81971699).
Acknowledgements
אנו רוצים להודות לכל העמיתים ביחידה לטיפול נמרץ נוירולוגי על עבודתם.
Materials
| Name | Company | Catalog Number | Comments |
| Disposable pressure sensors | Beijing wanshengrenhe keji limited company | 20162070092 | The disposable pressure sensor is used together with the urodynamic monitoring instrument to collect the bladder pressure during and after the treatment of patients with indwelling urethral catheterization. |
| Intra-abdominal pressure and urine volume data management software | Beijing wanshengrenhe keji limited company | NA | The data transmitted by urodynamic monitor are received through wireless network, recorded and stored in real time, and the data are exported for researchers to use for analysis. |
| Urodynamic monitor | Beijing wanshengrenhe keji limited company | 20162070079 | Urine power monitor is mainly used for patients with indwelling catheter urinary control, dynamic monitoring and urine drainage monitoring urine storage period inside bladder pressure, rectal, urine flow rate (reflecting the urine bladder pressure), urine, and according to the monitoring parameter control micturition, realization of resistance to the flow resistance to overflow the urine of personalized bionics urine drainage, assisted the doctor in clinical diagnosis. |
References
- Pereira, B. M. Abdominal compartment syndrome and intra-abdominal hypertension. Current Opinion in Critical Care. 25 (6), 688-696 (2019).
- Sadeghi, M., et al. Abdominal Compartment Syndrome in Critically Ill Patient. Open Access Macedonian Journal of Medical Sciences. 7 (7), 1097-1102 (2019).
- Maluso, P., Olson, J., Sarani, B. Abdominal compartment hypertension and abdominal compartment syndrome. Critical Care cClinics. 32 (2), 213-222 (2016).
- Oda, J., et al. Resuscitation fluid volume and abdominal compartment syndrome in patients with major burns. Burns. 32 (2), 151-154 (2006).
- Regli, A., Pelosi, P., Malbrain, M. Ventilation in patients with intra-abdominal hypertension: What every critical care physician needs to know. Annals of Intensive Care. 9 (1), 52 (2019).
- Rosenthal, R. J., et al. Effects of hyperventilation and hypoventilation on PaCO2 and intracranial pressure during acute elevations of intraabdominal pressure with CO2 pneumoperitoneum: Large animal observations. Journal of the American College of Surgeons. 187 (1), 32-38 (1998).
- Wilson, M. H. Monro-Kellie 2.0: The dynamic vascular and venous pathophysiological components of intracranial pressure. Journal of Cerebral Blood Flow and Metabolism: Official Journal of the International Society of Cerebral Blood Flow and Metabolism. 36 (8), 1338-1350 (2016).
- Depauw, P., et al. The significance of intra-abdominal pressure in neurosurgery and neurological diseases: A narrative review and a conceptual proposal. Acta Neurochirurgica(Wien). 161 (5), 855-864 (2019).
- De Laet, I., Citerio, G., Malbrain, M. L. The influence of intra-abdominal hypertension on the central nervous system: Current insights and clinical recommendations, is it all in the head. Acta Clinica Belgica. 62, 89-97 (2007).
- Deeren, D. H., Dits, H., Malbrain, M. L. N. GCorrelation between intra-abdominal and intracranial pressure in nontraumatic brain injury. Intensive Care Medicine. 31 (11), 1577-1581 (2005).
- Cheatham, M. L. Abdominal compartment syndrome: pathophysiology and definitions. Scandinavian Journal of Trauma, Resuscitation and Emergency Medicine. 17, 10 (2009).
- Ben-Haim, M., Mandeli, J., Friedman, R. L., Rosenthal, R. J. Mechanisms of systemic hypertension during acute elevation of intraabdominal pressure. The Journal of Surgical Research. 91 (2), 101-105 (2000).
- Marinis, A., et al. Ischemia as a possible effect of increased intra-abdominal pressure on central nervous system cytokines, lactate and perfusion pressures. Critical Care. 14 (2), 31 (2010).
- Scalea, T. M., et al. Increased intra-abdominal, intrathoracic, and intracranial pressure after severe brain injury: Multiple compartment syndrome. Journal of Trauma. 62 (3), 647-656 (2007).
- Schachtrupp, A., et al. Evaluation of two novel methods for the direct and continuous measurement of the intra-abdominal pressure in a porcine model. Intensive Care Medicine. 29 (9), 1605-1608 (2003).
- Malbrain, M. L. Different techniques to measure intra-abdominal pressure (IAP): Time for a critical re-appraisal. Intensive Care Medicine. 30 (3), 357-371 (2004).
- Polistena, A., et al. Local radiotherapy of exposed murine small bowel: apoptosis and inflammation. BioMed Central Surgery. 8, 1 (2008).
- van Waes, O. J., et al. A single-lumen central venous catheter for continuous and direct intra-abdominal pressure measurement. European Journal of Trauma and Emergency Surgery : Official Publication of the European Trauma Society. 35 (6), 532-537 (2009).
- Kron, I. L., Harman, P. K., Nolan, S. P. The measurement of intra-abdominal pressure as a criterion for abdominal re-exploration. Annals of Surgery. 199 (1), 28-30 (1984).
- Iberti, T. J., Lieber, C. E., Benjamin, E. Determination of intra-abdominal pressure using a transurethral bladder catheter: Clinical validation of the technique. Anesthesiology. 70 (1), 47-50 (1989).
- Fusco, M. A., Martin, R. S., Chang, M. C. Estimation of intra-abdominal pressure by bladder pressure measurement: Validity and methodology. Journal of Trauma. 50 (2), 297-302 (2001).
- Al-Abassi, A. A., Al Saadi, A. S., Ahmed, F. Is intra-bladder pressure measurement a reliable indicator for raised intra-abdominal pressure? A prospective comparative study. BMC Anesthesiology. 18 (1), 69 (2018).
- De Waele, J. J., De Laet, I., Malbrain, M. L. Rational intraabdominal pressure monitoring: how to do it. Acta Clinica Belgica. 62, 16-25 (2007).
- Japiassú, A. M., et al. Measurement of intra-abdominal pressure in the intensive care unit: the opinion of the critical care physicians. Revista Brasileira de Terapia Intensiva. 19 (2), 186-191 (2007).
- Ravishankar, N., Hunter, J. Measurement of intra-abdominal pressure in intensive care units in the United Kingdom: A national postal questionnaire study. British journal of anaesthesia. 94 (6), 763-766 (2005).
- Schachtrupp, A., et al. Evaluation of two novel methods for the direct and continuous measurement of the intra-abdominal pressure in a porcine model. Intensive Care Medicine. 29 (9), 1605-1608 (2003).
- Risin, E., et al. New technique of direct intra-abdominal pressure measurement. Asian Journal of Surgery. 29 (4), 247-250 (2006).
- Risin, E., Kessel, B., Ashkenazi, I., Lieberman, N., Alfici, R. A new technique of direct intra-abdominal pressure measurement: a preliminary study. American Journal of Surgery. 191 (2), 235-237 (2006).
- Wauters, J., et al. A novel method (CiMON) for continuous intra-abdominal pressure monitoring: Pilot test in a pig model. Critical Care Research and Practice. 2012, 181563 (2012).
- Staelens, A. S., et al. Intra-abdominal pressure measurements in term pregnancy and postpartum: an observational study. PLoS One. 9 (8), 104782 (2014).
- Rosenbluth, E. M., Johnson, P. J., Hitchcock, R. W., Nygaard, I. E. Development and testing of a vaginal pressure sensor to measure intra-abdominal pressure in women. Neurourology and Urodynamics. 29 (4), 532-535 (2010).
- Van Stappen, J., et al. Validation of a novel method for measuring intra-abdominal pressure and gastric residual volume in critically ill patients. Anaesthesiology Intensive Therapy. 46 (4), 245-254 (2014).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved