Method Article
神经危重症患者的腹内压测量
摘要
该方案详细介绍了在神经危重患者中使用一套具有方便、连续监测、数字可视化以及长期 IAP 记录和数据存储等优点的腹内压监测系统来检测腹内高压,用于相关性分析以指导治疗和预测预后。
摘要
腹内压 (IAP) 越来越被认为是重症监护病房 (ICU) 中不可或缺的重要生理参数。近年来,随着许多技术的发展,IAP 已经以多种方式被测量。正常情况下的腹内压水平通常等于或小于 12 mmHg。因此,腹压症 (IAH) 定义为在 4-6 小时内连续两次 IAP 测量值高于 12 mmHg。当 IAH 进一步恶化且 IAP 高于 20 mmHg 并伴有器官功能障碍和/或衰竭时,这种临床表现可诊断为腹腔间隔室综合征 (ACS)。IAH 和 ACS 与胃肠道缺血、急性肾衰竭和肺损伤有关,导致严重的并发症和死亡。IAP 和 IAH 升高可能通过增加胸内压 (ITP) 来影响脑静脉回流和脑脊液流出,最终导致颅内压 (ICP) 升高。因此,监测危重患者的 IAP 至关重要。尽管 IAP 的间接测量现在是一种广泛使用的技术,但以前研究中膀胱内压 (IBP) 测量的可重复性和准确性需要进一步提高。为了解决这些限制,我们最近使用了一套 IAP 监测系统,该系统具有便利性、持续监测、数字可视化以及危重患者长期 IAP 记录和数据存储等优点。该 IAP 监测系统可以检测腹内高压,并可能实时分析临床状态。记录的 IAP 数据和其他生理指标(如颅内压)可进一步用于相关性分析,以指导治疗和预测患者的可能预后。
引言
腹腔内的压力称为腹内压 (IAP)。因此,腹痛症 (IAH) 定义为在 4-6 小时内连续两次 IAP 测量值高于 12 mmHg1。当 IAH 进一步恶化,IAP 高于 20 mmHg 且器官功能障碍或衰竭时,临床表现可诊断为腹腔间隔室综合征 (ACS)。IAH 和 ACS 与胃肠道缺血、急性肾功能衰竭和肺损伤有关,导致严重的发病率和死亡率 1,2,3,4。IAP 升高也会导致膈肌升高,从而增加胸腔内压以降低肺顺应性并增加中心静脉压 5,6。颈静脉系统脑静脉回流和脑脊液流出可能受到胸内压过高的干扰 7,8,导致颅内充血和颅内压增高,进而导致脑功能障碍,影响预后 9,10,11,12,13,14.另一种理论方法是,IAP 增加会导致来自骶静脉丛和椎静脉的血液回流到椎管,从而导致椎管内静脉充血,最终静脉血流入大脑,导致颅内压升高8。目前,IAP 通过直接和间接方法 15,16,17,18 进行衡量。使用留置膀胱导管间歇性记录膀胱内压是最常见和广泛接受的方法 19,20,21,22。这种方便快捷的方法仍然依赖于定期的压力测量,通常劳动密集且耗时23。
为了解决这些困难,我们最近采用了一套IAP监控系统,这些系统具有方便、持续监测、IAP测量的数字可视化以及神经危重患者长期IAP数据记录和存储等优点。该系统专为膀胱压力测量而开发,其内置的压力传感器测量导尿管中的液体压力以获得腹内压。该 IAP 监测系统可用于确认腹内高压,分析当前临床状态,并预测神经外科 ICU 患者可能的预后。与以往的腹内压测量相比,这种腹内压监测系统具有一定的优点:系统便携、使用方便;可以每分钟实时收集和存储 IAP 数据;可以测量、记录和可视化多个参数(即 IAP、尿量和尿流率);并且监测是长期的、连续的,并且比以前的方法更不易受到尿路感染。
因此,本文的目的是提出一种使用数字化监测系统记录严重创伤性脑损伤 (TBI) 或颅内出血 (ICH) 患者 IAP 的详细方法。
研究方案
该方案已获得上海交通大学医学院附属仁济医院机构审查委员会的批准。
1. 患者纳入和排除标准
- 包括年龄在 8 岁、18-85 岁之间被诊断患有 TBI 或 ICH 的 8 岁、18-85 岁的格拉斯哥昏迷量表 (GCS≤) 患者。创伤性脑损伤或脑出血的诊断由临床医生根据临床表现和影像学特征进行。
- 排除不能耐受导管插入术的患者。此外,排除患有尿路感染、胃肠道系统疾病、凝血病和免疫代谢疾病的患者。
注意:在本研究中,入组受试者均为成人,没有性别偏倚。如果患者在导管插入过程中感到疼痛,应将 2 mL 1% 盐酸利多卡因注射到患者的下尿路以缓解不适。 - 将患者仰卧,露出生殖器,并使用碘伏对患者的会阴和尿道口进行彻底消毒 3 次。
- 润滑导管袋中的 Foley 导管 (16 Fr),并将整个导管插入患者的尿道。将 20 mL 无菌生理盐水注入 Foley 导管的球囊中。然后慢慢拉出 Foley 导管,直到尿液从导管中流出。
注意:如果患者入院时需要手术,请在手术室进行导管插入术。如果没有,请在神经重症监护病房进行导管插入术。
2. 准备和联系
注意:IAP 监测系统由三个部分组成:一次性压力传感器、尿动力学监测器以及腹内压和尿量数据管理软件(参见 材料表)。
- 用传感器将导尿管连接到收集袋,并将三通接头的中线固定在与患者腋窝中线平面相同的水平(图 1)。
- 检查整个管子是否通畅,以确保可以充满尿液。
- 将尿液收集袋上的传感器安装到 IAP 监控设备上 图 2)。
注意: IAP 监控设备具有用于传感器的唯一卡槽,传感器可以插入槽中工作。 - 将尿液收集袋挂在 IAP 监控设备下方。
注意: 当尿液收集袋达到 2000 mL 时,IAP 监测设备将发出警报。清空尿液收集袋以继续监测。 - 按下 Power 按钮以打开 IAP 监控设备。
- 进入定时模式,根据需要设置模式参数,进入标准显示界面,确定关闭的阀门。
注意:定时模式设置一定的时间间隔以打开阀门以释放导管中的尿液。在这个实验中,打开阀门的时间设置为每 0.5 小时一次,持续时间设置为 3 分钟,因为通过这种方式,可以在不影响患者排尿的情况下测量 IAP。阀门位于传感器中,通常在模式设置中关闭。 - 旋转三通接头,将 OFF 端指向患者的尿路导管方向,然后拧下鲁尔接头密封帽。
注意:此步骤类似于侵入性动脉压归零。三通上有一个旋钮,用于旋转和关闭导管段并松开连接空气端的密封帽。设备上的传感器与空气接触以获得大气压力值。 - 长按返回键3 s进入传感器设置界面,按 OK 归零,显示“归零完成”后按 OK 。
- 拧回密封帽并旋转三通,使 OFF 指向 Ruhr 帽的方向。
- 标准显示界面中的 IBP 变为正向稳定后,显示的 IBP 是患者的 IAP 值(图 3)。
注意: 如果显示的值为负值或大于 30 mmHg,则表示它没有正确归零,需要再次重置。
3. 记录和存储 IAP 数据
注意: 腹内压和尿量数据管理软件用于记录和存储 IAP 数据。确保软件已正确安装在工作计算机上。
- 通过路由器上的无线网络将 IAP 监视器与计算机连接。
- 插上钥匙,打开笔记本电脑上的腹内压尿量数据管理软件,输入密码登录。
- 等待几秒钟,直到软件自动运行。
- 3.4.点击 病历 按钮并输入患者的信息,包括年龄、ID、床号、性别、诊断。
- 单击 Save 按钮并等待 10 秒以开始数据收集和存储。 图 4 显示了软件中显示的实时数据。
- 单击 Layout Settings 按钮,根据需要显示对多个患者的实时监控 (max=64)。调整窗口界面以查看多患者监护,并调整时间线以查看需求的详细信息,包括每日尿量、每日腹内压趋势变化,如图 5 所示。
- 单击 Trend Review 按钮可查看详细的参数更改,包括记录的参数值和持续时间的趋势图。
注意:由于压力传感器的有效期为一周,因此请确保将患者的尿液收集袋更换为普通收集袋。软件记录的数据可用于进一步分析。它可以与其他生理数据(例如相关性分析)相结合,同时监测颅内压,以确定腹内压对颅内压的影响。为了便于计算,选择了 0.5 h 平均 IAP 和 0.5 h 平均 ICP 进行相关性分析并使用统计软件绘制散点图。
结果
这种新型的连续 IAP 监测系统用于入院的 8 名神经外科 ICU 患者 (7 名男性)。 图 4 显示了从软件获得的实时数据。该图中的 IAP 表明患者处于腹内高压状态。医生可以调整窗口界面以查看多患者监护,并调整时间线以查看需求的详细信息,包括每日尿量、腹内压趋势的每日变化,如图 5 所示。其中 6 名患者 (75%) 患有颅内出血 (ICH),其中 2 名 (25%) 患有创伤性脑损伤 (TBI)(表 1)。5 例患者的平均 IAP 小于 12 mmHg。我们观察到两名患者的 IAP 在 12 至 20 mmHg 之间,一名患者的 IAP 超过 20 mmHg(图 6)。8 例患者中有 3 例还接受了 ICP 监测,ICP 和 IAP 之间的相关性显著(图 7)。每位患者的总监测时间为 7 天。医生根据各种 IAP 水平进行临床诊断和治疗。在监测期间,没有患者发生尿路感染 (UTI)。
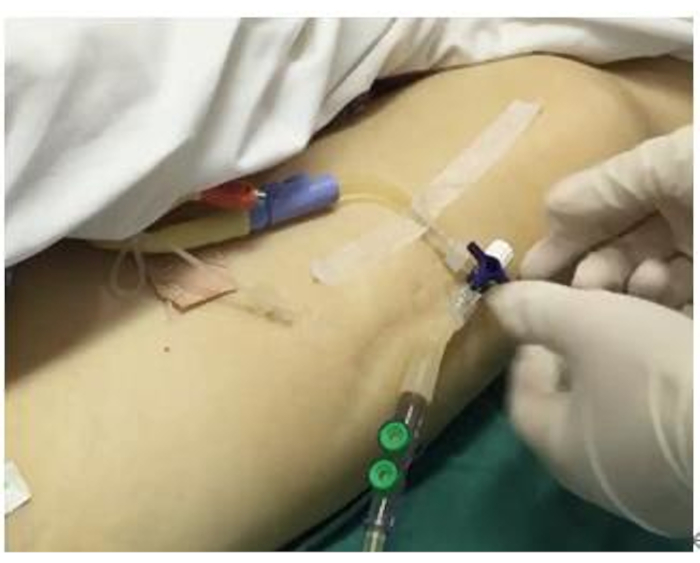
图 1:IAP 传感器连接。 在连接设置之前,患者需要插管。该图显示了传感器的连接和固定。 请单击此处查看此图的较大版本。
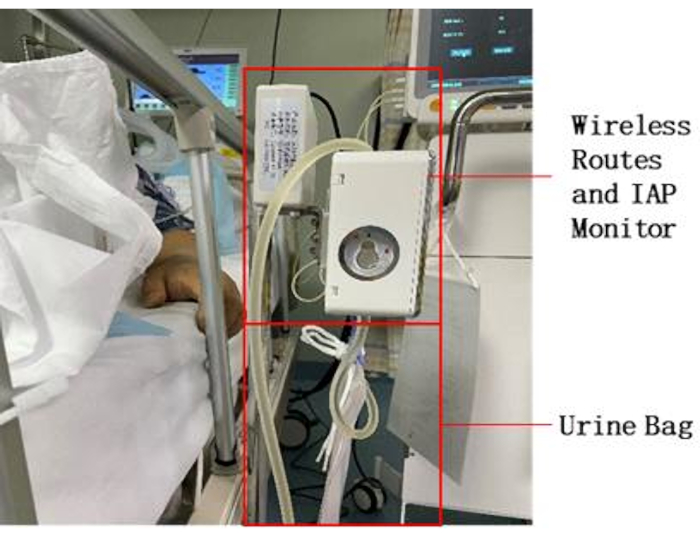
图 2:床边设备放置。 将阀门安装在设备上的尿液收集袋上,并将其放在床边。连接电源。 请单击此处查看此图的较大版本。

图 3:IAP 监控设备的屏幕。 屏幕中间显示当前的 IAP 波形、数字和压力等级。时间和尿量分别显示在屏幕的顶部和底部。右侧是各种功能键,右上方是电源。 请单击此处查看此图的较大版本。

图 4:监控设备的屏幕。 上部屏幕显示患者的信息,包括床号、医院号和当前时间。中间屏幕显示实时 IAP 为 14 mmHg,压力等级为 I 级。下位筛查显示患者当前尿量为 751 mL,平均每小时尿量为 114 mL,收集袋中尿量为 1499 mL,24 h 内总尿量为 5316 mL。 请单击此处查看此图的较大版本。

图 5:代表性数据的详细信息。 调整时间线后显示更多详细信息。时间轴位于 X 轴上,单独的参数位于 Y 轴上,如中间窗口所示。默认持续时间为 24 小时。蓝色代表每小时尿量或 IBP。每分钟腹内压、每小时尿量、累积尿量和 24 小时尿量也可以通过下窗查看。 请单击此处查看此图的较大版本。
| 特性 | 值,n (%) |
| 患者人数 | 8 |
| 性别,n (%) | |
| 雄 | 7(87.5) |
| 年龄、平均 ± SD (岁) | 52.4±18.2 |
| 诊断,n (%) | |
| 照射 | 2 (25.0) |
| 非物质文化遗产 | 6 (75.0) |
| GCS(入院),SD ±平均值 | 6.1±1.6 |
| GCS,均值 ± SD | 7.0±2.0 |
| GOS,均值 ± SD | 2.25±0.5 |
| 住院时间,平均 ± SD | 37.9±16.8 |
| 运转率,n (%) | 6 (75.0) |
| 合并症,n (%) | |
| 高血压 | 5 (62.5) |
| 别人 | 3 (37.5) |
| TBI,创伤性脑损伤;ICH,脑出血;GCS,格拉斯哥昏迷量表评分;GOS,格拉斯哥结果量表评分。 | |
表 1.患者的临床特征。
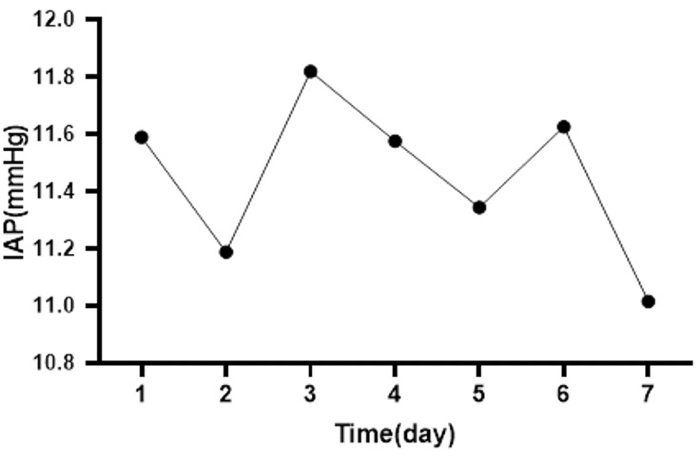
图 6:一周内所有患者的平均 IAP 变化。 这张图显示了 8 名患者的平均每日 IAP 变化,其中一名患者的平均 IAP 最高(第 3 天平均 IAP=20.75 mmHg),另一名患者的平均 IAP 最低(第 2 天平均 IAP=0.06 mmHg)。 请单击此处查看此图的较大版本。

图 7:IAP 和 ICP 的散点图。 8 例患者中有 3 例也监测了 ICP 值,ICP 和 IAP 之间的相关性显著 (r=0.47,p<0.01,α=0.05)。 请单击此处查看此图的较大版本。
讨论
这篇简短的文章的主要目的是介绍神经外科 (ICU) 中危重患者的连续监测和数据存储系统。该系统可以数字化和持续地监控 IAP,从而为数据存储、审查和分析提供更宽的时间窗口。IAP 的变化,尤其是 IAP 增量,总是表明腹腔内器官身体状态的变化,例如神经危重情况下的急性胃肠道损伤。此外,IAP 升高可能因此影响胸内压。受影响的中心静脉压对颅内状态有积极影响,例如颅内压11,12。腹部灌注压评估与脑灌注压密切相关,如果应用得当,提供了一种管理脑供血的便捷方法10,13。由于上述原因,腹内高压的检测有可能分析当前的临床状态,并有望预测神经外科 ICU 患者的预后。
在过去的三十年里,IAP 的担忧被重新发现、更好地表达并取得了许多临床意义 11,24,25。理想的 IAP 测量方法在 150 多年前就被尝试过,后来演变成直接和间接测量方法。前者是通过手术测量的,方法是在腹腔中放置 Veress 针或腹膜内导管并将其连接到压力传感器 26,27,28。后者测量腹部器官的压力,包括胃、膀胱、子宫和直肠 29,30,31。其中,膀胱内压 (IBP) 是研究人员最接受的 IAP 测量方法,因为它具有实用、可行且无创的特点 20,21,32。它可以通过将导管连接到三通管并将 25 mL 无菌生理盐水注入导管腔2 来获得。医生常规使用上述方法测量神经科 ICU 患者的腹内压。然而,由于无法持续监控和记录,因此将大量时间和精力浪费在及时性有限的数据上。IAP 监测系统解决了间歇性膀胱压力测量的问题。但是,所有部件都需要根据上述协议正确连接和归零。否则,测量错误的 IAP 将影响疾病状态的诊断和治疗。已在 8 名患有危重神经系统疾病的患者身上监测了 IAP 监测系统。虽然没有系统故障或错误的报告,但我们建议在出现问题时寻求系统维护工程师的帮助。此外,一些小缺陷需要进一步解决,例如尿液收集袋的最大容量为 2,000 mL 和压力传感器的一周有效期。
简而言之,手稿中介绍的测量系统展示了数据精确测量、长期监测、数据数字化、存储和可视化等优点。此外,正确应用自主作后,解决了 ICU 环境中的劳动负担。腹内压监测系统未来可能成为神经重症监护病房的常规程序,但需要进一步临床评估 IAP 与临床表现的关系。
披露声明
国家自然科学基金 (81971699).
致谢
我们要感谢神经重症监护病房的所有同事所做的工作。
材料
| Name | Company | Catalog Number | Comments |
| Disposable pressure sensors | Beijing wanshengrenhe keji limited company | 20162070092 | The disposable pressure sensor is used together with the urodynamic monitoring instrument to collect the bladder pressure during and after the treatment of patients with indwelling urethral catheterization. |
| Intra-abdominal pressure and urine volume data management software | Beijing wanshengrenhe keji limited company | NA | The data transmitted by urodynamic monitor are received through wireless network, recorded and stored in real time, and the data are exported for researchers to use for analysis. |
| Urodynamic monitor | Beijing wanshengrenhe keji limited company | 20162070079 | Urine power monitor is mainly used for patients with indwelling catheter urinary control, dynamic monitoring and urine drainage monitoring urine storage period inside bladder pressure, rectal, urine flow rate (reflecting the urine bladder pressure), urine, and according to the monitoring parameter control micturition, realization of resistance to the flow resistance to overflow the urine of personalized bionics urine drainage, assisted the doctor in clinical diagnosis. |
参考文献
- Pereira, B. M. Abdominal compartment syndrome and intra-abdominal hypertension. Current Opinion in Critical Care. 25 (6), 688-696 (2019).
- Sadeghi, M., et al. Abdominal Compartment Syndrome in Critically Ill Patient. Open Access Macedonian Journal of Medical Sciences. 7 (7), 1097-1102 (2019).
- Maluso, P., Olson, J., Sarani, B. Abdominal compartment hypertension and abdominal compartment syndrome. Critical Care cClinics. 32 (2), 213-222 (2016).
- Oda, J., et al. Resuscitation fluid volume and abdominal compartment syndrome in patients with major burns. Burns. 32 (2), 151-154 (2006).
- Regli, A., Pelosi, P., Malbrain, M. Ventilation in patients with intra-abdominal hypertension: What every critical care physician needs to know. Annals of Intensive Care. 9 (1), 52 (2019).
- Rosenthal, R. J., et al. Effects of hyperventilation and hypoventilation on PaCO2 and intracranial pressure during acute elevations of intraabdominal pressure with CO2 pneumoperitoneum: Large animal observations. Journal of the American College of Surgeons. 187 (1), 32-38 (1998).
- Wilson, M. H. Monro-Kellie 2.0: The dynamic vascular and venous pathophysiological components of intracranial pressure. Journal of Cerebral Blood Flow and Metabolism: Official Journal of the International Society of Cerebral Blood Flow and Metabolism. 36 (8), 1338-1350 (2016).
- Depauw, P., et al. The significance of intra-abdominal pressure in neurosurgery and neurological diseases: A narrative review and a conceptual proposal. Acta Neurochirurgica(Wien). 161 (5), 855-864 (2019).
- De Laet, I., Citerio, G., Malbrain, M. L. The influence of intra-abdominal hypertension on the central nervous system: Current insights and clinical recommendations, is it all in the head. Acta Clinica Belgica. 62, 89-97 (2007).
- Deeren, D. H., Dits, H., Malbrain, M. L. N. GCorrelation between intra-abdominal and intracranial pressure in nontraumatic brain injury. Intensive Care Medicine. 31 (11), 1577-1581 (2005).
- Cheatham, M. L. Abdominal compartment syndrome: pathophysiology and definitions. Scandinavian Journal of Trauma, Resuscitation and Emergency Medicine. 17, 10 (2009).
- Ben-Haim, M., Mandeli, J., Friedman, R. L., Rosenthal, R. J. Mechanisms of systemic hypertension during acute elevation of intraabdominal pressure. The Journal of Surgical Research. 91 (2), 101-105 (2000).
- Marinis, A., et al. Ischemia as a possible effect of increased intra-abdominal pressure on central nervous system cytokines, lactate and perfusion pressures. Critical Care. 14 (2), 31 (2010).
- Scalea, T. M., et al. Increased intra-abdominal, intrathoracic, and intracranial pressure after severe brain injury: Multiple compartment syndrome. Journal of Trauma. 62 (3), 647-656 (2007).
- Schachtrupp, A., et al. Evaluation of two novel methods for the direct and continuous measurement of the intra-abdominal pressure in a porcine model. Intensive Care Medicine. 29 (9), 1605-1608 (2003).
- Malbrain, M. L. Different techniques to measure intra-abdominal pressure (IAP): Time for a critical re-appraisal. Intensive Care Medicine. 30 (3), 357-371 (2004).
- Polistena, A., et al. Local radiotherapy of exposed murine small bowel: apoptosis and inflammation. BioMed Central Surgery. 8, 1 (2008).
- van Waes, O. J., et al. A single-lumen central venous catheter for continuous and direct intra-abdominal pressure measurement. European Journal of Trauma and Emergency Surgery : Official Publication of the European Trauma Society. 35 (6), 532-537 (2009).
- Kron, I. L., Harman, P. K., Nolan, S. P. The measurement of intra-abdominal pressure as a criterion for abdominal re-exploration. Annals of Surgery. 199 (1), 28-30 (1984).
- Iberti, T. J., Lieber, C. E., Benjamin, E. Determination of intra-abdominal pressure using a transurethral bladder catheter: Clinical validation of the technique. Anesthesiology. 70 (1), 47-50 (1989).
- Fusco, M. A., Martin, R. S., Chang, M. C. Estimation of intra-abdominal pressure by bladder pressure measurement: Validity and methodology. Journal of Trauma. 50 (2), 297-302 (2001).
- Al-Abassi, A. A., Al Saadi, A. S., Ahmed, F. Is intra-bladder pressure measurement a reliable indicator for raised intra-abdominal pressure? A prospective comparative study. BMC Anesthesiology. 18 (1), 69 (2018).
- De Waele, J. J., De Laet, I., Malbrain, M. L. Rational intraabdominal pressure monitoring: how to do it. Acta Clinica Belgica. 62, 16-25 (2007).
- Japiassú, A. M., et al. Measurement of intra-abdominal pressure in the intensive care unit: the opinion of the critical care physicians. Revista Brasileira de Terapia Intensiva. 19 (2), 186-191 (2007).
- Ravishankar, N., Hunter, J. Measurement of intra-abdominal pressure in intensive care units in the United Kingdom: A national postal questionnaire study. British journal of anaesthesia. 94 (6), 763-766 (2005).
- Schachtrupp, A., et al. Evaluation of two novel methods for the direct and continuous measurement of the intra-abdominal pressure in a porcine model. Intensive Care Medicine. 29 (9), 1605-1608 (2003).
- Risin, E., et al. New technique of direct intra-abdominal pressure measurement. Asian Journal of Surgery. 29 (4), 247-250 (2006).
- Risin, E., Kessel, B., Ashkenazi, I., Lieberman, N., Alfici, R. A new technique of direct intra-abdominal pressure measurement: a preliminary study. American Journal of Surgery. 191 (2), 235-237 (2006).
- Wauters, J., et al. A novel method (CiMON) for continuous intra-abdominal pressure monitoring: Pilot test in a pig model. Critical Care Research and Practice. 2012, 181563 (2012).
- Staelens, A. S., et al. Intra-abdominal pressure measurements in term pregnancy and postpartum: an observational study. PLoS One. 9 (8), 104782 (2014).
- Rosenbluth, E. M., Johnson, P. J., Hitchcock, R. W., Nygaard, I. E. Development and testing of a vaginal pressure sensor to measure intra-abdominal pressure in women. Neurourology and Urodynamics. 29 (4), 532-535 (2010).
- Van Stappen, J., et al. Validation of a novel method for measuring intra-abdominal pressure and gastric residual volume in critically ill patients. Anaesthesiology Intensive Therapy. 46 (4), 245-254 (2014).
转载和许可
请求许可使用此 JoVE 文章的文本或图形
请求许可探索更多文章
This article has been published
Video Coming Soon
版权所属 © 2025 MyJoVE 公司版权所有,本公司不涉及任何医疗业务和医疗服务。