Method Article
Onarılamaz Subskapularis Yırtıkları için İnsan Dermal Allogrefti ile Ön Kapsül Rekonstrüksiyonu
Bu Makalede
Özet
Bu makale, onarılamaz subskapularis yırtıkları için insan dermal allogrefti kullanan, yapısal destek sağlayan ve hassas greft fiksasyonu ve rehabilitasyonu yoluyla fonksiyonel sonuçları iyileştiren açık bir ön kapsüler rekonstrüksiyon tekniğini detaylandırmaktadır.
Özet
İnsan dermal allogrefti (HDA) kullanılarak yapılan ön kapsüler rekonstrüksiyon (ACR), onarılamaz subskapularis (SSc) yırtıklarının tedavisinde yenilikçi bir cerrahi tekniktir. Bu prosedür, ameliyat sonrası ağrı kontrolü için bir interscalene blok ile birlikte genel anestezi altında plaj sandalyesi konfigürasyonunda hastanın konumlandırılmasıyla başlar. Deltopektoral yaklaşım kullanılır, korakoid uçtan deltoid tüberoziteye kadar uzanan 8-10 cm'lik bir kesi ile yapılır. Deltopektoral aralığı belirledikten ve geri çektikten sonra, greft entegrasyonunu teşvik etmek için kemik yüzeyi süslenerek ön glenoid hazırlanır. Anterior glenoidin saat 2 ve 4 pozisyonlarına iki dikiş ankrajı yerleştirilir. 50 mm × 40 mm ve 3-4 mm kalınlığında olan HDA, hastanın gereksinimlerine göre çift katmanlı bir konfigürasyona katlanır veya tek bir katman olarak kullanılır. Greft, glenoid ankrajlara dikişlerle sabitlenir, kol nötr fleksiyon, 30° abdüksiyon ve optimum gerginlik için 30° dış rotasyonda konumlandırılır. Daha az tüberoziteye ek fiksasyon, ankrajlı çift sıralı sütür köprüsü tekniği kullanılarak elde edilir. Canlı ancak geri çekilmiş bir SSc tendonu olan vakalar için, greft üzerine büyütme yapılır. Abdüksiyon korsesinde postoperatif immobilizasyon 6 hafta boyunca sürdürülür ve ardından kademeli rehabilitasyon yapılır. Bu teknikle sağlanan hassas greft fiksasyonu, gerdirme ve yapısal destek, HDA'lı ACR'yi tendon transferlerine değerli bir alternatif haline getirir, doğal omuz biyomekaniğini korur ve ciddi ön kapsül yetmezliği için uygulanabilir bir artroplasti dışı çözüm sunar.
Giriş
Subskapularis (SSc), omuz stabilitesini korumaktan, iç rotasyonu kolaylaştırmaktan ve anterior instabiliteye karşı bir kısıtlama görevi görmekten sorumlu olan rotator manşetin kritik bir bileşenidir1. SSc'deki hasar veya onarılamaz yırtıklar, sıklıkla manşet yırtığıartropatisi 2 ile sonuçlanan önemli ağrı, disfonksiyon ve ilerleyici omuz instabilitesine yol açabilir. Tendon transferleri gibi cerrahi teknikler bu yırtıkları gidermek için yaygın olarak kullanılsa da, doğal sınırlamaları vardır. Pektoralis majör transferi, latissimus dorsi transferi ve teres majör transferli latissimus dorsi dahil olmak üzere tendon transferleri biyomekanik olarak anatomik değildir ve sıklıkla doğal omuz kinematiğini geri kazandırmaz, bu da yüksek başarısızlık oranlarına ve komplikasyonlara yol açar 3,4,5,6.
Allogreft ile anterior kapsüler rekonstrüksiyon (ACR), onarılamaz SSc yırtıklarının tedavisinde umut verici bir alternatif olarak ortaya çıkmıştır 5,7. Bu teknik, gelecekteki cerrahi seçeneklerden ödün vermeden ön kapsülü yeniden oluşturarak biyomekanik olarak anatomik bir çözüm sunar8. Omuz biyomekaniğini koruyarak stabil ve fonksiyonel bir eklem ortamı sağlar8. ACR'nin başarısı, diğer rotator manşet patolojilerinde omuz stabilitesinin geri kazanılmasında daha iyi sonuçlar gösteren üstün kapsül rekonstrüksiyonu ilkelerinden esinlenmiştir9.
Öte yandan, çok sayıda çalışma, insan dermal allogreftlerinin rotator manşet onarımında büyütme olarak etkinliğini vurgulamıştır ve klinik faydaları da üstün kapsüler rekonstrüksiyondaiyi belgelenmiştir 9,10,11.
Bu teknik not, onarılamaz SSc yırtıklarını ele almak için insan dermal allogreftlerini kullanan ACR tekniğine kapsamlı bir genel bakış sağlar. Bu özel tekniğe odaklanarak, cerrahlara başarılı ACR için temel adımlar ve düşünceler konusunda rehberlik etmeyi, prosedürel nüansları ve iyileştirilmiş klinik sonuçlar potansiyelini vurgulamayı amaçlıyoruz. Bu yaklaşım, ciddi SSc hasarı olan hastalar için fonksiyonel iyileşmeyi ve ağrının giderilmesini optimize etmeyi amaçlar ve sınırlı tedavi seçenekleri olanlar için uygun bir çözüm sunar.
Protokol
Protokol, kurumumuzun insan araştırmaları etik komitesinin yönergelerini takip eder.
1. Hasta konumlandırma ve hazırlama
- Omuz eklemine en iyi erişimi sağlamak için hastayı genel anestezi altında bir plaj sandalyesi konfigürasyonunda (Malzeme Tablosu) konumlandırın.
- Postoperatif ağrı yönetimi için bir interscalene bloğu uygulayın.
NOT: Anestezi uzmanı tarafından ön ve orta skalen kasları seviyesinde brakiyal pleksusun yakınına lokal anestezik enjekte eden bir interskalen blok gerçekleştirilir. Prosedür, omuz ve üst kol ameliyatları için hedeflenen sinir blokajları sağlayarak doğru yerleştirmeyi sağlamak için ultrason tarafından yönlendirilir. - Ön omuz bölgesini ortaya çıkarmak için standart bir steril örtü tekniği kullanarak cerrahi bölgeyi hazırlayın.
2. Cerrahi teknik
- Yaklaşım ve maruz kalma
- 8-10 cm'lik deltopektoral insizyon, korakoid uçtan başlayarak distal olarak deltoid tüberoziteye doğru uzanır (Şekil 1).
- Deltopektoral aralığı tanımlayın ve hasardan korumak için sefalik veni medial veya lateral olarak geri çekin.
- Ön eklem kapsülünü ortaya çıkarmak için elektrocerrahi kalemleri kullanarak klavikopektoral fasyayı kesin (Şekil 2).
- Açık bir cerrahi alan sağlamak ve çevredeki yapılara travmayı en aza indirmek için ekartörler kullanın (Şekil 3).
- Subskapularis değerlendirmesi ve hazırlanması
- Allogreft entegrasyonunu arttırmak için humerus üzerinde kanayan bir kemik yüzeyi oluşturmak için bir küret kullanın, daha az tüberozite (Şekil 4).
- Yapışıklıkları serbest bırakmak için SSc tendonunu keskin ve künt diseksiyon ile mobilize edin.
- Tendon kalitesini ve retraksiyonunu değerlendirerek gerilimsiz bir onarımın fizibilitesini görsel olarak değerlendirin.
- Tendon ciddi şekilde geri çekilmişse veya kalitesi düşükse ön kapsül rekonstrüksiyonu5 ile devam edin.
- Glenoid hazırlama
- Glenoidin görünürlüğünü artırmak için bir Fukuda ekartörü (Malzeme Tablosu) yerleştirin (Şekil 5).
- Kanayan bir kemik yüzeyi oluşturmak için periosteal asansör, törpü ve küret kullanarak ön glenoid yüzeyi saat 2 ve 4 pozisyonlarında dekore edin.
- Stabil greft fiksasyonu için hazırlanan glenoid bölgesine iki sütür ankrajı (Malzeme Tablosu) yerleştirin (Şekil 6).
- Greft hazırlama
- Yaklaşık 50 mm × 40 mm ve 3-4 mm kalınlığında bir insan dermal allogrefti (Malzeme Tablosu) seçin.
- Ek kalınlık gerekiyorsa, çift katmanlı bir yapı oluşturmak için grefti ikiye katlayın. Katlama isteğe bağlıdır ve cerrahın takdirine bağlıdır.
- Fiksasyon sırasında stabilite ve kullanım kolaylığı için greftin kenarlarını 1-0 ipek dikişlerle güçlendirin (Şekil 7).
- Greft fiksasyonu
- Grefti sabitlemek için humerus daha az tüberoziteye iki ek sütür ankrajı (Malzeme Tablosu) yerleştirin (Şekil 8).
- Glenoid ankrajlardan alınan dikişleri greftin içinden geçirin ve sıkı bir düğümleme ile ön glenoide sabitleyin (Şekil 9 ve Şekil 10).
NOT: Gösterilen bu durumda, greft kalınlığını artırmak için katlanmaz. Bununla birlikte, cerrahın tercihine bağlı olarak, daha kalın bir yapı oluşturmak için greft katlanabilir. - Yeniden yapılandırılmış kapsülün uygun şekilde gerilmesini sağlamak için kolu 30° abdüksiyon ve 30° dış rotasyon ile nötr fleksiyona yerleştirin.
- Greftten geçmek için humerus daha az tüberozite ankrajlarından (Malzeme Tablosu) dikişler kullanın (Şekil 11). Çift sıralı sütür köprüsü tekniği kullanarak grefti humerus tarafına sabitleyin (Şekil 12).
- Tamamlama ve büyütme
- SSc tendon kütüğü geri çekilmişse ancak canlıysa, rekonstrüksiyonu artırmak için greftin üzerine dikin.
- Doğal yumuşak doku zarfını eski haline getirmek için bitişik doku sütürleri kullanarak rotator aralığını (Şekil 13) ve alt kapsülü (Şekil 14) kapatın.
3. Ameliyat sonrası rehabilitasyon
NOT: Birinci kuşak sefalosporinler postoperatif 1. güne kadar antibiyotik olarak uygulandı. Ağrı yönetimi için, PRN bazında opioidlerin yanında NSAID'ler sağlandı. Postoperatif ağrı görsel analog skala (VAS) skoru 7'yi geçtiğinde opioidler uygulandı.
- İmmobilizasyon aşaması
- Rekonstrüksiyonu korumak ve ilk iyileşmeyi kolaylaştırmak için omzu 6 hafta boyunca bir abdüksiyon desteği içinde hareketsiz hale getirin.
- Greft fiksasyonundan ödün vermeden sertliği önlemek ve eklem hareketliliğini korumak için bu süre zarfında ileri fleksiyon egzersizlerinin pasif hareket açıklığını başlatın.
- Erken rehabilitasyon aşaması
- 6. haftada, pasif ve aktif yardımlı hareket açıklığı egzersizlerini vurgulayan kademeli bir rehabilitasyon programına başlayın.
- Greft üzerinde aşırı baskıyı önlemek için dış rotasyonu başlangıçta 30° ile sınırlayın.
- Güçlendirme aşaması
- Kas gücünü kademeli olarak yeniden inşa etmek için üç ayda izometrik güçlendirme egzersizleri yapın.
- Altı aya kadar tam aktif hareket açıklığına ve ileri güçlendirme egzersizlerine ilerleyin.
- Aktiviteye geri dön
- Yeterli güç ve stabilite elde ettikten sonra hastaları yavaş yavaş günlük aktivitelere ve atletik uğraşlara geçirin.
Sonuçlar
Bu retrospektif çalışma5 , Ağustos 2020 ile Ocak 2022 tarihleri arasında onarılamaz SSc yırtıkları nedeniyle insan dermal allogrefti ile açık ACR uygulanan hastalarda kurumsal inceleme kurulu onayı ile gerçekleştirildi.
Toplam 18 hastaya (ortalama yaş: 63.7 yıl) onarılamaz subskapularis (SSc) yırtıkları için insan dermal allogreftleri kullanılarak açık ön kapsüler rekonstrüksiyon (ACR) uygulandı ve ortalama takip süresi 17 aydı. Dahil edilme kriterleri arasında Yoo-Rhee tip 4 veya 5 yırtıkları, Goutallier evre ≥ 2 yağ infiltrasyonu ve Patte evre 3 tendon retraksiyonu vardı. Postoperatif rehabilitasyon 6 hafta boyunca immobilizasyon, 3 aydan itibaren pasif eklem hareket açıklığı egzersizleri ve 6 ayda tam aktiviteye dönüşü içeriyordu. İnsan dermal allogreftleri 17 hasta için çift katmanlı bir yapı halinde katlanırken, bir hasta için tek katmanlı bir yapı kullanıldı. Görsel analog skala (VAS) skoru 6.6'±dan 1.6'ya düşerek 1.6'ya düşmüş ± 1.5 (P < .001) ve California-Los Angeles Üniversitesi (UCLA) omuz skoru 12.4'ten 4.3'± 29.0'± 4.5'e yükselmiş (P < .001) ile klinik sonuçlarda önemli iyileşmeler gözlenmiştir. Hareket açıklığı da önemli ölçüde iyileşti, öne fleksiyon, abdüksiyon ve yandaki iç rotasyon sırasıyla 28.6 °, 32.5 ° ve 11.8 ° arttı (P < .001). Bununla birlikte, yandaki dış rotasyon azaldı (P = .020). Başarılı greft iyileşmesi 16 hastada (%88.9) meydana geldi ve her ikisi de çift katmanlı ön kapsül rekonstrüksiyonu yapılan hastalarda iki yırtılma bildirildi. 18 hastanın 16'sında greft iyileşmesi olmasına rağmen
glenoid ve humerus tarafı, ancak çift katmanlı greft kullanıldığında katmanlar arasında iyileşme yanıtı yoktu.
Radyolojik sonuçlar korakohumeral mesafede iyileşme gösterdi (3.0 mm ila 6.0 mm; P < .001) ve akromiohumeral aralıkta artar (8.1 mm ila 8.8 mm; P = .070). Sertlik, enfeksiyon veya nörovasküler yaralanmalar gibi herhangi bir komplikasyon gözlenmedi. Ancak ameliyat sonrası 18 hastanın 16'sında pozitif göbek basın bulgusu devam etti (p=.480). Bu bulgular, insan dermal allogreftleri ile açık ACR'nin, düşük komplikasyon oranını korurken onarılamaz SSc yırtıkları için klinik ve radyolojik sonuçları önemli ölçüde iyileştirebileceğini göstermektedir. Çalışmanın cerrahi detayları Tablo 1'de özetlenmiştir.

Şekil 1: Deltopektoral insizyon. 8-10 cm'lik deltopektoral insizyon korakoid uçtan başlayarak distal olarak deltoid tüberoziteye doğru uzanır. Bu kesi ile ön omuz yapılarına erişim sağlanır. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.

Şekil 2: Klavikopektoral fasya maruziyeti. Klavikopektoral fasya, ön eklem kapsülünü ortaya çıkarmak için kesilir. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.

Şekil 3: Ekartör yerleşimi. Ekartörler, açık bir cerrahi alanı korumak, çevredeki yumuşak dokulara travmayı en aza indirmek ve ön kapsül rekonstrüksiyonu sırasında görünürlüğü artırmak için kullanılır. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.

Şekil 4: Humeral daha az tüberozite hazırlığı. Humerus daha az tüberoziteyi süslemek için bir küret kullanılır ve insan dermal allogreftinin entegrasyonunu arttırmak için kanayan bir kemik yüzeyi oluşturulur. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
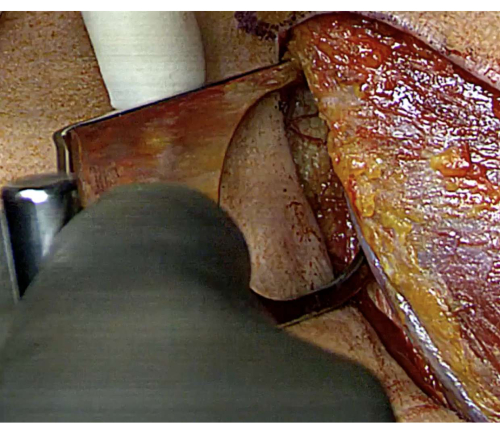
Resim 5: Fukuda ekartörü ile glenoid maruziyeti. Anterior glenoidin görselleştirilmesini iyileştirmek için bir Fukuda ekartörü yerleştirilir ve greft fiksasyonu için doğru hazırlığa yardımcı olur. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
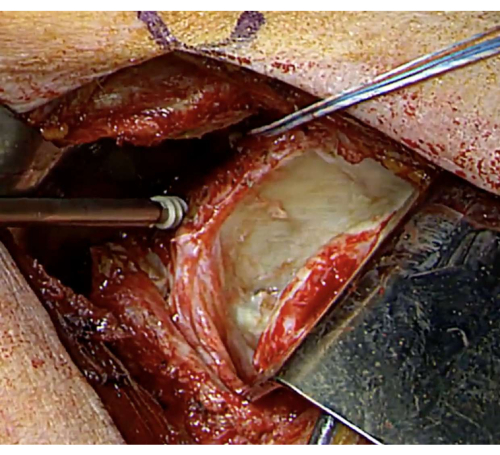
Şekil 6: Anterior glenoid ankraj fiksasyonu. Anterior glenoid yüzey, bir periosteal elevatör kullanılarak saat 2 ve 4 pozisyonlarında dekore edilir ve stabil greft fiksasyonu için hazırlanan glenoid bölgesine iki sütür ankrajı yerleştirilir Bu şeklin daha büyük bir versiyonunu görüntülemek için lütfen buraya tıklayın.
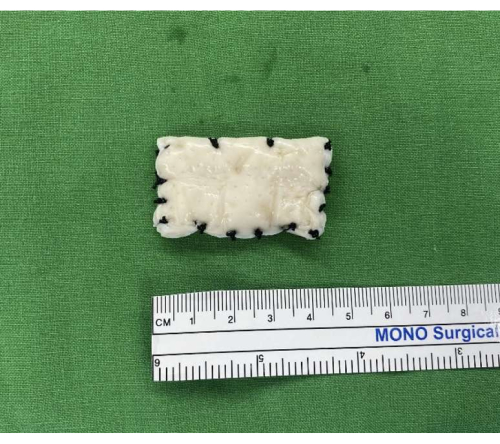
Şekil 7: İnsan dermal allogreft hazırlığı. 50 × 40 mm ve 3-4 mm kalınlığında bir insan dermal allogrefti hazırlanır. Sabitleme sırasında stabilite ve kullanım kolaylığı için kenarlar ipek dikişlerle güçlendirilmiştir. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.

Şekil 8: Humerus daha az tüberozite üzerine sütür ankraj yerleşimi. Humerus tarafına greft fiksasyonu için güvenli bir taban sağlayan humerus küçük tüberozitesine iki sütür ankrajı yerleştirilir. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.

Şekil 9: Greftten geçen sütür. Glenoid ankrajlardan alınan dikişler, insan dermal allogreftinden geçirilir ve sıkı bir düğümleme ile ön glenoid yüzeye sabitlenir. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.

Şekil 10: Glenoid üzerine greft fiksasyonu. İnsan dermal allogrefti, stabilite ve optimal gerginlik sağlamak için hassas konumlandırma ile ön glenoide sıkıca sabitlenir. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.

Şekil 11: Humerus fiksasyonu için dikiş geçişi. Humerus ankrajlarından alınan dikişler, güvenli fiksasyon için greftten geçirilir ve son çift sıralı sütür köprüsü tekniğine hazırlanır. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.

Şekil 12: Çift sıralı sütür köprüsü tekniği. Greft, çift sıralı sütür köprüsü tekniği kullanılarak humerus daha az tüberoziteye ankrajlanır ve humerus tarafında sağlam bir fiksasyon sağlanır. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
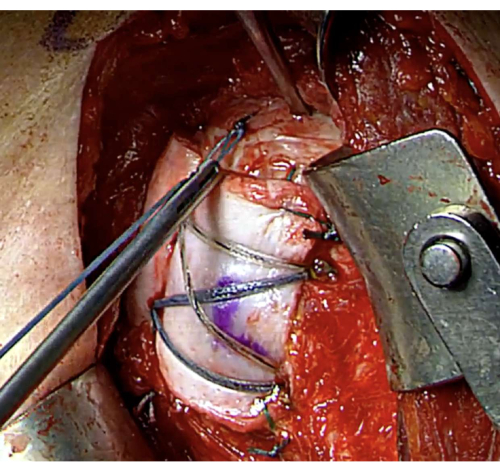
Şekil 13: Döndürücü aralığı kapanışı. Rotator aralığı, doğal yumuşak doku zarfını eski haline getirmek ve eklem stabilitesini artırmak için bitişik doku sütürleri kullanılarak kapatılır. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.

Şekil 14: İnferior kapsül kapanması. İnferior kapsül bitişik dokulara dikilir, rekonstrüksiyon tamamlanır ve omuzun anatomik yapısı güçlendirilir Bu şeklin daha büyük bir versiyonunu görmek için lütfen buraya tıklayın.
Tablo 1: Çalışmanın cerrahi detayları. Bu Tabloyu indirmek için lütfen buraya tıklayın.
Tartışmalar
ACR'nin insan dermal allogrefti ile başarısı, titiz cerrahi tekniğe ve temel prosedür adımlarına uyulmasına bağlıdır. Anterior glenoidin doğru hazırlanması ve humerusun daha az tüberozitesinin sağlanması, optimal fiksasyonu sağlamak ve greft entegrasyonunu kolaylaştırmak için çok önemlidir. Yeniden yapılandırılan kapsülün uygun şekilde gerilmesi de aynı derecede kritiktir ve prosedür sırasında kolun 30 ° abdüksiyon ve 30 ° dış rotasyon ile nötr fleksiyonda konumlandırılmasıyla gerçekleştirilir. Postoperatif rehabilitasyon, greft iyileşmesi ve uzun vadeli fonksiyonel sonuçların sağlanmasında çok önemli bir rol oynar. Greft katılımını desteklemek ve komplikasyon riskini en aza indirmek için aşırı agresif bir yaklaşım yerine kademeli ve aşamalı bir rehabilitasyon protokolü önerilmektedir. Bu ilkelere bağlı kalmak, insan dermal allogrefti 5,12 ile ACR'nin klinik başarısını en üst düzeye çıkarmak için esastır.
Yöntem bazı sınırlamalar gösterdi. İlk olarak, çift katmanlı yapılarda katmanlar arasında iyileşme olmaması, greft tasarımında veya cerrahi teknikte daha fazla iyileştirmeye ihtiyaç olduğunu göstermektedir. Ek olarak, ağrı ve fonksiyondaki iyileşmelere rağmen, hastaların% 88.9'unda kalıcı pozitif bir Belly Press İşareti, SSc fonksiyonunun tam restorasyonunu gösterir.
Pektoralis majör veya latissimus dorsi tendon transferleri gibi alternatif tekniklerle karşılaştırıldığında, insan dermal allogrefti ile ACR önemli biyomekanik avantajlar sunar. Tendon transferleri, anatomik olmayan yapıları ve daha az tahmin edilebilir sonuçları da dahil olmak üzere doğal sınırlamalara sahiptir13. Bu prosedürler, kas-kütanöz veya aksiller sinirlerde yaralanmalar gibi kayda değer yırtılma oranları ve komplikasyonlarla ilişkilidir14,15. Sıklıkla fizyolojik olmayan kas aktivasyonu ile sonuçlanan tendon transferlerinin aksine, ACR omuz biyomekaniğinin daha doğal bir restorasyonunu sağlar16. Ayrıca, bu yöntem, gerekirse ters total omuz artroplastisi gibi gelecekteki kurtarma prosedürleri için seçeneği korur.
Bu çalışmadan elde edilen bulgular, özellikle artroplasti veya tendon transferleri için aday olmayan hastalarda, onarılamaz SSc yırtıkları için umut verici bir tedavi olarak insan dermal allogrefti ile ACR'nin potansiyelini vurgulamaktadır. Tekniğin ağrıyı azaltma, hareket aralığını iyileştirme ve omuz stabilitesini geri kazanma yeteneği, onu zorlu rotator manşet patolojilerini yönetmek için değerli bir seçenek haline getirir. Gelecekteki araştırmalar, bu yöntemin uzun vadeli sonuçlarını ve daha genç, daha aktif hasta popülasyonlarında uygulanmasını keşfedebilir. Ek olarak, greft materyalleri ve cerrahi tekniklerdeki gelişmeler, diğer omuz instabilite durumlarına uygulanabilirliğini genişletebilir ve klinik faydasını daha da artırabilir.
Açıklamalar
Yazarların ifşa edecek hiçbir şeyi yok.
Teşekkürler
Yazarların herhangi bir onayı yoktur.
Malzemeler
| Name | Company | Catalog Number | Comments |
| Lift-Assist Beach Chair Positioner | Arthrex, Naples, FL, USA | AR-1627 | Surgical bed |
| Universal Head Positioner | Arthrex, Naples, FL, USA | AR-1627-05 | Head holder |
| SPIDER2 | Smith & Nephew, Watford, UK | 72203299 | Pneumatic arm holder |
| HEALICOIL | Smith & Nephew, Watford, UK | 72203707 | Anchors for glenoid |
| Hi-Fi Tape | CONMED, Utica, NY, USA | YRC03 | Anchors for humerus, medial row |
| CrossFT | CONMED, Utica, NY, USA | CFK-55DT | Anchors for humerus, |
| Knotless DT | CONMED, Utica, NY, USA | CFK-55DT | lateral row |
| Electrosurgical Pencils | CONMED, Utica, NY, USA | 131307A | Electrocauterization |
| BellaCell HD | Hans, Daejeon, Korea | Not applicable | Human dermal allografts |
| Modified Fukuda-type Retractor | Innomed, Savannah, GA, USA | 1930 | Retractor for optimizing the surgical view of the glenoid |
Referanslar
- Meshram, P., Rhee, S. M., Park, J. H., Oh, J. H. Comparison of functional and radiological outcomes of tears involving the subscapularis: Isolated subscapularis versus combined anterosuperior rotator cuff tears. Orthop J Sports Med. 8 (2), 2325967119899355(2020).
- Su, W. -R., Budoff, J. E., Luo, Z. -P. The effect of anterosuperior rotator cuff tears on glenohumeral translation. Arthroscopy. 25 (3), 282-289 (2009).
- Elhassan, B. T., Wagner, E. R., Kany, J. Latissimus dorsi transfer for irreparable subscapularis tear. J Shoulder Elbow Surg. 29 (10), 2128-2134 (2020).
- Luo, Z., et al. Outcome comparison of latissimus dorsi transfer and pectoralis major transfer for irreparable subscapularis tendon tear: A systematic review. Am J Sports Med. 50 (7), 2032-2041 (2022).
- Rhee, Y. G., Kyeong, T. H., Rhee, S. M., Kantanavar, R. Anterior capsular reconstruction in irreparable subscapularis tear: human dermal allograft. J Shoulder Elbow Surg. 32 (11), 2256-2263 (2023).
- Baek, C. H., Kim, J. G., Baek, G. R. Outcomes of combined anterior latissimus dorsi and teres major tendon transfer for irreparable anterosuperior rotator cuff tears. J Shoulder Elbow Surg. 31 (11), 2298-2307 (2022).
- Pogorzelski, J., Hussain, Z. B., Lebus, G. F., Fritz, E. M., Millett, P. J. Anterior capsular reconstruction for irreparable subscapularis tears. Arthrosc Tech. 6 (4), e951-e958 (2017).
- Omid, R., et al. Biomechanical analysis of anterior capsule reconstruction and latissimus dorsi transfer for irreparable subscapularis tears. J Shoulder Elbow Surg. 29 (2), 374-380 (2020).
- Mihata, T., et al. Biomechanical role of capsular continuity in superior capsule reconstruction for irreparable tears of the supraspinatus tendon. Am J Sports Med. 44 (6), 1423-1430 (2016).
- Nuvoli, N., et al. Biological patch in the repair of rotator cuff tears: Functional and clinical evaluation of twenty-three cases with a mean follow-up of six years. J Clin Med. 13 (18), 5596(2024).
- Russo, M., Dirkx, G. K., Rosso, C. Patch augmentation in arthroscopic rotator cuff surgery-review of current evidence and newest trends. J Clin Med. 13 (17), 5066(2024).
- Mirzayan, R., Korber, S. Anterior capsular reconstruction with acellular dermal allograft for subscapularis deficiency: a report of two cases. Clin Shoulder Elb. 27 (1), 126-130 (2024).
- Shin, J. J., et al. Pectoralis major transfer for treatment of irreparable subscapularis tear: a systematic review. Knee Surg Sports Traumatol Arthrosc. 24 (6), 1951-1960 (2016).
- Elhassan, B., et al. Transfer of pectoralis major for the treatment of irreparable tears of subscapularis: does it work. J Bone Joint Surg Br. 90 (8), 1059-1065 (2008).
- Ruiz-Ibán, M. A., Murillo-González, J. A., Díaz-Heredia, J., Avila-Lafuente, J. L., Cuéllar, R. Pectoralis major transfer for subscapular deficiency: anatomical study of the relationship between the transferred muscle and the musculocutaneous nerve. Knee Surg Sports Traumatol Arthrosc. 21 (9), 2177-2183 (2013).
- Komperda, K. W., et al. Anterior Capsule reconstruction versus pectoralis major transfer for irreparable subscapularis tears involving the anterior capsule: A comparative biomechanical cadaveric study. Arthroscopy. 35 (11), 3002-3008 (2019).
Yeniden Basımlar ve İzinler
Bu JoVE makalesinin metnini veya resimlerini yeniden kullanma izni talebi
Izin talebiDaha Fazla Makale Keşfet
This article has been published
Video Coming Soon
JoVE Hakkında
Telif Hakkı © 2020 MyJove Corporation. Tüm hakları saklıdır