Method Article
إعادة بناء المحفظة الأمامية مع الطعم الخيفي الجلدي البشري لتمزقات تحت الكتف التي لا يمكن إصلاحها
In This Article
Summary
توضح هذه المقالة بالتفصيل تقنية إعادة بناء المحفظة الأمامية المفتوحة باستخدام الطعم الخيفي الجلدي البشري لتمزقات تحت الكتف التي لا يمكن إصلاحها ، مما يوفر الدعم الهيكلي وتعزيز النتائج الوظيفية من خلال التثبيت الدقيق للكسب غير المشروع وإعادة تأهيله.
Abstract
إعادة بناء المحفظة الأمامية (ACR) باستخدام الطعم الخيفي للبشرية (HDA) هي تقنية جراحية مبتكرة لإدارة تمزقات تحت الكتف (SSc) التي لا يمكن إصلاحها. يبدأ هذا الإجراء بوضع المريض في تكوين كرسي الشاطئ تحت التخدير العام ، جنبا إلى جنب مع كتلة إنترسكالين للسيطرة على الألم بعد الجراحة. يتم استخدام نهج الظل والمستقيم ، مع شق 8-10 سم يمتد من الطرف الغرابي إلى الحدبة الدالية. بعد تحديد الفاصل الزمني الدلوي والمستقيم وسحبه ، يتم تحضير الحقاني الأمامي عن طريق تزيين سطح العظام لتعزيز تكامل الكسب غير المشروع. يتم وضع اثنين من مرساة خياطة في مواضع الساعة 2 و 4 من اللحنة الأمامية. يتم طي HDA ، الذي يبلغ قياسه 50 مم × 40 مم وسمك 3-4 مم ، في تكوين مزدوج الطبقة أو استخدامه كطبقة واحدة بناء على متطلبات المريض. يتم تأمين الكسب غير المشروع بخيوط على المراسي الحقانية ، مع وضع الذراع في ثني محايد ، واختطاف 30 درجة ، ودوران خارجي 30 درجة للحصول على الشد الأمثل. يتم تحقيق تثبيت إضافي للحدبة الأقل باستخدام تقنية جسر خياطة مزدوجة الصف مع المراسي. بالنسبة للحالات التي تحتوي على وتر SSc قابل للحياة ولكن متراجع، يتم إجراء التكبير فوق الكسب غير المشروع. يتم الحفاظ على الشلل بعد الجراحة في دعامة الاختطاف لمدة 6 أسابيع ، يليها إعادة التأهيل التدريجي. إن التثبيت الدقيق للكسب غير المشروع ، والشد ، والدعم الهيكلي الذي توفره هذه التقنية يجعل ACR مع HDA بديلا قيما لعمليات نقل الأوتار ، مما يحافظ على الميكانيكا الحيوية للكتف الأصلي ويقدم حلا قابلا للتطبيق غير لتقويم المفاصل لنقص المحفظة الأمامي الحاد.
Introduction
تحت الكتف (SSc) هو عنصر حاسم في الكفة المدورة ، وهو مسؤول عن الحفاظ على استقرار الكتف ، وتسهيل الدوران الداخلي ، والعمل كقيد ضد عدم الاستقرار الأمامي1. يمكن أن يؤدي التلف أو التمزقات التي لا يمكن إصلاحها في SSc إلى ألم كبير وخلل وظيفي وعدم استقرار الكتف التدريجي ، وغالبا ما يبلغ ذروته في اعتلال المفاصل لتمزق الكفة2. في حين أن التقنيات الجراحية مثل نقل الأوتار تستخدم على نطاق واسع لمعالجة هذه التمزقات ، إلا أنها تأتي مع قيود متأصلة. عمليات نقل الأوتار ، بما في ذلك النقل الصدري الرئيسي ، ونقل الظهر العريض ، والظهرية العريضة مع عمليات النقل المدورة الكبرى ، غير تشريحية ميكانيكيا حيويا وغالبا ما تفشل في استعادة حركية الكتف الأصلية ، مما يؤدي إلى ارتفاع معدلات الفشل والمضاعفات3،4،5،6.
برزت إعادة بناء المحفظة الأمامية (ACR) مع الطعم الخيفي كبديل واعد لإدارة تمزقات SSc التي لا يمكن إصلاحها5،7. تقدم هذه التقنية حلا تشريحيا ميكانيكيا حيويا عن طريق إعادة إنشاء الكبسولة الأمامية دون المساس بالخيارات الجراحيةالمستقبلية 8. يحافظ على الميكانيكا الحيوية للكتف ، ويوفر بيئة مشتركة مستقرةووظيفية 8. لقد استوحى نجاح ACR من مبادئ إعادة بناء الكبسولة الفائقة ، والتي أظهرت نتائج محسنة في استعادة استقرار الكتف في أمراض الكفة المدورةالأخرى 9.
من ناحية أخرى ، سلطت العديد من الدراسات الضوء على فعالية الطعوم الخيفية الجلدية البشرية كزيادة في إصلاح الكفة المدورة ، مع فوائدها السريرية الموثقة جيدا أيضا في إعادة بناء المحفظة الفائقة9،10،11.
تقدم هذه الملاحظة الفنية نظرة عامة شاملة على تقنية ACR باستخدام الطعوم الخيفية الجلدية البشرية لمعالجة تمزقات SSc التي لا يمكن إصلاحها. من خلال التركيز على هذه التقنية المحددة ، نهدف إلى توجيه الجراحين من خلال الخطوات والاعتبارات الأساسية لنجاح ACR ، مع التركيز على الفروق الدقيقة الإجرائية وإمكانية تحسين النتائج السريرية. يسعى هذا النهج إلى تحسين التعافي الوظيفي وتخفيف الآلام للمرضى الذين يعانون من تلف شديد في SSc ، مما يوفر حلا قابلا للتطبيق لأولئك الذين لديهم خيارات علاج محدودة.
Protocol
يتبع البروتوكول إرشادات لجنة أخلاقيات البحث البشري في مؤسستنا.
1. وضع المريض وإعداده
- ضع المريض في تكوين كرسي الشاطئ (جدول المواد) تحت التخدير العام لضمان الوصول الأمثل إلى مفصل الكتف.
- تطبيق إحصار إنترسكالين للتحكم في الألم بعد الجراحة.
ملاحظة: يتم إجراء كتلة interscalene بواسطة طبيب التخدير بحقن مخدر موضعي بالقرب من الضفيرة العضدية على مستوى عضلات المقياس الأمامية والوسطى. يتم توجيه الإجراء بالموجات فوق الصوتية لضمان وضع دقيق ، مما يوفر حصارا عصبيا مستهدفا لجراحات الكتف والذراع. - قم بإعداد موقع الجراحة باستخدام تقنية لف معقمة قياسية لكشف منطقة الكتف الأمامية.
2. التقنية الجراحية
- النهج والتعرض
- قم بعمل شق دالوي ومستقيم 8-10 سم ، بدءا من الطرف الغرابي ويمتد بعيدا نحو الحدبة الدالية (الشكل 1).
- تحديد الفاصل الزمني الدلوي والمستقيم وسحب الوريد الرأسي وسطيا أو أفقيا لحمايته من التلف.
- شق اللفافة الترقوة والمستقيم باستخدام أقلام الرصاص الجراحية الكهربائية لكشف كبسولة المفصل الأمامي (الشكل 2).
- استخدم الضاعرات للحفاظ على مجال جراحي واضح وتقليل الصدمات التي لحقت بالهياكل المحيطة (الشكل 3).
- تقييم وإعداد تحت الكتف
- استخدم مكشطة لإنشاء سطح عظمي نازف على حدبة عظم العضد الأقل لتعزيز تكامل الطعم الخيفي (الشكل 4).
- قم بتعبئة وتر SSc بتشريح حاد وغير حاد لتحرير الالتصاقات.
- قم بتقييم جدوى الإصلاح الخالي من التوتر بصريا من خلال تقييم جودة الأوتار وتراجعها.
- المضي قدما في إعادة بناء المحفظة الأمامية5 إذا كان الوتر متراجعا بشدة أو رديء الجودة.
- تحضير Glenoid
- أدخل ضام فوكودا (جدول المواد) لتحسين رؤية الحقاني (الشكل 5).
- قم بتزيين السطح الحقاني الأمامي في موضعي الساعة 2 و 4 باستخدام مصعد السمحاق ، والعرموش ، والمكشط لإنشاء سطح عظمي ينزف.
- ضع مرساة خياطة (جدول المواد) في موقع الحقاني المعد لتثبيت الكسب غير المشروع (الشكل 6).
- تحضير الكسب غير المشروع
- حدد طعم خيفي جلدي بشري (جدول المواد) بقياس حوالي 50 مم × 40 مم وسمك 3-4 مم.
- إذا كانت هناك حاجة إلى سمك إضافي ، فقم بطي الكسب غير المشروع إلى النصف لإنشاء بنية مزدوجة الطبقة. الطي اختياري ووفقا لتقدير الجراح.
- قم بتقوية حواف الكسب غير المشروع بخيوط حريرية 1-0 لتحقيق الاستقرار وسهولة التعامل أثناء التثبيت (الشكل 7).
- تثبيت الكسب غير المشروع
- ضع مرساة خياطة إضافية (جدول المواد) في حدبة العضد الأقل لتأمين الكسب غير المشروع (الشكل 8).
- خيوط الخيط من المراسي الحقانية من خلال الكسب غير المشروع وتثبيتها في الحقاني الأمامي مع عقدة ثابتة (الشكل 9 والشكل 10).
ملاحظة: في هذه الحالة الموضحة ، لا يتم طي الكسب غير المشروع لزيادة سمكه. ومع ذلك ، اعتمادا على تفضيل الجراح ، يمكن طي الكسب غير المشروع لإنشاء بنية أكثر سمكا. - ضع الذراع في ثني محايد مع 30 درجة من الاختطاف و 30 درجة من الدوران الخارجي لضمان الشد المناسب للكبسولة المعاد بناؤها.
- استخدم خيوطا من مثبتات حدبة عظم العضد الصغرى (جدول المواد) للمرور عبر الكسب غير المشروع (الشكل 11). قم بتثبيت الكسب غير المشروع على الجانب العضدي باستخدام تقنية جسر الخياطة مزدوج الصف (الشكل 12).
- الانتهاء والزيادة
- إذا تم سحب جذع وتر SSc ولكنه قابل للحياة ، فقم بخياطته فوق الكسب غير المشروع لزيادة إعادة البناء.
- أغلق الفاصل الزمني المدور (الشكل 13) والكبسولة السفلية (الشكل 14) باستخدام خيوط الأنسجة المجاورة لاستعادة غلاف الأنسجة الرخوة الأصلي.
3. إعادة التأهيل بعد الجراحة
ملاحظة: تم إعطاء السيفالوسبورينات من الجيل الأول كمضادات حيوية حتى اليوم الأول بعد الجراحة. وللتصدي للألم، تم توفير مضادات الالتهاب غير الستيروئيدية جنبا إلى جنب مع المواد الأفيونية على أساس PRN. تم إعطاء المواد الأفيونية عندما تجاوزت درجة المقياس التناظري البصري للألم بعد الجراحة (VAS) 7.
- مرحلة الشلل
- شل حركة الكتف في دعامة الاختطاف لمدة 6 أسابيع لحماية إعادة الإعمار وتسهيل الشفاء الأولي.
- ابدأ نطاق الحركة السلبي لتمارين الانثناء الأمامي خلال هذه الفترة لمنع التصلب والحفاظ على حركة المفاصل دون المساس بتثبيت الكسب غير المشروع.
- مرحلة إعادة التأهيل المبكرة
- في 6 أسابيع ، ابدأ برنامج إعادة تأهيل تدريجي يركز على تمارين نطاق الحركة السلبية والنشطة.
- قلل من الدوران الخارجي إلى 30 درجة في البداية لتجنب الضغط المفرط على الكسب غير المشروع.
- مرحلة التعزيز
- أدخل تمارين تقوية متساوية القياس في ثلاثة أشهر لإعادة بناء قوة العضلات تدريجيا.
- التقدم إلى نطاق الحركة النشط الكامل وتمارين التقوية المتقدمة لمدة ستة أشهر.
- العودة إلى النشاط
- نقل المرضى تدريجيا إلى الأنشطة اليومية والأنشطة الرياضية بعد تحقيق القوة والاستقرار الكافيين.
النتائج
أجريت هذه الدراسة بأثر رجعي5 مع مرضى موافقة مجلس المراجعة المؤسسية الذين خضعوا لاختبار ACR مفتوح مع طعم خيفي جلدي بشري لتمزقات SSc التي لا يمكن إصلاحها بين أغسطس 2020 ويناير 2022.
خضع ما مجموعه 18 مريضا (متوسط العمر: 63.7 سنة) لعملية إعادة بناء المحفظة الأمامية المفتوحة (ACR) باستخدام الطعوم الخيفية الجلدية البشرية لتمزقات تحت الكتف التي لا يمكن إصلاحها (SSc) ، بمتوسط متابعة لمدة 17 شهرا. تضمنت معايير التضمين تمزقات Yoo-Rhee من النوع 4 أو 5 ، ومرحلة Goutallier ≥ 2 التسلل الدهني ، وتراجع وتر Patte المرحلة 3. تضمنت إعادة التأهيل بعد الجراحة الشلل لمدة 6 أسابيع ، وتمارين نطاق الحركة السلبية التي تبدأ في 3 أشهر ، والعودة إلى النشاط الكامل في 6 أشهر. تم طي الطعوم الخيفية الجلدية البشرية في بنية مزدوجة الطبقة ل 17 مريضا ، بينما تم استخدام بنية أحادية الطبقة لمريض واحد. لوحظت تحسينات كبيرة في النتائج السريرية ، حيث انخفضت درجة المقياس التناظري البصري (VAS) من 6.6 ± 1.6 إلى 1.6 ± 1.5 (ص <.001) وزادت درجة الكتف بجامعة كاليفورنيا - لوس أنجلوس (UCLA) من 12.4 ± 4.3 إلى 29.0 ± 4.5 (ص <.001). كما تحسن نطاق الحركة بشكل ملحوظ ، مع زيادة الانثناء الأمامي والاختطاف والدوران الداخلي على الجانب بمقدار 28.6 درجة و 32.5 درجة و 11.8 درجة على التوالي (ص < .001). ومع ذلك ، انخفض الدوران الخارجي على الجانب (P = .020). حدث التئام الكسب غير المشروع بنجاح في 16 مريضا (88.9٪) ، مع الإبلاغ عن اثنين من إعادة التمزق ، كلاهما في المرضى الذين خضعوا لإعادة بناء المحفظة الأمامية مزدوجة الطبقة. على الرغم من أن 16 من 18 مريضا قد شفوا من الكسب غير المشروع في
الجانب الحقاني وعظم العضد ، ولكن لم تكن هناك استجابة للشفاء بين الطبقات عند استخدام الكسب غير المشروع ثنائي الطبقات.
أظهرت النتائج الإشعاعية تحسنا في المسافة الغرابية العضدية (3.0 مم إلى 6.0 مم; P < .001) ويزيد في الفاصل الزمني الأخرمي العضدي (8.1 مم إلى 8.8 مم; ص = .070). لم يلاحظ أي مضاعفات ، مثل التصلب أو الالتهابات أو إصابات الأوعية الدموية العصبية. ومع ذلك ، ظلت علامة الضغط على البطن الإيجابية بعد الجراحة في 16 من أصل 18 مريضا (ص = .480). تشير هذه النتائج إلى أن ACR المفتوح مع الطعوم الخيفية الجلدية البشرية يمكن أن يعزز بشكل كبير النتائج السريرية والإشعاعية لتمزق SSc الذي لا يمكن إصلاحه مع الحفاظ على معدل مضاعفات منخفض. يتم تلخيص التفاصيل الجراحية للدراسة في الجدول 1.

الشكل 1: شق الظليل. يتم إجراء شق دالوي 8-10 سم يبدأ من الطرف الغرابي ويمتد بعيدا نحو الحدبة الدالية. يوفر هذا الشق الوصول إلى هياكل الكتف الأمامية. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 2: التعرض لفافة الترقوة والصدرية. يتم شق اللفافة الترقوة والصدرية لكشف كبسولة المفصل الأمامي. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 3: وضع الضام. تستخدم الضادات للحفاظ على مجال جراحي واضح ، وتقليل الصدمات التي لحقت بالأنسجة الرخوة المحيطة وتحسين الرؤية أثناء إعادة بناء المحفظة الأمامية. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 4: تحضير حدبة أقل عظم العضد. يتم استخدام مكشطة لتزيين حدبة عظم العضد الأقل ، مما يخلق سطحا عظميا نازفا لتعزيز تكامل الطعم الخيفي الجلدي البشري. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
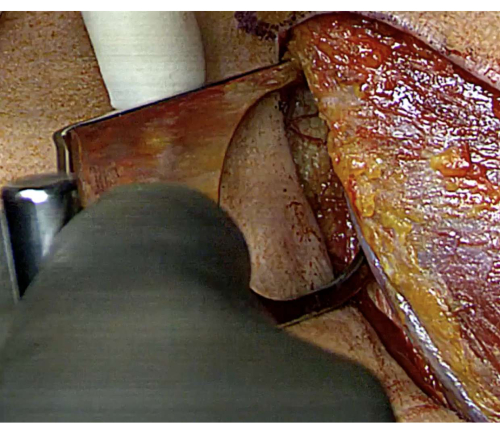
الشكل 5: التعرض للعينات مع ضام فوكودا. يتم إدخال ضام فوكودا لتحسين تصور الجرنود الأمامي ، مما يساعد في التحضير الدقيق لتثبيت الكسب غير المشروع. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
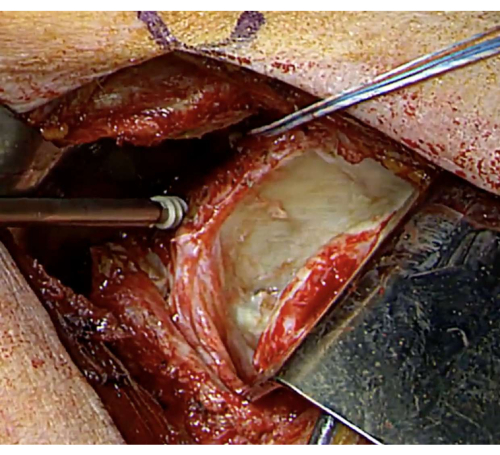
الشكل 6: تثبيت مرساة الحقاني الأمامي. يتم تزيين السطح الحقاني الأمامي في مواضع الساعة 2 و 4 باستخدام مصعد السمحاق ، ووضع اثنين من مثبتات الخياطة في موقع الحقاني المعد لتثبيت الكسب غير المشروع بشكل مستقر الرجاء النقر هنا لعرض نسخة أكبر من هذا الشكل.
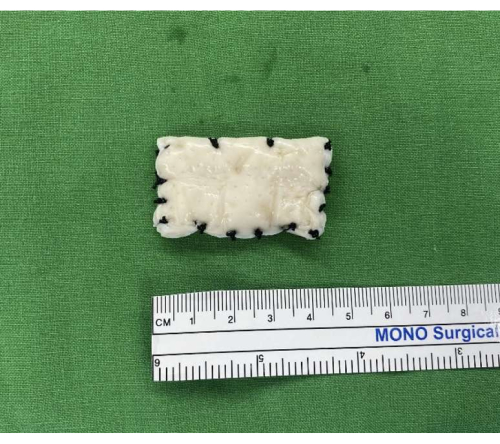
الشكل 7: تحضير الطعم الخيفي للبشر. يتم تحضير طعم خيفي جلدي بشري بسمك 50 × 40 مم وسمك 3-4 مم. يتم تعزيز الحواف بخيوط حريرية للثبات وسهولة التعامل أثناء التثبيت. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 8: خياطة وضع مرساة على حدبة عظم العضد الأقل. يتم إدخال اثنين من مثبتات الخياطة في حدبة عظم العضد الصغرى ، مما يوفر قاعدة آمنة لتثبيت الكسب غير المشروع على الجانب العضدي. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 9: خياطة تمر عبر الكسب غير المشروع. يتم ربط الغرز من المراسي الحقانية من خلال الطعم الخيفي الجلدي البشري ، وتثبيته على السطح الحقاني الأمامي مع عقدة ثابتة. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 10: تثبيت الكسب غير المشروع على الجرينويد. يتم تثبيت الطعم الخيفي الجلدي البشري بإحكام في الجرنويد الأمامي ، مع تحديد المواقع بدقة لضمان الاستقرار والتوتر الأمثل. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 11: ممر خياطة لتثبيت العضد. يتم تمرير الغرز من المراسي العضدية عبر الكسب غير المشروع للتثبيت الآمن ، استعدادا لتقنية جسر الخياطة النهائي مزدوج الصف. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 12: تقنية جسر خياطة الصف المزدوج. يتم تثبيت الكسب غير المشروع على حدبة عظم العضد الصغرى باستخدام تقنية جسر خياطة مزدوجة الصف ، مما يضمن تثبيتا قويا على جانب عظم العضد. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
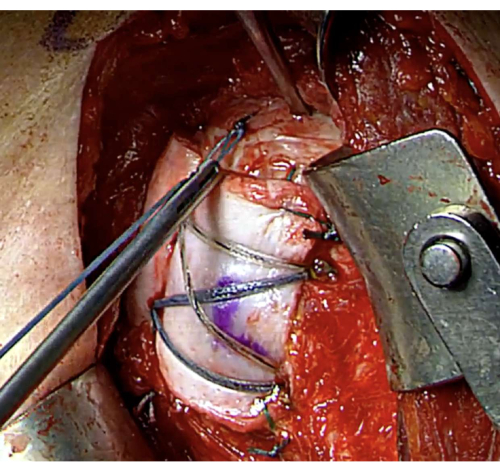
الشكل 13: إغلاق الفاصل الزمني المدور. يتم إغلاق الفاصل الزمني المدور باستخدام خيوط الأنسجة المجاورة لاستعادة غلاف الأنسجة الرخوة الأصلي ، مما يعزز استقرار المفصل. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 14: إغلاق الكبسولة السفلية. يتم خياطة الكبسولة السفلية على الأنسجة المجاورة ، واستكمال إعادة البناء وتعزيز البنية التشريحية للكتف الرجاء النقر هنا لعرض نسخة أكبر من هذا الشكل.
الجدول 1: التفاصيل الجراحية للدراسة. الرجاء النقر هنا لتنزيل هذا الجدول.
Discussion
يعتمد نجاح ACR مع الطعم الخيفي الجلدي البشري على التقنية الجراحية الدقيقة والالتزام بالخطوات الإجرائية الرئيسية. يعد التحضير الدقيق للحقاني الأمامي والحدبة الأقل لعظم العضد أمرا بالغ الأهمية لتحقيق التثبيت الأمثل وتسهيل تكامل الكسب غير المشروع. يعد الشد المناسب للكبسولة المعاد بناؤها أمرا بالغ الأهمية بنفس القدر ويتم إنجازه عن طريق وضع الذراع في حالة انثناء محايد مع 30 درجة من الاختطاف ودوران خارجي 30 درجة أثناء الإجراء. تلعب إعادة التأهيل بعد الجراحة دورا محوريا في ضمان التئام الكسب غير المشروع والنتائج الوظيفية طويلة المدى. يوصى ببروتوكول إعادة التأهيل التدريجي والتدريجي ، بدلا من النهج العدواني المفرط ، لدعم دمج الكسب غير المشروع وتقليل مخاطر حدوث مضاعفات. يعد الالتزام بهذه المبادئ أمرا ضروريا لتعظيم النجاح السريري ل ACR مع الطعم الخيفي الجلدي البشري5،12.
أظهرت الطريقة بعض القيود. أولا ، يشير عدم وجود شفاء بين الطبقات في التركيبات ذات الطبقة المزدوجة إلى الحاجة إلى مزيد من التحسين في تصميم الكسب غير المشروع أو التقنية الجراحية. بالإضافة إلى ذلك ، على الرغم من التحسينات في الألم والوظيفة ، فإن علامة الضغط على البطن الإيجابية المستمرة في 88.9٪ من المرضى تشير إلى استعادة غير كاملة لوظيفة SSc.
بالمقارنة مع التقنيات البديلة مثل عمليات نقل الوتر الصدرية الكبرى أو الظهرية العريضة ، فإن ACR مع الطعم الخيفي الجلدي البشري يوفر مزايا ميكانيكية حيوية كبيرة. عمليات نقل الأوتار لها قيود متأصلة ، بما في ذلك طبيعتها غير التشريحية ونتيجة أقل قابلية للتنبؤ13. ترتبط هذه الإجراءات بمعدلات ومضاعفات ملحوظة ، مثل إصابات الأعصاب العضلية الجلدية أو الإبطية14،15. على عكس عمليات نقل الأوتار ، والتي غالبا ما تؤدي إلى تنشيط العضلات غير الفسيولوجية ، يوفر ACR ترميما أكثر طبيعية للميكانيكا الحيوية للكتف16. علاوة على ذلك ، تحافظ هذه الطريقة على خيار إجراءات الإنقاذ المستقبلية ، مثل تقويم مفصل الكتف الكلي العكسي ، إذا لزم الأمر.
تسلط نتائج هذه الدراسة الضوء على إمكانات ACR مع الطعم الخيفي الجلدي البشري كعلاج واعد لتمزق SSc الذي لا يمكن إصلاحه ، خاصة في المرضى الذين ليسوا مرشحين لتقويم المفاصل أو نقل الأوتار. إن قدرة هذه التقنية على تقليل الألم وتحسين نطاق الحركات واستعادة ثبات الكتف تجعلها خيارا قيما لإدارة أمراض الكفة المدورة الصعبة. يمكن للبحوث المستقبلية استكشاف النتائج طويلة المدى لهذه الطريقة وتطبيقها في المرضى الأصغر سنا والأكثر نشاطا. بالإضافة إلى ذلك ، يمكن أن يؤدي التقدم في مواد الكسب غير المشروع والتقنيات الجراحية إلى توسيع قابليته للتطبيق على حالات عدم استقرار الكتف الأخرى ، مما يعزز فائدته السريرية.
Disclosures
المؤلفون ليس لديهم ما يكشفون عنه.
Acknowledgements
المؤلفون ليس لديهم اعتراف.
Materials
| Name | Company | Catalog Number | Comments |
| Lift-Assist Beach Chair Positioner | Arthrex, Naples, FL, USA | AR-1627 | Surgical bed |
| Universal Head Positioner | Arthrex, Naples, FL, USA | AR-1627-05 | Head holder |
| SPIDER2 | Smith & Nephew, Watford, UK | 72203299 | Pneumatic arm holder |
| HEALICOIL | Smith & Nephew, Watford, UK | 72203707 | Anchors for glenoid |
| Hi-Fi Tape | CONMED, Utica, NY, USA | YRC03 | Anchors for humerus, medial row |
| CrossFT | CONMED, Utica, NY, USA | CFK-55DT | Anchors for humerus, |
| Knotless DT | CONMED, Utica, NY, USA | CFK-55DT | lateral row |
| Electrosurgical Pencils | CONMED, Utica, NY, USA | 131307A | Electrocauterization |
| BellaCell HD | Hans, Daejeon, Korea | Not applicable | Human dermal allografts |
| Modified Fukuda-type Retractor | Innomed, Savannah, GA, USA | 1930 | Retractor for optimizing the surgical view of the glenoid |
References
- Meshram, P., Rhee, S. M., Park, J. H., Oh, J. H. Comparison of functional and radiological outcomes of tears involving the subscapularis: Isolated subscapularis versus combined anterosuperior rotator cuff tears. Orthop J Sports Med. 8 (2), 2325967119899355(2020).
- Su, W. -R., Budoff, J. E., Luo, Z. -P. The effect of anterosuperior rotator cuff tears on glenohumeral translation. Arthroscopy. 25 (3), 282-289 (2009).
- Elhassan, B. T., Wagner, E. R., Kany, J. Latissimus dorsi transfer for irreparable subscapularis tear. J Shoulder Elbow Surg. 29 (10), 2128-2134 (2020).
- Luo, Z., et al. Outcome comparison of latissimus dorsi transfer and pectoralis major transfer for irreparable subscapularis tendon tear: A systematic review. Am J Sports Med. 50 (7), 2032-2041 (2022).
- Rhee, Y. G., Kyeong, T. H., Rhee, S. M., Kantanavar, R. Anterior capsular reconstruction in irreparable subscapularis tear: human dermal allograft. J Shoulder Elbow Surg. 32 (11), 2256-2263 (2023).
- Baek, C. H., Kim, J. G., Baek, G. R. Outcomes of combined anterior latissimus dorsi and teres major tendon transfer for irreparable anterosuperior rotator cuff tears. J Shoulder Elbow Surg. 31 (11), 2298-2307 (2022).
- Pogorzelski, J., Hussain, Z. B., Lebus, G. F., Fritz, E. M., Millett, P. J. Anterior capsular reconstruction for irreparable subscapularis tears. Arthrosc Tech. 6 (4), e951-e958 (2017).
- Omid, R., et al. Biomechanical analysis of anterior capsule reconstruction and latissimus dorsi transfer for irreparable subscapularis tears. J Shoulder Elbow Surg. 29 (2), 374-380 (2020).
- Mihata, T., et al. Biomechanical role of capsular continuity in superior capsule reconstruction for irreparable tears of the supraspinatus tendon. Am J Sports Med. 44 (6), 1423-1430 (2016).
- Nuvoli, N., et al. Biological patch in the repair of rotator cuff tears: Functional and clinical evaluation of twenty-three cases with a mean follow-up of six years. J Clin Med. 13 (18), 5596(2024).
- Russo, M., Dirkx, G. K., Rosso, C. Patch augmentation in arthroscopic rotator cuff surgery-review of current evidence and newest trends. J Clin Med. 13 (17), 5066(2024).
- Mirzayan, R., Korber, S. Anterior capsular reconstruction with acellular dermal allograft for subscapularis deficiency: a report of two cases. Clin Shoulder Elb. 27 (1), 126-130 (2024).
- Shin, J. J., et al. Pectoralis major transfer for treatment of irreparable subscapularis tear: a systematic review. Knee Surg Sports Traumatol Arthrosc. 24 (6), 1951-1960 (2016).
- Elhassan, B., et al. Transfer of pectoralis major for the treatment of irreparable tears of subscapularis: does it work. J Bone Joint Surg Br. 90 (8), 1059-1065 (2008).
- Ruiz-Ibán, M. A., Murillo-González, J. A., Díaz-Heredia, J., Avila-Lafuente, J. L., Cuéllar, R. Pectoralis major transfer for subscapular deficiency: anatomical study of the relationship between the transferred muscle and the musculocutaneous nerve. Knee Surg Sports Traumatol Arthrosc. 21 (9), 2177-2183 (2013).
- Komperda, K. W., et al. Anterior Capsule reconstruction versus pectoralis major transfer for irreparable subscapularis tears involving the anterior capsule: A comparative biomechanical cadaveric study. Arthroscopy. 35 (11), 3002-3008 (2019).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved