Method Article
Гастроскопическая транстроакарная гастростомия и исследование брюшной полости
В этой статье
Резюме
В этой статье мы представляем новую технику гастростомы, которая объединяет лапароскопические и гастроскопические методы, предлагая оптимизированный подход с уменьшенной инвазивностью, ускоренным восстановлением и возможностью исследования брюшной полости при минимизации риска повреждения соседнего органа.
Аннотация
Передовые эндоскопические технологии произвели революцию в желудочно-кишечных хирургических процедурах, перейдя от открытых или лапароскопических методов к эндоскопическим вмешательствам. Гастростома является классическим клиническим методом для пациентов с затруднениями глотания из-за обструкции в сердечной или пищеводной областях и значительно претерпела изменения с установлением чрескожной эндоскопической гастростомы (ЧЭГ). В то время как ПЭГ обеспечивает меньшую травматизацию и быстрое восстановление, она не обладает исследовательскими возможностями и рискует повредить соседние органы. Поэтому мы разработали инновационный подход – транстроакарную гастростомию (GTTG) с помощью гастроскопа, который не только в полной мере использует преимущества ПЭГ с меньшей травматичностью и более быстрым послеоперационным восстановлением, но и учитывает преимущества лапароскопической гастростомы с хорошим исследованием брюшной полости. Данная методика отличается простотой в эксплуатации, минимальной травматичностью (в том числе малым временем операции и отсутствием избыточного разреза), быстрым восстановлением, возможностью обследования брюшной полости, а также избеганием травмирования соседних органов, что вполне достойно широкой пропаганды в клинических условиях.
Введение
Гастростома является краеугольным камнем энтерального питания у пациентов с органической или функциональной обструкцией сердечного отверстия или других органов1. Чрескожная эндоскопическая гастростомия (ЧЭГ) была впервые выполнена в 1979 году, и в настоящее время это широко принятый и практикуемый подход2. Зонд ПЭГ не только функционирует как канал для введения жидких пищевых добавок непосредственно в желудок, но также полезен в области декомпрессии желудка и лечения заворота желудка, что обеспечивает многогранный подходк лечению желудочно-кишечного тракта. ПЭГ является минимально инвазивным подходом по сравнению с традиционной открытой гастростомией. В настоящее время существует два типичных типа доступа для PEG: Pull-PEG и Push-PEG. Pull-PEG — это стандартная процедура, используемая для помощи пациентам, у которых гастроскопический доступ к желудку затруднен из-за обструкции или стеноза. При Push-PEG первичная гастропексия выполняется под действием дисфаноскопии с последующим непосредственным введением баллонной фиксированной трубки4. Хотя ПЭГ считается безопасной процедурой, может возникнуть несколько осложнений, включая синдром бампера, кровотечение и смещение трубки. Несколько исследований были сосредоточены на поиске решений этих осложнений, но лишь немногие из них увенчались успехом5.
Еще одним недостатком традиционной ПЭГ является то, что по сравнению с традиционной открытой или лапароскопической гастростомией, исследование брюшины ненадежно во время ПЭГ. Более того, полностью избежать кровотечения не удалось, поскольку при выполнении Pull-PEG или Push-PEG сосуды на поверхности желудка были незаметны, а большой сальник иногда прикреплялсяили повреждался. Для устранения этих недостатков мы предлагаем гибридный подход, сочетающий эндоскопические и лапароскопические методы и предлагающий клинически жизнеспособный и широко применимый метод.
протокол
Этическое одобрение хирургической процедуры было предоставлено советом по этике Первой аффилированной больницы Университета Сунь Ятсена. 65-летний пациент мужского пола с дисфагией в анамнезе в течение одного месяца и диагнозом карцинома пищевода с обширными метастазами в лимфатические узлы был признан кандидатом на системную терапию после многопрофильных обсуждений. Учитывая вызванную опухолью обструкцию, была запланирована гастростомия для облегчения энтерального питания, и пациентка предоставила информированное согласие перед процедурой.
1. Хирургические процедуры
- Уложите пациента в лежачее положение после общей анестезии после интубации трахеи.
- Используйте раствор повидон-йода для рутинной дезинфекции.
ПРИМЕЧАНИЕ: Главный хирург и ассистент располагаются с левой стороны от пациента. - Сделайте надрез на 1 см в заданном месте. Участок расположен на 2 см справа от левой среднеключичной линии и на 2-4 см ниже реберной дуги, которая является местом для гастростомы (рис. 1).
- Вставьте троакар диаметром 12 мм и введите газCO2 для поддержания давления в брюшной полости 12 мм рт.ст.
- Введите гастроскоп в брюшную полость через троакар и исследуйте брюшную полость.
- Найдите несосудистую зону передней стенки желудка для дальнейшей гастростомы.
- Используйте щипцы из крысиных зубов, чтобы зажать выбранное место и вывести его наружу с помощью гастроскопа и троакара.
- Хорошо зафиксируйте желудочный отдел отвержденным зажимом, чтобы предотвратить втягивание в брюшную полость.
- Прикрепите желудок к брюшной стенке четырьмя прерывистыми швами с использованием 2-0 рассасывающихся швов.
- Наложите кисетной шов на стенку желудка 2-0 рассасывающихся швов.
- Хорошо вскрыть желудок с помощью электротома, и ввести в желудочную полость гастростомическую трубку баллонного типа.
- Закапайте ~20 мл нормального физиологического раствора (NS) в баллон, чтобы зафиксировать трубку, и снова перевяжите трубку рассасывающимися швами.
- Введите 20-50 мл NS в трубку, чтобы проверить ее проходимость.
- Зафиксируйте трубку на брюшной стенке 2-0 рассасывающимися нитями.
- Закройте разрез вокруг трубки прерывистыми швами с помощью 2-0 рассасывающихся швов (Рисунок 2).
2. Послеоперационные процедуры
- После реанимации пациента безопасно отправьте обратно в палату.
- Ввести 500 мл глюкозного раствора через гастростомическую трубку через сутки после операции для поддержания проходимости маточных труб.
- Введите 250-500 мл раствора энтерального питательного вещества через гастростомическую трубку через 2 дня после операции.
- Увеличивайте объем энтерального питательного вещества до 1500-2000 мл в сутки постепенно.
Результаты
Операция была завершена в течение 50 мин, с минимальным интраоперационным кровотечением в <5 мл. Энтеральное питание было начато через сутки после операции, с постепенным увеличением объема. К4-му дню дополнительное парентеральное питание не требовалось. Пациент и члены его семьи были обучены выполнять энтеральное питание через зонд для ухода на дому после выписки. Системная противоопухолевая терапия была начата через 3 дня после операции, а через 4 дня пациент был выписан (табл. 1). Во время последующих курсов лечения пациент возвращался в больницу для проведения УЗД и решения вопросов, связанных с уходом на дому.
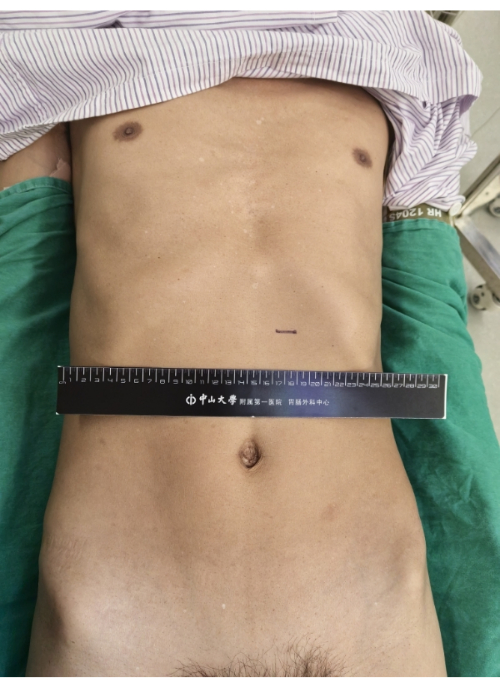
Рисунок 1: Размещение троакара. Место установки троакара выбирается таким образом, чтобы оно находилось на расстоянии 2 см справа от левой среднеключичной линии и на 2-4 см ниже реберной дуги, которая является местом для гастростомы. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 2: Отображение послеоперационного брюшного колодца. Гастростомическая трубка является единственным видимым объектом на брюшной стенке, других ран не обнаружено. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
| Время работы (мин) | 50 |
| Интраоперационная кровопотеря (мл) | Менее 5 мл |
| Первое послеоперационное использование трубки (дней) | 1 |
| Первое запоздалое общее энтеральное питание (сут) | 4 |
| Системная противоопухолевая терапия после операции (дней) | 3 |
| Послеоперационное пребывание в стационаре (дней) | 4 |
| Послеоперационные осложнения (да/нет) | Нет |
Таблица 1: Результаты хирургического вмешательства.
Обсуждение
Гастростомия является классической терапией для пациентов без возможности ее проведения из-за органической или функциональной обструкции пищеварительного тракта над кардией. С развитием медицины на смену лапаротомии и лапароскопии пришла ПЭГ, которая впервые была выполнена в 1979году7. Однако в случаях тяжелой обструкции доступ к эндоскопии может быть затруднен, что приводит к разработке Push-PEG и радиологической гастростомии (РГ) для решения этих проблем 8,9. В последнее время в большинстве случаев широко применяется ПЭГ или РГ. Тем не менее, при проведении минимально инвазивных процедур иногда упускаются из виду необходимые исследования, что потенциально может привести к дальнейшей обструкции и неудаче энтерального питания. Традиционные хирургические подходы предлагают частичные решения, но ограничены небольшими разрезами. Чтобы преодолеть исследовательские ограничения ПЭГ, мы объединили лапароскопическую и эндоскопическую техники. Гастроскоп, вставленный в троакар, облегчает исследование брюшной полости, при этом разрез троакара служит местом гастростомы и максимизирует полезность одного разреза.
В некоторых случаях ПЭГ или РГ могут случайно повредить соседние органы, такие как печень, большой сальник и толстую кишку, из-за операционного поля зрения полости желудка. Измененное анатомическое строение является потенциальной причиной, и считается, что дряблость брыжейки толстой кишки у пожилых пациентов приводит к ятрогенной перфорации кишечника чаще10. Кроме того, кровотечение из-за травмы вокруг артерий и вен является распространенным осложнением во время или после ПЭГ и РГ11. Наша гастроскопическая гастроскопическая гастроскопия может напрямую идентифицировать аваскулярный участок желудка и зафиксировать место прикрепления стенки желудка под прямым зрением, тем самым смягчая осложнения, упомянутые выше.
Тем не менее, некоторые осложнения ПЭГ, такие как перистомальная инфекция и переломы труб, сохраняются. Lotti et al. сообщили о новой технике, лапароскопической табуларизованной континентальной гастростомии для предотвращения наложения инородного тела12. Однако сложность и увеличенное время операции и восстановления препятствовали их широкому клиническому внедрению. Тем не менее, эта концепция одновременно интригует и обнадеживает. Чтобы снизить риск инфицирования перистомы, решающее значение имеет плотное закрытие разреза. Чем меньше воздействие желудочного сока, разъедающего окружающую кожу, тем ниже риск инфицирования перистомы.
В заключение мы сообщаем о новом подходе к гастростоме, гастроскопической транстроакальной гастростомии, которая сочетает в себе лапароскопическую и эндоскопическую техники. GTTG обладает такими преимуществами, как простота в эксплуатации, минимальная травматичность (в том числе короткое время операции и отсутствие избыточного разреза), быстрое восстановление, возможности исследования и избежание травмирования соседних органов, что оправдывает его более широкое клиническое применение, особенно у пациентов без патологических результатов или с анатомическими вариациями.
Раскрытие информации
У авторов нет конфликта интересов, который можно было бы раскрыть.
Благодарности
Эта работа была поддержана грантами Фонда фундаментальных и прикладных фундаментальных исследований провинции Гуандун (2021A1515110759) и Фонда естественных наук провинции Гуандун в Китае (2023A1515011197).
Материалы
| Name | Company | Catalog Number | Comments |
| 2-0 absorbable suture | Ethicon | VCP345H | |
| Curved forceps | |||
| Electric knife pen | Xinhai Hexing Science and technology (dalian) co.,LTD | ||
| Gastroscope | Olympics | GIF-H290Z | |
| Percutaneous gastroscopy kit | CREATE MEDIC | PEG18 | |
| Rat tooth forceps | Micro-Tech(Nanjing) | MTN-GF-23 | |
| Scissors | |||
| Trocar | Surgaid Medical | 12mm | |
| Vessel forceps |
Ссылки
- Garne, E., et al. Gastrostomy and congenital anomalies: A European population-based study. BMJ Paediatr Open. 6 (1), e001526 (2022).
- Ponsky, J. L. Percutaneous endoscopic gastrostomy: After 40 years. Gastrointest Endosc. 93 (5), 1086-1087 (2021).
- Lord, L. M. Enteral access devices: Types, function, care, and challenges. Nutr Clin Pract. 33 (1), 16-38 (2018).
- Kucha, P., et al. To push or to pull? A clinical audit on the efficacy and safety of the pull and push percutaneous endoscopic gastrostomy techniques in oncological patients. United European Gastroenterol J. 11 (10), 951-959 (2023).
- Boeykens, K., Duysburgh, I. Prevention and management of major complications in percutaneous endoscopic gastrostomy. BMJ Open Gastroenterol. 8 (1), e000628 (2021).
- Boeykens, K., Duysburgh, I., Verlinden, W. Prevention and management of minor complications in percutaneous endoscopic gastrostomy. BMJ Open Gastroenterol. 9 (1), e000975 (2022).
- Gauderer, M. W., Ponsky, J. L., Izant, R. J. Gastrostomy without laparotomy: A percutaneous endoscopic technique. J Pediatr Surg. 15 (6), 872-875 (1980).
- Laasch, H. U., Martin, D. F. Radiologic gastrostomy. Endoscopy. 39 (3), 247-255 (2007).
- Kim, R., et al. Percutaneous radiologic gastrostomy with single gastropexy: Outcomes in 636 patients. Eur Radiol. 31 (9), 6531-6538 (2021).
- Ahmad, J., Thomson, S., Mcfall, B., Scoffield, J., Taylor, M. Colonic injury following percutaneous endoscopic-guided gastrostomy insertion. BMJ Case Rep. 2010, 1-5 (2010).
- Rahnemai-Azar, A. A., Rahnemaiazar, A. A., Naghshizadian, R., Kurtz, A., Farkas, D. T. Percutaneous endoscopic gastrostomy: Indications, technique, complications and management. World J Gastroenterol. 20 (24), 7739-7751 (2014).
- Lotti, M., Carrara, G., Lovece, A., Giulii Capponi, M. Laparoscopic tubularized continent gastrostomy: An alternative to tube gastrostomies. Updates Surg. 72 (3), 901-905 (2020).
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеСмотреть дополнительные статьи
This article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены