Method Article
ניתוח דקומפרסיה ואיחוי היברידי של צוואר הרחם הקדמי לטיפול במיאלופתיה ספונדילוטית רב-שכבתית של צוואר הרחם
In This Article
Summary
מאמר זה מתאר טכניקה כירורגית היברידית המשלבת כריתת דיסק צוואר הרחם הקדמית ואיחוי עם כריתת גופות צוואר הרחם הקדמית ואיחוי לטיפול בחולים עם מיאלופתיה ספונדילוטית צווארית רב-שכבתית.
Abstract
מיאלופתיה ספונדילוטית צווארית (CSM) היא מחלה שכיחה הנובעת מפריצת דיסק בין חולייתי, אוסיפיקציה של הרצועה האורכית האחורית ושינויים פתולוגיים אחרים הגורמים לדחיסת חוט השדרה. CSM מתקדם בערמומיות עם חוסר תחושה קל בגפיים העליונות, שהמטופלים נוטים להתעלם ממנו. ככל שהמצב מחמיר, החולים עלולים לחוות צליעה, פעילות מוטורית עדינה מוגבלת, ובסופו של דבר, אובדן פעילות יומיומית. טיפולים שמרניים, כגון פיזיותרפיה ותרופות, לרוב אינם יעילים עבור CSM. ברגע שניתוח נחשב כנדרש, ניתוח דקומפרסיה הוא האפשרות הטובה ביותר. עד כה, הן כריתת דיסק צוואר הרחם הקדמית ואיחוי (ACDF) והן כריתת גופות צוואר הרחם הקדמית (ACCF) שימשו בדרך כלל לטיפול ב- CSM. בנוסף, סוג של הליך היברידי המשלב ACDF עם ACCF שימש לטיפול במקרי CSM מסוימים והשיג תוצאות משביעות רצון. לפיכך, מחקר זה נועד להציג טכניקה כירורגית היברידית זו ולתמוך בה על סמך הצלחת המטופל שלה.
Introduction
מיאלופתיה ספונדילוטית צווארית (CSM) היא סיבה שכיחה לתפקוד לקוי של עצב צוואר הרחם. הוא מאופיין בהיצרות נרכשת של תעלת עמוד השדרה הצווארי, ניוון אוסטאוארתריטיס או סטיות ברצועות עמוד השדרה1. בשל המאפיינים הפתולוגיים של המחלה, טיפולים שמרניים אינם יעילים בהסרת הדחיסה הגוברת, ונדרשת התערבות כירורגית מהירה. בפרקטיקה הקלינית, ניתוח כריתת דיסק ואיחוי צוואר הרחם הקדמי (ACDF) הוא בדרך כלל האפשרות הראשונה עבור CSM2 ברמה אחת. למרות מגוון ההליכים הזמינים, ההליך הטוב ביותר למיאלופתיה ספונדילוטית צווארית רב-שכבתית (MCSM) נותר שנוי במחלוקת.
במקרים של MCSM, הדחיסה האופיינית של חוט השדרה מגיעה מהצד הגחוני, ודחיסה זו גורמת לתסמיני פגיעה עצבית מרכזית והיקפית. בדרך כלל יש צורך בניתוחי צוואר הרחם לטיפול ב-MCSM. ישנן שתי גישות כירורגיות נפוצות: ניתוחים קדמיים ואחוריים. הגישה הקדמית כוללת ACDF, כריתת גופות ואיחוי צוואר הרחם הקדמי (ACCF), וניתוח דקומפרסיה ואיחוי היברידי צוואר הרחם הקדמי (ACHDF, השילוב של ACDF ו-ACCF). ניתוחים קדמיים אלה מתאימים ל-MCSM עם דחיסת גחון לחוט השדרה. היתרונות של ACHDF כטכניקה כירורגית היברידית כוללים שמירה על העמודים הקדמיים והאמצעיים של עמוד השדרה הצווארי תוך הקפדה על כמה שיותר דקומפרסיה ומתן אפשרות למנתחים להתאים אישית את האסטרטגיה הניתוחית שלהם. במחקר זה, אנו שואפים להציג את טכניקת ACHDF המשלבת ACDF ו-ACCF לטיפול ב-MCSM.
הצגת מקרה
מטופלת בת 50 שהתלוננה על כאבי צוואר במשך שנה וחצי וחוסר תחושה בגפיים השמאליות במשך 7 חודשים אושפזה במחלקת ניתוחי עמוד השדרה של בית החולים השלישי של האוניברסיטה הרפואית של הביי. התקבלה הסכמה מהמטופלת להשתמש בהיסטוריה הרפואית שלה במחקר זה. התסמינים העיקריים של חולה זה הוחמרו על ידי פעילויות יומיומיות והוקלו על ידי מנוחה וללא קשר לשינויי טמפרטורה. המטופלת עברה טיפולים שמרניים במרפאה מקומית, כולל טיפול בעירוי ודיקור, אך ללא הקלה מוצלחת בתסמינים. בדיקה גופנית גילתה ירידה בכוח בשריר הזרוע והתלת ראשי השמאלית (דרגה 3) ובקבוצות השרירים של הגפה התחתונה השמאלית (דרגה 4), כמו גם ירידה ברפלקסים של גיד הזרוע והתלת ראשי. הסימן של הופמן ושל בבינסקי היו שניהם שליליים.
אבחון, הערכה ותכנון
המטופלת עברה צילומי רנטגן של צוואר הרחם, סריקות CT, MRI ובדיקות מעבדה לקראת הניתוח. הבדיקות הרדיולוגיות חשפו יישור של העקמומיות הפיזיולוגית של עמוד השדרה הצווארי, פריצת דיסק בין חולייתי ודחיסת חוט השדרה. הסולם האנלוגי החזותי של המטופלת (VAS) היה 5, וציון האסוציאציה האורתופדית היפנית של צוואר הרחם שלה (JOA) היה 7. מיאלופתיה ספונדילוטית צווארית אובחנה על פי הסימפטומים של ירידה בכוח השרירים, ירידה ברפלקסים בגידים וחוסר תחושה בגפיים. מכיוון שהמטופלת לא הראתה סימנים של דחיסת עצב היקפי, נשללה רדיקולופתיה ספונדילוטית צוואר הרחם. בנוסף, נשלל כאב הנגרם כתוצאה ממתיחת שרירים ומחלות ראומטיות מכיוון שלא היה מתאם ברור בין תסמיני הכאב לשינויי טמפרטורה בחולה 3,4.
מכיוון שהטיפול השמרני לא היה יעיל, הומלץ על טיפול כירורגי למטופל. ניתוח ACHDF נבחר לטיפול במחלה מכיוון שניתן היה להבחין באוסטאופיט בצילום הרנטגן וב-CT של המטופל במקטע C6/7 (איור 1A,B, חץ צהוב). בינתיים, ניתן היה להבחין בצל בעל אות נמוך הבולט לאחור ולוחץ על השק הדוראלי ב-MRI ב-C6/7 (איור 1C, חץ צהוב). הדמיית CT קשתית חשפה אוסטאופיטים הבולטים מהשוליים האחוריים של גוף החוליה ב~5.7 מ"מ, אשר דחסו את חוט השדרה לא רק ברמות הדיסק אלא גם מאחורי גוף החוליה הצווארי ב-C6 ו-C7. ניתן היה להבחין בפריצת דיסק ב-C5/6, בעוד ש-C4/5 סבל מפריצת דיסק קלה יחסית. בהתאם להמלצות ועדת עמוד השדרה של WFNS5, בוצעו כריתת גופות C6 וכריתת דיסק C4/5 לטיפול במחלה. כאבי הצוואר וחוסר התחושה של המטופלת השתפרו לאחר הניתוח, ולמרות שבדיקה גופנית לא הראתה התאוששות משמעותית של כוח השרירים, המטופלת דיווחה על שיפור בתפיסתה את כוח השרירים שלה. לא נצפו סיבוכים משמעותיים לאחר הניתוח.
Protocol
הפרוטוקול אושר ופעל בהתאם להנחיות ועדת האתיקה של בית החולים השלישי של האוניברסיטה הרפואית של הביי. התקבלה הסכמה מדעת מהמטופלים להכללתם ולנתונים שנוצרו כחלק ממחקר זה.
1. הכנה טרום ניתוחית
- החל את קריטריוני ההכללה הבאים.
- ודא שהבדיקה הרדיולוגית מראה שלוש רמות חולים או יותר.
- ודא שהתסמינים נגרמים על ידי שינויים פתולוגיים בחוליות צוואר הרחם ללא הכללת מחלות מערכתיות אחרות.
- חפש היפרטוניה, היפררפלקסיה, סימנים פתולוגיים חיוביים או תסמינים של פגיעה בנוירונים מוטוריים עליונים.
- החל את קריטריוני ההכללה הבאים.
- לא לכלול את אלה שאובחנו עם רדיקולופתיה ספונדילוטית צוואר הרחם.
- אל תכלול מטופלות שעברו ניתוח צוואר הרחם או שיש להן היסטוריה של פגיעה בצוואר הרחם.
- אל תכלול חולים עם גידול או דלקת בצוואר הרחם.
- לא לכלול חולים עם אוסיפיקציה חמורה של הרצועה האורכית האחורית.
- לאחר ביצוע הרדמה כללית ואינטובציה של קנה הנשימה, הניחו את המטופל במצב שכיבה על שולחן הניתוחים.
- הניחו כרית גלילית על החלק האחורי של צוואר המטופל כדי לשמור על עמוד השדרה הצווארי במצב מתיחת יתר.
- יש לחטא את אזור הניתוח ביוד ואלכוהול, ולאחר מכן להניח את הסדינים הסטריליים על המטופל.
2. חשיפה לנגעים
- בצע חתך רוחבי או אורכי ימני (בהתאם להעדפת המנתח) שבמרכזו מקטעי האיחוי (לוקליזציה לפי סמני פני הגוף).
- השתמש באזמל כדי לחתוך את העור, והשתמש באלקטרוטום אלקטרו-קואגולציה כדי לבודד את הרקמה התת עורית ולחתוך את הפלטיזמה מיואידים (לחתוך את שריר האומוהיואיד אם היקף הניתוח גדול ואין צורך לתפור את השריר).
- קבע את דופק הצוואר ומיקום נדן הצוואר בעזרת אצבע. בצע דיסקציה קהה של השריר המדיאלי למעטפת הצוואר עד לפאשיה הקדם-חולייתית
- השתמש במנתק פריוסטאלי כדי להפריד את השריר לאורך נקודות ההתקשרות. השתמש במחזיר זפק כדי למשוך את מבני בלוטת התריס וקנה הנשימה לצד שמאל של המטופל.
- השתמש באלקטרוטום אלקטרו-קרישה כדי לחתוך את הפאשיה הקדם-חולייתית ולחשוף את גוף החוליות; לאחר מכן, השתמש במפזר צוואר הרחם כדי להרחיב את החלל הבין חולייתי.
3. דקומפרסיה
- ניתוח ACDF
- השתמש באזמל כדי לחתוך את הכמות הנדרשת של טבעת פיברוזוס. לאחר מכן, השתמש בקורט ובמהדק גרעין עיסת כדי להסיר את הגרעין עד לחשיפת הדורה השתמש בכריתת למינקטומיה כדי להסיר את לוחות הקצה והעצם ההיפרפלסטית.
- השתמש בדיסקטור עצבי כדי לחפש דחיסה פוטנציאלית, והשתמש כדי להסיר חלק מקצה גוף החוליה האחורי כדי לבצע דקומפרסיה.
- הכנס כלוב היתוך בין-גופי בגודל מתאים מלא בעצם אוטולוגית לחלל הבין חולייתי.
- ניתוח ACCF
- השתמש במלקחיים כדי להסיר את גוף החוליה הממוקם בין שני דיסקים חולים. השתמש בקורט ובגרעין עיסה clamp כדי להסיר את שני הדיסקים ולוחות הקצה המותאמים, בדומה לשלב 3.1.1.
- לאחר חשיפת הדורה השתמש בדיסקטור העצבים כדי לחפש דחיסה פוטנציאלית. השתמש בספוגי ג'לטין או בג'לטין נוזלי בליווי חתיכות כותנה מוח כדי לעצור דימום.
- הכנס כלוב רשת טיטניום בגודל מתאים מלא בעצם אוטולוגית לחלל שבין שתי החוליות.
4. קיבוע צלחת טיטניום
- בחר צלחת טיטניום באורך מתאים כדי לכסות את הקטע הכירורגי. השתל שישה ברגים בחוליות כדי לקבע את לוחית הטיטניום.
5. סגירת החתך
- השתמש במי מלח כדי לשטוף את אזור הניתוח, ולעורר המוסטזיס עם אלקטרו-קואגולציה דו קוטבית. מלאו את החלל באמצעות ספוגי ג'לטין, והכנסו צינור ניקוז.
- השתמש בתפר קטוע כדי לסגור את הפאשיה והעור השטחיים (חומר תפר בגודל 2-0).
הערה: ניתן לבחור את שיטת התפירה בהתאם להעדפת המפעיל או לבקשת המטופל.
6. טיפול לאחר הניתוח
- מדוד את אובדן הדם דרך בקבוק הניקוז בכל יום. כאשר אובדן הדם היומי נמוך מ- 50 מ"ל, ניתן להסיר את צינור הניקוז.
- אפשר למטופל ללכת עם תמיכת צווארון מופרד ביום שלאחר הניתוח. ייעץ למטופל להמשיך ללבוש את התמיכה למשך 1.5 חודשים.
תוצאות
סריקות ה-CT וה-MRI חשפו פריצת דיסק במקטעי צוואר הרחם C3-C7 והתעצמות ב-C6-C7 (איור 1). למרות של-C3-C4 היו שינויים פתולוגיים, לא נצפתה דחיסת חוט השדרה. כתוצאה מכך, C4-C7 נבחר כמקטע הכירורגי. ציון ה-VAS לאחר הניתוח ירד מ-5 לפני הניתוח ל-3 לאחר 3 חודשים ו-1 לאחר 20 חודשים. ציון ה-JOA עלה מ-7 לפני הניתוח ל-8 לאחר 3 חודשים ול-12 לאחר 20 חודשים. כאבי הצוואר התרחשו רק אם המטופל הרכין את ראשו במשך זמן רב; חוסר התחושה ואובדן כוח השרירים בגפיים עדיין היו קיימים, אך היו טובים יותר בהשוואה לרמות שלפני הניתוח במעקב האחרון. צילום רנטגן לאחר הניתוח לא גילה סיבוכים משמעותיים הקשורים להשתלה (איור 1)6.
במחקר קודם, השווינו את התוצאות הקליניות בין ACDF רב-שכבתי ל-ACHDF6. התוצאות הראו כי ACHDF היה דומה לניתוח ACDF במונחים של טראומה תוך ניתוחית, כפי שהוערך על ידי אשפוז, זמן ניתוח ואיבוד דם תוך ניתוחי, כמו גם פרמטרים של הדמיה, כולל זווית קוב וגובה העמוד הקדמי. למעט תחזוקה ארוכת טווח של גובה העמוד הקדמי ברמת האיחוי, לניתוח ACDF רב-שכבתי היו תוצאות טובות יותר מבחינת שמירה על גובה העמוד הקדמי יציב בהשוואה לניתוח ACHDF, אם כי הבדל זה לא השפיע על ציוני ה-VAS או ה-JOA של המטופלים (טבלה 1 וטבלה 2)6.
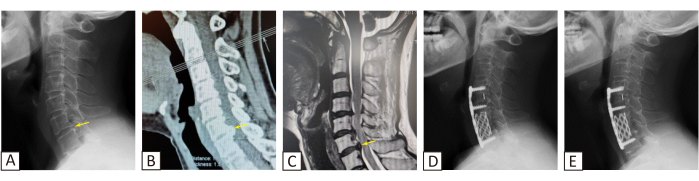
איור 1: הדמיה לפני ואחרי הניתוח. צילום הרנטגן של המטופל (A) לפני הניתוח, (B) CT ו-(C) MRI וצילומי רנטגן לאחר הניתוח לאחר (D) 3 חודשים ו-(E) 20 חודשים. נתון זה שונה מ-Tian et al.6. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
| ACDF (n=43) | ACHDF (n=23) | ערך Z | ערך P | |
| אשפוז (ימים) | 12.11 (± 4.02) | 13.65 (± 3.27) | - | 0.121 |
| זמן פעולה (דקות) | 133.63 (± 34.22) | 136.09 (± 41.40) | - | 0.797 |
| איבוד דם (מ"ל) | 200 (IQR=200) | 200 (IQR=200) | -0.314 | 0.754 |
| VAS (לפני ניתוח) | 2 (IQR=4) | 3 (IQR=3) | -0.979 | 0.328 |
| VAS (מעקב אחרון) | 1 (IQR=2)* | 1 (IQR=2)* | -0.17 | 0.865 |
| JOA (טרום ניתוח) | 8 (IQR=2) | 8 (IQR=2) | -0.868 | 0.385 |
| JOA (מעקב אחרון) | 14 (IQR=1)* | 13 (IQR=2)* | -1.749 | 0.08 |
| שיעור שיפור (%) | 62.50 (IQR=14.44) | 50.00 (IQR=25.56) | -1.619 | 0.105 |
טבלה 1: השוואה בין משך האשפוז (ימים), זמן הניתוח (דקות), איבוד דם (מ"ל), ציון VAS, ציון JOA ושיעור השיפור (%) של שתי הקבוצות עם ACDF לעומת ACHDF. טבלה זו שונתה מ-Tian et al.6. * הבדל מובהק בין המעקב לפני הניתוח למעקב האחרון באותה קבוצה. קיצורים: ACDF = כריתת דיסק צוואר הרחם הקדמית וניתוח איחוי; ACHDF = ניתוח דקומפרסיה ואיחוי היברידי צוואר הרחם הקדמי (השילוב של ACDF ו-ACCF); VAS = סולם אנלוגי חזותי; JOA = האגודה האורתופדית היפנית; IQR = טווחים בין-רבעוניים.
| ACDF (n=43) | ACHDF (n=23) | ערך P | |
| קוב (לפני ניתוח) | 8.67 ± 9.54 | 10.09 ± 10.86 | 0.587 |
| קוב (3 חודשים) | 12.53 ± 5.95∫ | 12.87 ± 6.92∫ | 0.838 |
| קוב (מעקב אחרון) | 11.58 ± 5.89*∫∫ | 11.48 ± 6.73∫∫ | 0.949 |
| גובה (לפני הניתוח) | 76.96 ± 9.72 | 73.10 ± 8.62 | 0.116 |
| גובה (3 חודשים) | 80.89 ± 9.26∫ | 76.56 ± 7.30∫ | 0.057 |
| גובה (מעקב אחרון) | 79.85 ± 9.20*∫∫ | 75.27 ± 7.41*∫∫ | 0.044 |
טבלה 2: השוואה בין זווית קוב (מעלות) וגובה העמודה הקדמית (מ"מ) של שתי הקבוצות עם ACDF לעומת ACHDF. טבלה זו שונתה מ-Tian et al.6 * הבדל משמעותי בין המעקב לפני הניתוח למעקב האחרון באותה קבוצה; ∫ הבדל משמעותי בין מעקב לפני הניתוח למעקב של 3 חודשים באותה קבוצה; ∫∫ הבדל משמעותי בין המעקב של 3 חודשים לבין המעקב האחרון באותה קבוצה. קיצורים: ACDF = כריתת דיסק צוואר הרחם הקדמית וניתוח איחוי; ACHDF = ניתוח דקומפרסיה ואיחוי היברידי צוואר הרחם הקדמי (השילוב של ACDF ו-ACCF).
Discussion
מיאלופתיה ספונדילוטית רב-שכבתית של צוואר הרחם היא מחלה הפוגעת בדיסקים בין חולייתיים מרובים. זה מגביר את חומרת ההפרעה, מקשה על השגת פרוגנוזה טובה, ומקשה על קביעת המקטע האחראי מאשר עבור CSM ברמה אחת. מבחינה קלינית, ציון mJOA משמש בדרך כלל לדירוג CSM. ציון mJOA ≤ 11 נחשב בדרך כלל כחמור, 12-14 הוא בינוני ו-15-17 הוא קל; CSM בינוני וחמור דורש טיפול כירורגי מיידי, בעוד שחולים המדורגים כקלים יכולים להשתמש בטיפול לא ניתוחי1. קלינאים צריכים גם לחשוב על הקשר בין הדמיה לסימנים ותסמינים. אם נצפתה רק דחיסת חוט השדרה בהדמיה אך אין תסמינים, יש לבצע התערבות כירורגית בזהירות. הגישות הקדמיות הנפוצות ביותר ל-MSCM הן ACDF, ACCF ו-ACHDF.
ACDF רב-שכבתי מועדף כאשר לחולים יש מחלה רטרו-חולייתית מינימלית; עם זאת, כאשר נצפתה מחלה רטרו-חולייתית משמעותית, מומלצים ACCF ו-ACHDF7. למרות ש-ACCF יכול לשפר את הראייה הכירורגית ולספק הפחתת לחץ מלאה יותר, מחקרים הראו כי ל-ACCF רב-שכבתי אין יתרון בטיפול ב-MCSM 8,9,10 בשל הנזק הנרחב למבנה עמוד השדרה הצווארי. שתי הטכניקות האחרות מראות יעילות דומה8. ACHDF היא טכניקה המשלבת ACDF ו-ACCF. ACDF משמש לטיפול בנגעים קלים המערבים רק את הדיסק הבין חולייתי, ואילו ACCF משמש לטיפול בנגעים המערבים את הקצה האחורי של גוף החוליות, וכתוצאה מכך דקומפרסיה נרחבת יותר. היתרון של ACHDF הוא השילוב של טראומה קלה מ-ACDF ודקומפרסיה מוחלטת מ-ACCF, המאפשרת טיפול ספציפי למטופל.
על פי מחקר קודם, תיקון קיפוזיס מקומי לקוי, גיל מתקדם, משך ארוך יותר של תסמינים וזווית שיפוע T1 גדולה יותר קשורים לפרוגנוזה גרועה11. כאשר דחיסה גבית לחוט השדרה בולטת או שיש היצרות כללית בעמוד השדרה ב- MCSM, כגון אוסיפיקציה של הרצועה האורכית האחורית, דקומפרסיה מהצד הגחוני מסוכנת. זה יכול לגרום לסיבוכים כגון נזק עצבי יאטרוגני ודליפת נוזל מוחי שדרתי. במקרים אלה, למינופלסטיקה ולמינוטומיה12 - שני ניתוחי הגישה האחורית הבולטים המשתמשים באפקט הקשת כדי להרחיב את תעלת עמוד השדרה - הם אפשרויות בטוחות יותר. פגיעה נוירולוגית, כלי דם או וושט עלולה להתרחש אם למנתחים אין הבנה מעמיקה של האנטומיה הכירורגית, וסיבוכים הקשורים לשתלים כגון עקירת שתל וכישלון איחוי עלולים להתרחש גם על סמך בחירה לא נכונה של שתלים. לכן, מנתחים צריכים להיות מודעים לתכונות המכניות של השתלים ולבחור לוחות וברגים מטיטניום בגודל מתאים כדי למנוע סיבוכים5.
יש לבצע בזהירות את השלבים הכרוכים בהסרת הדיסק בניתוח זה. כאשר מתקרבים לרצועה האורכית האחורית, יש לנקוט באמצעי זהירות נוספים כדי למנוע פגיעה בדורה. דימום נימי עלול להתרחש במהלך הסרת הרצועה האורכית האחורית, ויש להימנע משימוש במלקחיים דו-קוטביים עקב הסיכון לנזק עצבי. דחיסה עם ספוגי ג'לטין וחתיכות כותנה במוח היא דרך טובה לעצור או לטפל בדליפת נוזל מוחי שדרתי. גורם קריטי נוסף הוא התמקדות בהתאוששות עקמומיות צוואר הרחם, המהווה אינדיקטור חשוב ליעילות לאחר הניתוח13,14. קמירות קלה של עמוד השדרה הצווארי מרפדת את חוט השדרה ומהווה גם גורם מגן מפני תסמינים ציריים15. זה קריטי לקחת בחשבון את המיקום לפני הניתוח, את היקף הסחת הדעת של החלל הבין חולייתי, ואת הבחירה של כלוב היתוך בין-גופי בגודל מתאים וכלוב טיטניום. בעת גיבוש אסטרטגיות אלו, מנתחים צריכים גם לקחת בחשבון שלחלק מהאנשים יש עמוד שדרה ישר מבחינה פיזיולוגית או עמוד שדרה קיפוטי16,17, תלוי במין, גיל, אזור וגורמים אחרים.
לפעולה ההיברידית יש כמה מגבלות בהשוואה ל-ACDF. ל-ACDF יש תוצאות טובות יותר לטווח הארוך מבחינת שיקום גובה העמוד הקדמי6. בשל ההבדלים בטווח ובקשיות בין כלוב הטיטניום לכלוב האיחוי הבין-גופי, עצם מבטלת נתונה ללחץ רב יותר ב-ACCF מאשר ב-ACDF. מחקר השוואתי בדק את ההבדלים בין היתוך בין גופים של טיטניום ופוליאתרקטון (PEEK) וגילה שלכלובי טיטניום ו-PEEK היו שיעורי היתוך דומים, אך לטיטניום היה שיעור שקיעה גבוה יותר18. מחקר אלמנטים סופיים השווה את המאפיינים הביומכניים של ACDF, ACCF ו-ACHDF ב-MCSM ומצא כי לקבוצת ה-ACCF היה הלחץ הגבוה ביותר על הדיסק הבין חולייתי. לעומת זאת, ACDF ללא קיבוע לוחות טיטניום היה בעל הלחץ הנמוך ביותר19. כדי לפתור חשש זה, החוקרים התמקדו בהתאמת החומר והצורה של כלוב הטיטניום 20,21,22,23, עם תוצאות חיוביות. בשל הרגישות של חוט השדרה, לא כל החולים מועמדים לגישות קדמיות.
גישות אחוריות כגון למינופלסטיקה ולמינוטומיה יכולות להגדיל את נפח תעלת עמוד השדרה בעיקר באמצעות דקומפרסיה עקיפה ולסייע במניעת פגיעה בחוט השדרה מהסרת נגעים כדי להשיג פרוגנוזות דומות24. לפיכך, עבור חולים עם רצועות אורך אחוריות, גישות אחוריות עשויות להשיג תוצאות טובות יותר25. לרוב החולים יכולות להיות תוצאות טובות עם הגישה הקדמית או האחורית בלבד, אך לחלק מהמטופלים יכולים להיות תסמינים שיוריים, שעשויים לנבוע מהפחתת לחץ לא מלאה תוך ניתוחית. לכן, בחולים עם MCSM מורכב, גישה משולבת קדמית ואחורית יכולה לספק הפחתת לחץ נרחבת ויכולה לפצות על חוסר ההתאמה של שימוש בגישה הקדמית או האחורית בלבד. יש לשקול גישות משולבות קדמיות ואחוריות כאשר ספונדילוזיס צוואר השדרה משולב עם קיפוזיס חמור או קבוע או עם אוסטאופורוזיס חמור או כאשר היציבות מושפעת ממעורבות רב-סגמנטלית26. עבור מטופלים עם אוסיפיקציה חמורה של צוואר הרחם של הרצועה האורכית האחורית, ניתוחי תזוזה קדמית הניתנים לשליטה ואיחוי מספקים יתרונות ייחודיים27 בהשוואה לניתוח למינופלסטיקה. מחקר זה מדגים טכניקה כירורגית היברידית המשלבת ACDF ו-ACCF לטיפול ב-MCSM. לטכניקה היברידית זו יש את היתרונות של הליכי ACDF ו-ACCF כאחד, ולכן ניתן להשתמש בה ביעילות לטיפול ב-MCSM ולהפיק תוצאות משביעות רצון.
Disclosures
למחברים אין ניגודי אינטרסים לחשוף.
Acknowledgements
ללא.
Materials
| Name | Company | Catalog Number | Comments |
| Adhesive | Biatain | 3420 | 12.5 x 12.5 cm |
| Bipolar electrocoagulation tweezers | Juan'en Medical Devices Co.Ltd | BZN-Q-B-S | 1.2 x 190 mm |
| Bone wax | ETHICON | W810T | 2.5 g |
| High frequency active electrodes | ZhongBangTianCheng | GD-BZ | GD-BZ-J1 |
| interbody fusion cage | WEGO | 900200013 | 5 x 16 x 13 mm |
| Laminectomy rongeur | Qingniu | 2051.03 | 220 x 1.5 x 130° |
| Laminectomy rongeur | Qingniu | 2054.03 | 220 x 3.0 x 130° |
| Pituitary rongeur | Qingniu | 2028.01 | 220 x 3.0 mm |
| Pituitary rongeur | Qingniu | 2028.02 | 220 x 3.0 mm |
| self-tapping screw | WEGO | 700054012 | 4.0 x 12 mm |
| spreader | WEGO | 818-021 | - |
| Surgical drainage catheter set | BAINUS MEDICAL | SY-Fr16-C | 100-400 mL |
| Surgical film | 3L | SP4530 | 45 x 30 cm |
| titanium plate | WEGO | 700000057 | 57.5 mm |
| Titanium cage | WEGO | 9051028 | 10 x 28 mm |
References
- Badhiwala, J. H., et al. Degenerative cervical myelopathy - Update and future directions. Nature Reviews Neurology. 16 (2), 108-124 (2020).
- Carrier, C. S., Bono, C. M., Lebl, D. R. Evidence-based analysis of adjacent segment degeneration and disease after ACDF: A systematic review. Spine Journal. 13 (10), 1370-1378 (2013).
- Farbu, E. H., et al. Working in a cold environment, feeling cold at work and chronic pain: A cross-sectional analysis of the Tromso Study. BMJ Open. 9 (11), e031248(2019).
- Azzouzi, H., Ichchou, L. Seasonal and weather effects on rheumatoid arthritis: Myth or reality. Pain Research and Management. 2020, 5763080(2020).
- Deora, H., et al. Anterior surgical techniques for cervical spondylotic myelopathy: WFNS Spine Committee recommendations. Neurospine. 16 (3), 408-420 (2019).
- Tian, X., et al. Treatment of three-level cervical spondylotic myelopathy using ACDF or a combination of ACDF and ACCF. Frontiers in Surgery. 9, 1021643(2022).
- Wilson, J. R., et al. State of the art in degenerative cervical myelopathy: An update on current clinical evidence. Neurosurgery. 80, S33-S45 (2017).
- Badhiwala, J. H., et al. A comparison of the perioperative outcomes of anterior surgical techniques for the treatment of multilevel degenerative cervical myelopathy. Journal of Neurosurgery. Spine. , (2020).
- Katz, A. D., Mancini, N., Karukonda, T., Cote, M., Moss, I. L. Comparative and predictor analysis of 30-day readmission, reoperation, and morbidity in patients undergoing multilevel ACDF versus single and multilevel ACCF using the ACS-NSQIP dataset. Spine. 44 (23), E1379-E1387 (2019).
- Wang, T., et al. Anterior cervical discectomy and fusion versus anterior cervical corpectomy and fusion in multilevel cervical spondylotic myelopathy: A meta-analysis. Medicine. 95 (49), e5437(2016).
- Cheng, X. J., Jin, L., Wang, X., Zhang, W., Shen, Y. Predictors of poor outcome in cervical spondylotic myelopathy patients underwent anterior hybrid approach: Focusing on change of local kyphosis. Journal of Orthopaedic Surgery and Research. 15 (1), 369(2020).
- Huang, M., Gao, X., Cheng, J., Han, J., Liu, J. Laminoplasty versus laminectomy and fusion for multilevel cervical compressive myelopathy: A meta-analysis. Medicine. 95 (23), e03588(2016).
- Xia, C., Shi, F., Chen, C., Lv, J., Chen, Q. Clinical efficacy and safety of anterior cervical decompression versus segmental fusion and posterior expansive canal plasty in the treatment of multilevel cervical spondylotic myelopathy. Journal of Healthcare Engineering. 2022, 7696209(2022).
- Goto, S., Kita, T. Long-term follow-up evaluation of surgery for ossification of the posterior longitudinal ligament. Spine. 20 (20), 2247-2256 (1995).
- Wang, L. F., Dong, Z., Miao, D. C., Shen, Y., Wang, F. Risk factor analysis of axial symptoms after single-segment anterior cervical discectomy and fusion: A retrospective study of 113 patients. Journal of International Medical Research. 47 (12), 6100-6108 (2019).
- Been, E., Shefi, S., Soudack, M. Cervical lordosis: The effect of age and gender. Spine Journal. 17 (6), 880-888 (2017).
- Yu, M., et al. Analysis of cervical and global spine alignment under Roussouly sagittal classification in Chinese cervical spondylotic patients and asymptomatic subjects. European Spine Journal. 24 (6), 1265-1273 (2015).
- Seaman, S., Kerezoudis, P., Bydon, M., Torner, J. C., Hitchon, P. W. Titanium vs. polyetheretherketone (PEEK) interbody fusion: Meta-analysis and review of the literature. Journal of Clinical Neuroscience. 44, 23-29 (2017).
- Li, Z., Liu, H., Yang, M., Zhang, W. A biomechanical analysis of four anterior cervical techniques to treating multilevel cervical spondylotic myelopathy: A finite element study. BMC Musculoskeletal Disorders. 22 (1), 278(2021).
- vanden Brink, W., Lamerigts, N. Complete osseointegration of a retrieved 3-D printed porous titanium cervical cage. Frontiers in Surgery. 7, 526020(2020).
- Wang, Y., et al. A novel anatomic titanium mesh cage for reducing the subsidence rate after anterior cervical corpectomy: A finite element study. Scientific Reports. 11 (1), 15399(2021).
- Zhang, T., Guo, Y., Zhang, D., Zhao, R., Hu, N. Titanium cage in comparison with nano-hydroxyapatite bone graft substitutes in cervical reconstruction. Journal of Biomedical Nanotechnology. 17 (7), 1448-1452 (2021).
- Lu, T., et al. Construction of a new cervical anatomically adaptive titanium mesh cage based on measurements of cervical geometry: A morphological and cadaveric study. Experimental and Therapeutic Medicine. 22 (5), 1256(2021).
- Hitchon, P. W., et al. Anterior and posterior approaches for cervical myelopathy: Clinical and radiographic outcomes. Spine. 44 (9), 615-623 (2019).
- Sun, Y., Li, L., Zhao, J., Gu, R. Comparison between anterior approaches and posterior approaches for the treatment of multilevel cervical spondylotic myelopathy: A meta-analysis. Clinical Neurology and Neurosurgery. 134, 28-36 (2015).
- Cervical Spondylotic Myelopathy: Surgical Treatment Options. Orthoinfo. , Available from: https://orthoinfo.aaos.org/en/treatment/cervical-spondylotic-myelopathysurgical-treatment-options/ (2022).
- Kong, Q. J., et al. Anterior controllable antedisplacement and fusion (ACAF) vs posterior laminoplasty for multilevel severe cervical ossification of the posterior longitudinal ligament: Retrospective study based on a two-year follow-up. Orthopaedic Surgery. 13 (2), 474-483 (2021).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved