Method Article
颈椎前路混合减压融合手术治疗多节段性脊髓型颈椎病
摘要
本文介绍了一种混合手术技术,该技术将颈前椎间盘切除术和融合术与颈椎前部切除术和融合术相结合,以治疗多节段脊髓型颈椎病患者。
摘要
脊髓型颈椎病 (CSM) 是一种常见疾病,由椎间盘突出、后纵韧带骨化和其他导致脊髓压迫的病理变化引起。CSM 进展隐匿,伴有轻度上肢麻木,患者往往会忽视这一点。随着病情恶化,患者可能会出现跛行、精细运动活动受限,并最终失去日常活动。保守治疗,例如物理治疗和药物治疗,通常对 CSM 无效。一旦认为需要手术,减压手术是最好的选择。到目前为止,颈椎前路椎间盘切除术和融合术 (ACDF) 和颈椎前路椎体切除术和融合术 (ACCF) 都已被普遍用于治疗 CSM。此外,一种将 ACDF 与 ACCF 相结合的混合手术已被用于治疗一些 CSM 病例,并取得了令人满意的结果。因此,本研究旨在介绍这种混合手术技术,并根据其患者的成功率对其进行倡导。
引言
脊髓型颈椎病 (CSM) 是颈神经功能障碍的常见原因。其特征是颈椎管获得性狭窄、骨关节炎变性或脊柱韧带畸变1。由于疾病的病理特征,保守治疗无法有效消除日益增加的压迫,需要及时手术干预。在临床实践中,颈椎前路椎间盘切除术和融合术 (ACDF) 通常是单节段 CSM2 的首选。尽管可用的手术多种多样,但多节段脊髓型颈椎病 (MCSM) 的最佳手术仍存在争议。
在 MCSM 病例中,脊髓的典型压迫来自腹侧,这种压迫会导致中枢和周围神经损伤症状。通常需要宫颈手术来治疗 MCSM。有两种常见的手术方法:前路手术和后路手术。前路入路包括 ACDF、颈椎前路椎体切除术和融合术 (ACCF) 以及颈椎前路混合减压融合手术 (ACHDF,ACDF 和 ACCF 的组合)。这些前路手术适用于腹侧压迫脊髓的 MCSM。ACHDF 作为一种混合手术技术的好处包括保持颈椎的前柱和中柱,同时确保尽可能多的减压,并允许外科医生定制他们的手术策略。在这项研究中,我们旨在介绍结合 ACDF 和 ACCF 治疗 MCSM 的 ACHDF 技术。
案例介绍
一名 50 岁女性患者,主诉颈部疼痛 1.5 年,左肢麻木 7 个月,收治河北医科大学第三医院脊柱外科。获得患者的同意,在这项研究中使用她的病史。该患者的主要症状因日常活动而加重,休息后缓解,与体温变化无关。该患者在当地诊所接受了保守治疗,包括输血疗法和针灸,但她的症状没有成功缓解。体格检查显示左二头肌和肱三头肌力量下降(3 级)和左下肢肌肉群(4 级),以及二头肌和肱三头肌腱反射减弱。霍夫曼征和巴宾斯基征都是负数。
诊断、评估和计划
患者接受了宫颈 X 光检查、CT 扫描、MRI 和实验室检查,为手术做准备。放射学检查显示颈椎生理曲率变直、椎间盘突出和脊髓压迫。患者的视觉模拟量表 (VAS) 为 5,颈椎日本骨科协会评分 (JOA) 为 7。根据肌力下降、腱反射减弱和肢体麻木的症状诊断为脊髓型颈椎病。由于患者没有表现出周围神经压迫的迹象,因此排除了颈椎神经根病。此外,由于患者的疼痛症状与温度变化之间没有明显的相关性,因此排除了肌肉劳损和风湿病引起的疼痛 3,4。
由于保守治疗无效,建议患者进行手术治疗。选择 ACHDF 手术来治疗该疾病,因为可以在患者的 X 射线和 CT 中观察到 C6/7 段的骨赘(图 1A、B,黄色箭头)。同时,在 C6/7 的 MRI 上可以观察到向后突出并压迫硬脑膜囊的低信号阴影(图 1C,黄色箭头)。矢状位 CT 成像显示骨赘从椎体后缘突出 ~5.7 毫米,这不仅在椎间盘水平压迫脊髓,而且在 C6 和 C7 中也压迫了颈椎体后面的脊髓。在 C5/6 中可以观察到椎间盘突出,而 C4/5 则相对轻微地出现椎间盘突出。根据 WFNS 脊柱委员会5 的建议,进行了 C6 椎体切除术和 C4/5 椎间盘切除术来治疗该疾病。手术后患者颈部疼痛和麻木有所改善,虽然体格检查显示肌肉力量没有明显恢复,但患者报告她自己对肌肉力量的感知有所改善。未观察到重大术后并发症。
研究方案
该方案获得批准并遵循河北医科大学第三医院伦理委员会的指导方针。获得患者的知情同意,以纳入他们以及作为本研究的一部分生成的数据。
1. 术前准备
- 应用以下纳入标准。
- 确保放射学检查显示 3 个或更多病变水平。
- 确保症状是由颈椎的病理变化引起的,不包括其他全身性疾病。
- 寻找肌张力亢进、反射亢进、阳性病理体征或上运动神经元损伤的症状。
- 应用以下排除标准。
- 排除诊断为神经根型颈椎病的患者。
- 排除接受过颈椎手术或有颈椎损伤史的患者。
- 排除宫颈肿瘤或炎症患者。
- 排除后纵韧带严重骨化的患者。
- 进行全身麻醉和气管插管后,将患者仰卧位放在手术台上。
- 在患者颈部后部放置一个圆柱形枕头,以保持颈椎处于过度伸展位置。
- 用碘酒和酒精对手术区域进行消毒,然后将无菌床单盖在患者身上。
2. 病灶暴露
- 以融合节段为中心(根据体表标志物定位),做一个右横向或纵向切口(取决于外科医生的偏好)。
- 用手术刀切开皮肤,用电凝电切片机隔离皮下组织,切开颈阔肌肌(手术范围大,不需要缝合肌肉,切开舌骨肌)。
- 用手指确定颈动脉脉搏和颈动脉鞘位置。对颈动脉鞘内侧直至椎前筋膜的肌肉进行钝性解剖。
- 使用骨膜分离器沿附着点分离肌肉。使用甲状腺肿牵开器将甲状腺和气管食管结构拉到患者的左侧。
- 使用电凝电切片机切割椎前筋膜并暴露椎体;然后,使用颈椎扩张器扩大椎间空间。
3. 解压
- ACDF 手术
- 使用手术刀切开所需量的纤维环。然后,使用刮擦和髓核夹去除髓核,直到硬脑膜暴露。使用椎板切除术 Rugeur 去除终板和增生性骨。
- 使用神经解剖器搜索潜在的压迫,并用于去除椎体后缘的一部分以进行减压。
- 将一个大小合适的椎间融合笼插入椎间隙,里面装满了自体骨。
- 澳洲华人公益金手术
- 使用镊子切除位于两个病变椎间盘之间的椎体。使用刮刀和髓核夹卸下两个调整后的圆盘和终板,类似于步骤 3.1.1。
- 硬脑膜暴露后,使用神经解剖器寻找可能的压迫。使用明胶海绵或液体明胶配脑棉片止血。
- 将一个大小合适的钛网笼插入两个椎骨之间的空间。
4. 钛板固定
- 选择适当长度的钛板来覆盖手术段。将 6 颗螺钉植入椎骨以固定钛板。
5. 闭合切口
- 使用生理盐水冲洗手术区域,并通过双极电凝引出止血。使用明胶海绵填充空隙,并插入引流管。
- 使用间断缝合闭合浅筋膜和皮肤(2-0 号缝合材料)。
注意:可以根据作员的偏好或患者的要求选择缝合方法。
6. 术后护理
- 每天通过引流瓶测量失血量。当每日失血量小于 50 mL 时,可拔除引流管。
- 让患者在手术后第二天使用单独的项圈支撑行走。建议患者继续佩戴护具 1.5 个月。
结果
CT 和 MRI 扫描显示颈段 C3-C7 椎间盘突出和 C6-C7 骨化(图1)。虽然 C3-C4 有病理变化,但未观察到脊髓压迫。结果,选择 C4-C7 作为手术段。术后 VAS 评分由术前 5 分下降至 3 个月时 3 分和 20 个月时 1 分。JOA 评分由术前 7 分提高到 3 个月时的 8 分和 20 个月时的 12 分。只有当患者长时间低头时,才会出现颈部疼痛;四肢麻木和肌肉力量丧失仍然存在,但与上次随访中的术前水平相比有所好转。术后 X 光检查显示没有明显的植入物相关并发症(图 1)6。
在之前的一项研究中,我们比较了多水平 ACDF 和 ACHDF6 之间的临床结果。结果显示,ACHDF 在术中创伤方面与 ACDF 手术相当,通过住院、手术时间和术中失血量以及影像学参数(包括 Cobb 角和前柱高度)进行评估。除了在融合水平长期维持前柱高度外,与 ACHDF 手术相比,多节段 ACDF 手术在保持前柱高度稳定方面具有更好的结果,尽管这种差异不会影响患者的 VAS 或 JOA 评分(表 1 和 表 2)6。
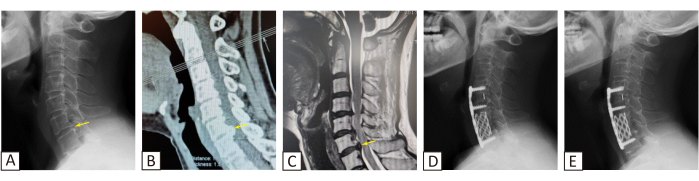
图 1:术前和术后成像。患者在 (D) 3 个月和 (E) 20 个月的 (A) 术前 X 光片、(B) CT 和 (C) MRI 和术后 X 光片图像。该图已从 Tian et al.6 修改而来。请单击此处查看此图的较大版本。
| ACDF (n=43) | ACHDF (n=23) | Z 值 | P 值 | |
| 住院时间(天) | 12.11 (± 4.02) | 13.65 (± 3.27) | - | 0.121 |
| 作时间 (min) | 133.63(± 34.22) | 136.09 (± 41.40) | - | 0.797 |
| 失血量 (mL) | 200 (IQR=200) | 200 (IQR=200) | -0.314 | 0.754 |
| VAS(术前) | 2 (IQR=4) | 3 (IQR=3) | -0.979 | 0.328 |
| VAS(最后一次随访) | 1 (IQR=2)* | 1 (IQR=2)* | -0.17 | 0.865 |
| JOA (术前) | 8 (IQR=2) | 8 (IQR=2) | -0.868 | 0.385 |
| JOA (最后一次随访) | 14 (IQR=1)* | 13 (IQR=2)* | -1.749 | 0.08 |
| 改善率 (%) | 62.50 (IQR=14.44) | 50.00 (IQR=25.56) | -1.619 | 0.105 |
表 1:ACDF 与 ACHDF 两组住院时间 (天) 、手术时间 (min)、失血量 (mL) 、VAS 评分、JOA 评分和改善率 (%) 的比较。 此表已从 Tian et al.6 修改而来。* 同一组术前和末次随访差异显著。缩写:ACDF = 颈椎前路椎间盘切除术和融合手术;ACHDF = 颈椎前路混合减压融合手术(ACDF 和 ACCF 的组合);VAS = 视觉模拟量表;JOA = 日本骨科协会;IQR = 四分位距。
| ACDF (n=43) | ACHDF (n=23) | P 值 | |
| Cobb (术前) | 8,67 ± 9,54 | 10,09 ± 10,86 | 0.587 |
| Cobb (3 个月) | 12.53 ± 5.95∫ | 12.87 ± 6.92∫ | 0.838 |
| Cobb(最后一次随访) | 11.58 ± 5.89*∫∫ | 11.48 ± 6.73∫∫ | 0.949 |
| 身高(作前) | 76,96 ± 9,72 | 73,10 ± 8,62 | 0.116 |
| 身高 (3 个月) | 80.89 ± 9.26∫ | 76.56 ± 7.30∫ | 0.057 |
| 身高(最后一次随访) | 79.85 ± 9.20*∫∫ | 75.27 ± 7.41*∫∫ | 0.044 |
表 2:ACDF 与 ACHDF 组两组的 Cobb 角(度)和前柱高度 (mm) 的比较。 此表已从 Tian 等人修改6 * 同一 组术前与末次随访的显着差异;∫同一组术前与 3 个月随访差异有统计学意义;∫∫同一组 3 个月随访与最后一次随访之间存在显著差异。缩写:ACDF = 颈椎前路椎间盘切除术和融合手术;ACHDF = 颈椎前路混合减压融合手术(ACDF 和 ACCF 的组合)。
讨论
多节段性脊髓型颈椎病是一种影响多个椎间盘的疾病。这增加了疾病的严重程度,使得获得良好的预后更具挑战性,并且使得确定负责的节段比单节段 CSM 更难。临床上,mJOA 评分通常用于对 CSM 进行分级。mJOA 评分≤ 11 分通常被认为是重度,12-14 分是中度,15-17 分是轻度;中度和重度 CSM 需要及时手术治疗,而轻度患者可以使用非手术治疗1。临床医生还应考虑影像学检查与体征和症状之间的联系。如果影像学检查仅观察到脊髓压迫,但未出现任何症状,则应谨慎进行手术干预。MSCM 最常见的前路入路是 ACDF、ACCF 和 ACHDF。
当患者有轻微的椎后疾病时,多节段 ACDF 是首选;然而,当观察到明显的椎后疾病时,建议使用 ACCF 和 ACHDF7。尽管 ACCF 可以改善手术视力并提供更彻底的减压,但研究表明,由于对颈椎结构的广泛损伤,多节段 ACCF 在治疗 MCSM 8,9,10 方面没有优势。其他两种技术显示出相似的功效8 (effective 8)。ACHDF 是一种结合了 ACDF 和 ACCF 的技术。ACDF 用于治疗仅累及椎间盘的轻微病变,而 ACCF 用于治疗涉及椎体后缘的病变,导致更广泛的减压。ACHDF 的优势在于 ACDF 的轻微创伤和 ACCF 的完全减压相结合,从而允许进行患者特异性治疗。
根据之前的一项研究,局部脊柱后凸矫正不良、高龄、症状持续时间较长和 T1 斜角较大与预后不良相关11。当脊髓背侧压迫明显或 MCSM 存在全身椎管狭窄时,例如后纵韧带骨化,从腹侧减压是有风险的。这可能会导致并发症,例如医源性神经损伤和脑脊液渗漏。在这些情况下,椎板成形术和12 号椎板切开术 - 两种突出的后路手术,利用弓弦效应来扩大椎管 - 是更安全的选择。如果外科医生对手术解剖结构没有透彻的了解,可能会发生神经、血管或食管损伤,并且由于植入物选择不当,也可能发生与植入物相关的并发症,例如植入物移位和融合失败。因此,外科医生应了解植入物的机械性能,并选择适当尺寸的钛板和螺钉,以避免并发症5.
在这种手术中去除椎间盘所涉及的步骤必须小心进行。接近后纵韧带时,必须采取额外的预防措施以避免损伤硬脑膜。在切除后纵韧带时可能发生毛细血管出血,由于有神经损伤的风险,应避免使用双极凝血钳。用明胶海绵和脑棉片进行压迫是阻止或治疗脑脊液渗漏的好方法。另一个关键因素是关注宫颈弯曲度恢复,这是术后疗效的重要指标13,14。轻度颈椎凸起可缓冲脊髓,也是预防中轴症状的保护因素15。考虑术前位置、椎间隙牵引的程度以及选择合适尺寸的椎体间融合笼和钛笼至关重要。在制定这些策略时,外科医生还应考虑有些人在生理上具有直棘或后凸棘16,17,具体取决于性别、年龄、地区和其他因素。
与 ACDF 相比,混合作有一些限制。ACDF 在恢复前柱高度方面具有更好的长期结果6。由于钛保持架和椎体间融合保持架之间的跨度和硬度不同,松质骨在 ACCF 中承受的压力比在 ACDF 中大。一项比较研究调查了钛和聚醚醚酮 (PEEK) 椎间融合之间的差异,发现钛和 PEEK 笼具有相似的熔合速率,但钛具有更高的沉降速率18。一项有限元研究比较了 MCSM 中 ACDF 、 ACCF 和 ACHDF 的生物力学特性,发现 ACCF 组对椎间盘的应力最高。相比之下,没有钛板固定的 ACDF 具有最低的应力19。为了解决这一问题,研究人员专注于调整钛保持架的材料和形状 20,21,22,23,并取得了积极成果。由于脊髓的敏感性,并非所有患者都适合前路入路。
椎板成形术和椎板切开术等后路主要通过间接减压来增加椎管体积,并有助于避免因切除病变而损伤脊髓,从而达到类似的预后24。因此,对于后纵韧带患者,后路入路可能会获得更好的结局25。大多数患者单独使用前路或后路可获得良好的结局,但少数患者可能有残留症状,这可能是由于术中减压不完全所致。因此,对于复杂性 MCSM 患者,前路和后路联合入路可以提供广泛的减压,并且可以补偿单独使用前路或后路的不足。当脊髓颈椎病合并严重或固定的脊柱后凸或严重的骨质疏松症时,或当稳定性受到多节段受累的影响时,应考虑前后路联合入路26。对于后纵韧带严重颈骨化的患者,与椎板成形术相比,前路可控前移位和融合手术具有独特的优势27 。本研究展示了一种结合 ACDF 和 ACCF 治疗 MCSM 的混合手术技术。这种混合技术具有 ACDF 和 ACCF 手术的优势,因此可以有效地用于治疗 MCSM 并产生令人满意的结果。
披露声明
作者没有需要披露的利益冲突。
致谢
没有。
材料
| Name | Company | Catalog Number | Comments |
| Adhesive | Biatain | 3420 | 12.5 x 12.5 cm |
| Bipolar electrocoagulation tweezers | Juan'en Medical Devices Co.Ltd | BZN-Q-B-S | 1.2 x 190 mm |
| Bone wax | ETHICON | W810T | 2.5 g |
| High frequency active electrodes | ZhongBangTianCheng | GD-BZ | GD-BZ-J1 |
| interbody fusion cage | WEGO | 900200013 | 5 x 16 x 13 mm |
| Laminectomy rongeur | Qingniu | 2051.03 | 220 x 1.5 x 130° |
| Laminectomy rongeur | Qingniu | 2054.03 | 220 x 3.0 x 130° |
| Pituitary rongeur | Qingniu | 2028.01 | 220 x 3.0 mm |
| Pituitary rongeur | Qingniu | 2028.02 | 220 x 3.0 mm |
| self-tapping screw | WEGO | 700054012 | 4.0 x 12 mm |
| spreader | WEGO | 818-021 | - |
| Surgical drainage catheter set | BAINUS MEDICAL | SY-Fr16-C | 100-400 mL |
| Surgical film | 3L | SP4530 | 45 x 30 cm |
| titanium plate | WEGO | 700000057 | 57.5 mm |
| Titanium cage | WEGO | 9051028 | 10 x 28 mm |
参考文献
- Badhiwala, J. H., et al. Degenerative cervical myelopathy - Update and future directions. Nature Reviews Neurology. 16 (2), 108-124 (2020).
- Carrier, C. S., Bono, C. M., Lebl, D. R. Evidence-based analysis of adjacent segment degeneration and disease after ACDF: A systematic review. Spine Journal. 13 (10), 1370-1378 (2013).
- Farbu, E. H., et al. Working in a cold environment, feeling cold at work and chronic pain: A cross-sectional analysis of the Tromso Study. BMJ Open. 9 (11), e031248(2019).
- Azzouzi, H., Ichchou, L. Seasonal and weather effects on rheumatoid arthritis: Myth or reality. Pain Research and Management. 2020, 5763080(2020).
- Deora, H., et al. Anterior surgical techniques for cervical spondylotic myelopathy: WFNS Spine Committee recommendations. Neurospine. 16 (3), 408-420 (2019).
- Tian, X., et al. Treatment of three-level cervical spondylotic myelopathy using ACDF or a combination of ACDF and ACCF. Frontiers in Surgery. 9, 1021643(2022).
- Wilson, J. R., et al. State of the art in degenerative cervical myelopathy: An update on current clinical evidence. Neurosurgery. 80, S33-S45 (2017).
- Badhiwala, J. H., et al. A comparison of the perioperative outcomes of anterior surgical techniques for the treatment of multilevel degenerative cervical myelopathy. Journal of Neurosurgery. Spine. , (2020).
- Katz, A. D., Mancini, N., Karukonda, T., Cote, M., Moss, I. L. Comparative and predictor analysis of 30-day readmission, reoperation, and morbidity in patients undergoing multilevel ACDF versus single and multilevel ACCF using the ACS-NSQIP dataset. Spine. 44 (23), E1379-E1387 (2019).
- Wang, T., et al. Anterior cervical discectomy and fusion versus anterior cervical corpectomy and fusion in multilevel cervical spondylotic myelopathy: A meta-analysis. Medicine. 95 (49), e5437(2016).
- Cheng, X. J., Jin, L., Wang, X., Zhang, W., Shen, Y. Predictors of poor outcome in cervical spondylotic myelopathy patients underwent anterior hybrid approach: Focusing on change of local kyphosis. Journal of Orthopaedic Surgery and Research. 15 (1), 369(2020).
- Huang, M., Gao, X., Cheng, J., Han, J., Liu, J. Laminoplasty versus laminectomy and fusion for multilevel cervical compressive myelopathy: A meta-analysis. Medicine. 95 (23), e03588(2016).
- Xia, C., Shi, F., Chen, C., Lv, J., Chen, Q. Clinical efficacy and safety of anterior cervical decompression versus segmental fusion and posterior expansive canal plasty in the treatment of multilevel cervical spondylotic myelopathy. Journal of Healthcare Engineering. 2022, 7696209(2022).
- Goto, S., Kita, T. Long-term follow-up evaluation of surgery for ossification of the posterior longitudinal ligament. Spine. 20 (20), 2247-2256 (1995).
- Wang, L. F., Dong, Z., Miao, D. C., Shen, Y., Wang, F. Risk factor analysis of axial symptoms after single-segment anterior cervical discectomy and fusion: A retrospective study of 113 patients. Journal of International Medical Research. 47 (12), 6100-6108 (2019).
- Been, E., Shefi, S., Soudack, M. Cervical lordosis: The effect of age and gender. Spine Journal. 17 (6), 880-888 (2017).
- Yu, M., et al. Analysis of cervical and global spine alignment under Roussouly sagittal classification in Chinese cervical spondylotic patients and asymptomatic subjects. European Spine Journal. 24 (6), 1265-1273 (2015).
- Seaman, S., Kerezoudis, P., Bydon, M., Torner, J. C., Hitchon, P. W. Titanium vs. polyetheretherketone (PEEK) interbody fusion: Meta-analysis and review of the literature. Journal of Clinical Neuroscience. 44, 23-29 (2017).
- Li, Z., Liu, H., Yang, M., Zhang, W. A biomechanical analysis of four anterior cervical techniques to treating multilevel cervical spondylotic myelopathy: A finite element study. BMC Musculoskeletal Disorders. 22 (1), 278(2021).
- vanden Brink, W., Lamerigts, N. Complete osseointegration of a retrieved 3-D printed porous titanium cervical cage. Frontiers in Surgery. 7, 526020(2020).
- Wang, Y., et al. A novel anatomic titanium mesh cage for reducing the subsidence rate after anterior cervical corpectomy: A finite element study. Scientific Reports. 11 (1), 15399(2021).
- Zhang, T., Guo, Y., Zhang, D., Zhao, R., Hu, N. Titanium cage in comparison with nano-hydroxyapatite bone graft substitutes in cervical reconstruction. Journal of Biomedical Nanotechnology. 17 (7), 1448-1452 (2021).
- Lu, T., et al. Construction of a new cervical anatomically adaptive titanium mesh cage based on measurements of cervical geometry: A morphological and cadaveric study. Experimental and Therapeutic Medicine. 22 (5), 1256(2021).
- Hitchon, P. W., et al. Anterior and posterior approaches for cervical myelopathy: Clinical and radiographic outcomes. Spine. 44 (9), 615-623 (2019).
- Sun, Y., Li, L., Zhao, J., Gu, R. Comparison between anterior approaches and posterior approaches for the treatment of multilevel cervical spondylotic myelopathy: A meta-analysis. Clinical Neurology and Neurosurgery. 134, 28-36 (2015).
- Cervical Spondylotic Myelopathy: Surgical Treatment Options. Orthoinfo. , Available from: https://orthoinfo.aaos.org/en/treatment/cervical-spondylotic-myelopathysurgical-treatment-options/ (2022).
- Kong, Q. J., et al. Anterior controllable antedisplacement and fusion (ACAF) vs posterior laminoplasty for multilevel severe cervical ossification of the posterior longitudinal ligament: Retrospective study based on a two-year follow-up. Orthopaedic Surgery. 13 (2), 474-483 (2021).
转载和许可
请求许可使用此 JoVE 文章的文本或图形
请求许可探索更多文章
This article has been published
Video Coming Soon
版权所属 © 2025 MyJoVE 公司版权所有,本公司不涉及任何医疗业务和医疗服务。