Method Article
Messung der gesunden und verletzten Morphologie des Trizeps surae
In diesem Artikel
Zusammenfassung
Die Ultraschallbildgebung wird in klinischen und Forschungsumgebungen immer zugänglicher, und ein konsistentes Protokoll wird für den Vergleich zwischen Studien und für klinische Interpretationen von Vorteil sein. Dieses Protokoll für die Ultraschalluntersuchung ist eine valide und zuverlässige Methode zur Beurteilung der Achillessehnenmorphologie bei gesunden, tendinopathischen und gerissenen Sehnen.
Zusammenfassung
Achillessehnenverletzungen treten während der gesamten Lebensspanne auf und können sich negativ auf die Lebensqualität und die allgemeine Gesundheit auswirken. Die Achillessehnen-Tendinopathie wird im Allgemeinen als Überlastungsverletzung klassifiziert, die mit fusiformer Sehnenverdickung, Neovaskularisation und interstitieller Sehnendegeneration einhergeht. Die aktuelle Literatur deutet darauf hin, dass diese strukturellen Veränderungen langfristig mit Symptomen und geringerer körperlicher Aktivität sowie mit Symptomen und der Funktion der unteren Extremitäten verbunden sind. Chirurgisch und nicht-operativ behandelte Achillessehnenrupturen führen zu einer Vergrößerung der Sehnenquerschnittsfläche (CSA) und einer verlängerten Achillessehne. Beide strukturellen Ergebnisse haben klinische Implikationen, da eine größere CSA die Funktion positiv vorhersagt, während eine erhöhte Sehnenverlängerung eine verminderte Funktion nach einer Achillessehnenruptur vorhersagt. Angesichts des Zusammenhangs zwischen strukturellen Veränderungen, die mit Achillessehnenverletzungen verbunden sind, sowohl für die Schwere der Verletzung als auch für die Genesung von Verletzungen, ist es von entscheidender Bedeutung, die Achillessehnenstruktur zuverlässig und genau quantifizieren zu können. Die Gruppe um Silbernagel hat eine valide und zuverlässige Methode zur effizienten Bewertung der Muskel- und Sehnenstruktur des Trizeps etabliert. In diesem Protokoll wird die muskuloskelettale Ultraschallbildgebung im B-Modus verwendet, um die Struktur des Trizeps zu messen, einschließlich der Achillessehnendicke und der CSA, der Soleus-Dicke und des Vorhandenseins zusätzlicher Befunde (Verkalkungen und Schleimbeutelentzündung). Das erweiterte Sichtfeld im B-Modus wird zur Messung der Achillessehnenlänge und der anatomischen CSA des Gastrocnemius verwendet. Schließlich wird der Power-Doppler verwendet, um intratendinöse Neovaskularisationen zu identifizieren. Die Quantifizierung der Trizeps-surae-Struktur ermöglicht den Vergleich zwischen den Gliedmaßen sowie longitudinale Veränderungen als Reaktion auf Bewegung und Behandlung bei gesunden Personen und Menschen mit Achillessehnenverletzungen. Dieses Protokoll wurde bisher in vielen Forschungsstudien verwendet und erweist sich als wertvoll für das Verständnis des Zusammenhangs zwischen Sehnenstruktur und Verletzungsentwicklung, -schwere und -genesung. Da Ultraschallgeräte immer erschwinglicher und tragbarer werden, erweist sich dieses Protokoll aufgrund seiner schnellen und effizienten Methoden als vielversprechendes klinisches Werkzeug.
Einleitung
Die Achillessehne entspringt an den myotendinösen Übergängen der Musculus gastrocnemius und des Musculus soleus und setzt am hinteren Fersenbein an. Die Achillessehne besteht hauptsächlich aus dicht gepacktem, organisiertem Kollagengewebe, das hierarchisch angeordnet ist, um die Zugfestigkeit zu maximieren1. Trotz ihrer Fähigkeit, starken Kräften standzuhalten, ist die Achillessehne im Laufe des Lebens anfällig für verschiedene Arten von Verletzungen. Diese Verletzungen, wie die Achillessehnen-Tendinopathie und Achillessehnenrupturen, gehen oft mit Veränderungen in der Struktur des Trizeps und des umliegenden Gewebes einher. Bei der Achillessehnen-Tendinopathie zeigen die Patienten häufig eine fusiforme Sehnenverdickung, Tendinose, Kollagendesorganisation und Neovaskularisation, einen Prozess der Proliferation von Gefäß- und Nervengewebe in die Sehne2. Zu den pathologischen Veränderungen, die mit der Achillessehnen-Tendinopathie assoziiert sind, gehören Paratendinitis, intratendinöse und/oder entheseale Verkalkungen und Schleimbeutelentzündung 2,3. Nach Achillessehnenrupturen sind strukturelle Veränderungen unabhängig von der Behandlung häufige Ereignisse und umfassen eine Achillessehnenverdickung und eine Zunahme der Sehnenlänge 4,5. Darüber hinaus sind muskuläre Veränderungen, wie z. B. Muskuläre Atrophie des Trizeps surae, häufig mit Achillessehnenverletzungen verbunden 5,6.
Die Fähigkeit, den Trizeps surae und die umgebenden Gewebestrukturen zu beurteilen, bietet wertvolle Einblicke in die strukturelle Integrität, Gewebequalität und -größe, von denen bekannt ist, dass sie mit Symptomen, Funktion und Prognose zusammenhängen 4,7,8,9. Die Ultraschallbildgebung ist ein zuverlässiges und valides Instrument zur Beurteilung dieser Strukturen, einschließlich, aber nicht beschränkt auf die Achillessehnelänge10, die Dicke10,11, die Querschnittsfläche (CSA)12, die anatomische CSA13 des Gastrocnemius und die Neovaskularisation14,15. Die Bewertung dieser Messungen bietet wertvolle Einblicke in das Verständnis von gesundem Trizepsgewebe sowie die Quantifizierung struktureller Veränderungen zur Bewertung des Verletzungsrisikos, der Schwere und der Genesung sowie des Verständnisses gesunder Gewebequalitäten16.
Trotz des klinischen und wissenschaftlichen Nutzens der Ultraschallbildgebung bei der Beurteilung der Trizepsstruktur gibt es häufig Unterschiede in den bildgebenden Verfahren und Messparametern zwischen klinischen und Forschungsstudien17,18. Infolgedessen sind Vergleiche zwischen Studien schwierig. Daher besteht der Zweck dieser Methodenarbeit darin, ein gültiges und zuverlässiges Protokoll für die effiziente Bewertung der Muskel- und Sehnenstruktur des Trizeps mit Hilfe der muskuloskelettalen Ultraschallbildgebung zu beschreiben. Dieses Protokoll zielt darauf ab, die Machbarkeit der Integration dieses Instruments in Forschung und klinische Umgebungen in seiner Gesamtheit oder in Form spezifischer Teile bei gesunden und verletzten Personen zu demonstrieren. Zusätzlich werden repräsentative Werte für gesunde und verletzte Trizepssuren angegeben.
Protokoll
Das folgende Protokoll folgt den Richtlinien des University Institutional Review Board und wurde vom University Institutional Review Board genehmigt, um eine sichere und ethische Forschung am Menschen zu gewährleisten. Alle Probanden gaben ihre Einverständniserklärung zur Teilnahme an den Forschungsstudien und zur Verbreitung der Daten. Das vollständige Protokoll dauert ca. 20 Minuten, um von einem ausgebildeten Sonographen durchgeführt zu werden. Je nach Bewertungsbedarf können jedoch individuelle Messungen durchgeführt werden.
1. Markierung der Haut
- Bitten Sie den Teilnehmer, sich an das Ende eines Sockels zu setzen und die Beine vom Tisch herabhängen zu lassen.
- Palpieren und markieren Sie das mediale Tibiaplateau und den distalsten Aspekt des medialen Knöchels beidseitig. Messen Sie den Abstand zwischen den ipsilateralen Markierungen, um die Tibialänge zu bestimmen.
- Berechnen Sie 25% der Tibialänge. Messen und markieren Sie diesen Abstand distal vom medialen Tibiaplateau, um den Ort für die Gastrocnemius-Messungen anzuzeigen (Abbildung 1).
- Berechnen Sie 30% der Tibialänge. Messen und markieren Sie diesen Abstand proximal vom distalsten Aspekt des medialen Malleolus, um den Ort für die Soleus-Messungen anzugeben (Abbildung 1).
- Notieren Sie die Tibialänge von 25 % und 30 %, um dieselbe Stelle bei zukünftigen Auswertungen in Längsrichtung zu messen.
- Bitten Sie den Teilnehmer, sich mit vollständig ausgestreckten Knien in Bauchlage auf dem Sockel zu begeben und die Füße entspannt von der Kante des Sockels zu hängen, während sich die Knöchel in einer Ruheposition befinden (Abbildung 2).
- Übertragen Sie die Markierungen des Gastrocnemius und des Soleus auf die hintere Seite des Unterschenkels. Palpieren und markieren Sie den Mittelpunkt des Gastrocnemius (der distale Punkt zwischen den beiden Muskelbäuchen). Bitten Sie den Teilnehmer, sanft plantarflex gegen manuellen Widerstand diese Stelle abzutasten.

Abbildung 1: Markierungen der Hautmessung. Die Tibialänge wird als der Abstand vom medialen Tibiaplateau zum distalsten Aspekt des medialen Malleolus gemessen. Die Dicke des Soleus-Muskels wird bei 30 % der Tibialänge proximal zum distalsten Aspekt des medialen Knöchels gemessen (blaue Markierung). Die CSA des Musculus gastrocnemius wird bei 25% der Tibialänge distal des medialen Tibiaplateaus gemessen (rote Markierung). Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
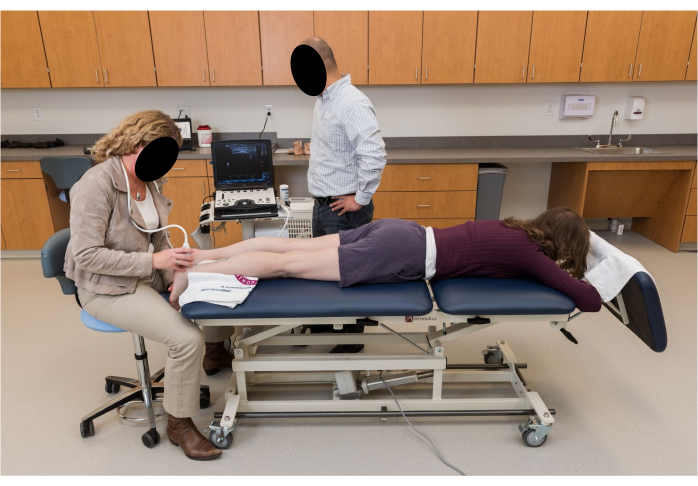
Abbildung 2: Positionierung der Teilnehmer für die Ultraschallbildgebung. Der Teilnehmer liegt in Bauchlage, die Knie sind vollständig gestreckt und die Füße hängen entspannt in einer ruhenden Knöchelposition von der Kante des Sockels. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
2. Ultraschall-Bildgebung
HINWEIS: Alle Bilder werden an beiden Beinen aufgenommen. Alle Bilder sollten entlang der Mittellinie der Achillessehne aufgenommen werden. Verwenden Sie das Abtasten der medialen und lateralen Grenzen der Achillessehne, um die Lage der Mittellinie zu bestimmen.
- Verwenden Sie Ultraschall im B-Modus mit einem 5 cm langen linearen Array-Schallkopf mit Parametern, die für die Visualisierung der Trizepssur eingestellt sind. Stellen Sie die Frequenz auf 10 MHz und die Messtiefe auf 3,5 cm für die Visualisierung ein. Stellen Sie die Brennpunkte zwischen 0,75 cm und 1,75 cm ein, wobei die Verstärkung auf 49 eingestellt wird, um eine optimale Visualisierung des Gewebes zu ermöglichen.
HINWEIS: Tiefe, Fokus und Verstärkung können für die Visualisierung angepasst werden. - Geben Sie das Ultraschallgel auf den hinteren Fersenbein. Halten Sie die Sonde auf der Längsachse, visualisieren Sie die proximale Fersenbegasse und richten Sie die Kerbe mit dem Mittelpunkt der Ultraschallsonde aus. Markieren Sie diese Stelle auf der Haut (Abbildung 3).
- Die Markierung der Haut für die Messung der Achillessehnendicke und der CSA variiert je nach Teilnehmer. Verwenden Sie die folgenden Richtlinien, um diese Position zu bestimmen.
- Bei gesunden Personen messen Sie 2 cm proximal von der proximalen Fersenbeinkerbe entfernt und markieren Sie diese Stelle auf der Haut.
- Bei Personen mit Achillessehnentendinopathie visualisieren Sie mit der Ultraschallsonde auf der Längsachse den dicksten Teil der Achillessehne und markieren Sie diese Stelle auf der Haut. Notieren Sie den Abstand dieser Markierung von der proximalen Calcanealkerbe, um die gleiche Stelle bei zukünftigen Auswertungen in Längsrichtung zu messen.
- Bei Personen mit Achillessehnen-Tendinopathie ohne sichtbare fusiforme Verdickung ist die Haut beim Abtasten an der Stelle der meisten Sehnenschmerzen zu markieren. Notieren Sie den Abstand dieser Markierung von der proximalen Fersenbeinkerbe, um dieselbe Stelle bei zukünftigen Auswertungen in Längsrichtung zu messen.
- Bei Personen nach einem Achillessehnenriss visualisieren Sie die Stelle des Risses mit der Ultraschallsonde in der Längsachse und markieren Sie diese Stelle auf der Haut. Notieren Sie den Abstand dieser Markierung von der proximalen Fersenbeinkerbe, um dieselbe Stelle bei zukünftigen Auswertungen in Längsrichtung zu messen.
- Bei der unbeteiligten Gliedmaße ist die Hautmarkierung im gleichen Abstand von der proximalen Fersenbeinkerbe wie bei der betroffenen Extremität vorzunehmen.
- Gastrocnemius-Sehnenlänge (volle Sehnenlänge): Beginnen Sie das Bild mit einem erweiterten Sichtfeld und halten Sie die Sonde auf der Längsachse, indem Sie das Bild am Fersenbein visualisieren, indem Sie den Achillessehnenansatz visualisieren. Gleiten Sie mit der Sonde proximal entlang der Mittellinie der Achillessehne in Richtung der Markierung am Gastrocnemius-Mittelpunkt, bis der myotendinöse Übergang sichtbar ist. Dadurch wird das Bild beendet. Machen Sie drei Bilder von der gesamten Länge der Achillessehne (Abbildung 4).
- Soleussehnenlänge (Freie Sehnenlänge): Beginnen Sie das Bild mit einem erweiterten Sichtfeld und halten Sie die Sonde auf der Längsachse, indem Sie das Bild am Fersenbein visualisieren, indem Sie den Achillessehnenansatz visualisieren. Gleiten Sie mit der Sonde proximal entlang der Mittellinie der Achillessehne in Richtung der Markierung am Soleus, bis der myotendinöse Übergang des Soleus sichtbar ist. Machen Sie drei Bilder von der Länge der freien Achillessehne.
- Achillessehnendicke: Platzieren Sie die Sonde in der B-Modus-Ansicht auf der Längsachse auf der Hautmarkierung für Achillessehnendicke und CSA (Schritt 2.3). Machen Sie drei Bilder von der Dicke der Achillessehne.
- Querschnittsfläche der Achillessehne: Platzieren Sie in der B-Modus-Ansicht ein Gel-Abstandspolster auf der Hautmarkierung für die Achillessehnendicke und CSA (Schritt 2.3). Halten Sie die Sonde auf die kurze Achse und machen Sie drei Bilder des Querschnitts der Achillessehne.
HINWEIS: Die Sehne ist von anisotroper Qualität; Je nach Winkel der Schallwellen reflektiert es zurück, wodurch es hell aussieht, oder es wird reflektiert, wodurch es dunkel aussieht (Abbildung 5). Wenn Sie die Sonde hin und her bewegen, können Sie daher den Rand der Sehne besser sichtbar machen. - Soleus-Dicke: Platzieren Sie die Sonde in der B-Modus-Ansicht auf der Längsachse der Hautmarkierung für den Soleus (30 % der Tibialänge von der distalen Seite des medialen Knöchels). Visualisieren Sie den vorderen Rand des Musculus soleus. Nehmen Sie drei Bilder für Soleus Dicke19 auf.
- Um zwischen dem Soleus und dem Flexor hallucis longus zu unterscheiden, lassen Sie den Teilnehmer die große Zehe aktiv beugen und strecken. Dies führt zu einer Bewegung der Fasern des Flexors hallucis longus, ohne dass die Soleus-Fasern bewegt werden.
- Querschnittsfläche des Gastrocnemius: Halten Sie die Ultraschallsonde mit einem erweiterten Sichtfeld auf der kurzen Achse und in einer Linie mit der Markierung für den Gastrocnemius (25 % der Tibialänge vom medialen Tibiaplateau). Visualisieren Sie den medialen Rand des medialen Gastrocnemius und beginnen Sie das Bild, indem Sie die Sonde von medial nach lateral gleiten, bis der laterale Rand des lateralen Gastrocnemius sichtbar ist. Nehmen Sie drei Bilder für Gastrocnemius CSA13 auf.
- Um den medialsten Aspekt des medialen Gastrocnemius zu erfassen, kann es erforderlich sein, den Teilnehmer zu bitten, seine Beine zu abduzieren und die Hüfte leicht nach innen zu drehen. Wenn dies erforderlich ist, stellen Sie sicher, dass der Teilnehmer seinen Fuß nicht plantarflexiert, da dies die Messungen beeinträchtigen kann.
- Bestimmen Sie mit der B-Mode-Ansicht das Vorhandensein oder Fehlen von Verkalkungen innerhalb der Achillessehne (Abbildung 6D) und/oder an der Achillessehne (Enthese; Abbildung 6C). Diese Verkalkungen sind vom Fersenbein losgelöst und erscheinen als echoreiche Bereiche mit einem Schatten darunter, der in mehreren Bildebenen vorhanden ist. Machen Sie ein Bild, um die Ergebnisse zu bestätigen. Es ist zu beachten, ob die Verkalkungen innerhalb der Achillessehne oder an der Enthese auftreten.
- Bestimmen Sie in der B-Modus-Ansicht das Vorhandensein oder Fehlen einer Bursitis. Sichtbar wird dies durch einen echoarmen Bereich tief an der Achillessehne am proximalen Calcaneus (retrocalcaneale Bursitis) und/oder oberflächlich an der Achillessehne (subkutane Calcaneale Bursitis). Machen Sie ein Bild, um die Ergebnisse zu bestätigen (Abbildung 6B).
- Beurteilen Sie mit der Dopplereinstellung des Ultraschalls, ob eine Neovaskularisation in der Achillessehne vorhanden oder nicht vorhanden ist.
- Positionieren Sie die Dopplerbox (d. h. den interessierenden Bereich) auf der Sehne, halten Sie die Ultraschallsonde ruhig und vermeiden Sie es, das Gewebe nach unten zu drücken oder zu erweitern, da dies den Blutfluss verschließen und die Visualisierung des Blutflusses verhindern kann.
- Scannen Sie die Länge der freien Achillessehne und achten Sie darauf, jeden Teil der Sehne ohne Bewegung der Sonde zu beurteilen, um Artefakte zu vermeiden. Wenn ein Gefäßsystem in der Sehne sichtbar ist oder mit ihr in Kontakt kommt, nehmen Sie drei 3-Sekunden-Videos in der Region mit maximalem Blutfluss auf (Abbildung 6A).

Abbildung 3: Achillessehnendicke und CSA-Messorte. Ultraschallbilder mit erweitertem Sichtfeld von (A) einer gesunden und (B) tendinopathischen Achillessehne. Gestrichelte Linien zeigen Sehnengrenzen an. Rote Pfeile zeigen Messorte an. Gelbe Linien zeigen den Abstand proximal zur proximalen Fersenbeinkerbe an (weißer Pfeil). Bei einer Verdickung an der 2 cm Markierung (B) sollte an einer gesunden Stelle in der freien Sehne (blauer Pfeil) eine gesunde Sehnendicke gemessen werden. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.

Abbildung 4: Messungen der Achillessehnenlänge. Ultraschallbild der Achillessehne mit erweitertem Sichtfeld. Die Länge der freien Sehne (gelbe Linie) wird von der proximalen Achillessehne an der proximalen Calcanealkerbe bis zum Soleus myotendinus junction (MTJ) gemessen. Die volle Sehnenlänge (rote Linie) wird von der proximalen Achillessehne-Insertion an der proximalen Calcaneal-Kerbe bis zum Gastrocnemius myotendinous junction (MTJ)10 gemessen. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.

Abbildung 5: Anisotropie der Sehne. Eine Anisotropie der Achillessehne tritt auf, wenn die Ultraschallwellen nicht senkrecht zur Struktur stehen. Das Kippen der Ultraschallsonde führt dazu, dass die Sehnenstruktur (A) echoarm oder (B) echoarm erscheint, abhängig von der Beziehung der Ultraschallwellen zur Sehne. Gestrichelte Linien zeigen Sehnengrenzen an. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
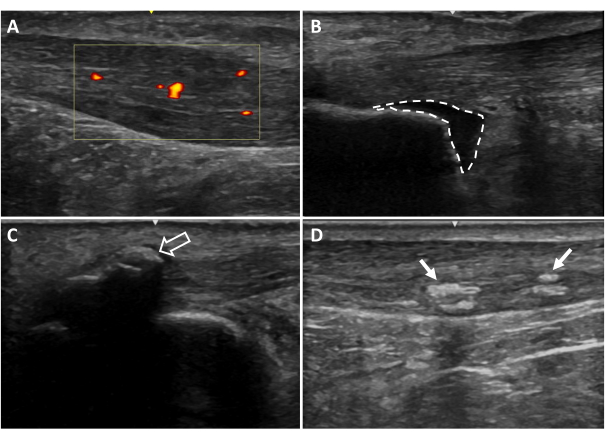
Abbildung 6: Zusätzliche Befunde der Ultraschallbildgebung. (A) Neovaskularisation, (B) retrocalcaneale Bursitis, (C) entheseale Verkalkungen, (D) intratendinöse Verkalkungen. Rot und gelb gefärbte Bereiche zeigen den Blutfluss innerhalb der interessierenden Sehnenregion an (gelber Kasten). Gestrichelte Linien kennzeichnen die Grenzen der Schleimbeutel. Pfeile zeigen Verkalkungenan 20. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
3. Ultraschall-Messungen
HINWEIS: Ultraschallmessungen können am Gerät auf der Grundlage der Einstellungen und Werkzeuge für das jeweilige Ultraschallgerät durchgeführt werden. Bilder können auch exportiert werden, um Messungen mit Software wie dem Osirix DICOM-Viewer durchzuführen. Für die Analyse wird der Durchschnitt der drei Versuche für jede Maßnahme verwendet.
- Länge der Gastrocnemius-Sehne (volle Sehnenlänge): Öffnen Sie das Bild der längeren Sehfeldsehne (aufgenommen in Schritt 2.4). Messen Sie vom proximalsten Punkt des Sehnenansatzes (proximale Calcanealkerbe) bis zum Gastrocnemius myotendinous junction (Abbildung 4).
- Soleus-Sehnenlänge (freie Sehnenlänge): Öffnen Sie das kürzere Bild der Sehehne mit erweitertem Sichtfeld (aufgenommen in Schritt 2.5). Messen Sie vom proximalsten Punkt des Sehnenansatzes (proximale Calcanealkerbe) bis zum Soleus myotendinöser Übergang (Abbildung 4).
- Sehnendicke bei 2 cm: Öffnen Sie das Bild der Sehnen mit erweitertem Sichtfeld. Messen Sie vom proximalsten Punkt des Sehnenansatzes (proximale Fersenbeinkerbe) bis 2 cm, wobei das Ende der Messung am tiefen Rand der Sehne liegt. Messen Sie von diesem Punkt aus am tiefen Rand der Sehne bis zur direkten oberflächlichen Seite der Sehne, um die Sehnendicke von 2 cm zu erhalten. Dieses Maß sollte eine gesunde Sehnendicke darstellen (Abbildung 7A).
- Im Falle einer Achillessehnen-Tendinopathie, wenn die Sehne in diesem Abstand von 2 cm verdickt ist, lokalisieren Sie einen gesunden Bereich in der freien Sehne, um diese Messung durchzuführen und den Abstand von der proximalen Calcanealkerbe zu dokumentieren (Abbildung 7B).
HINWEIS: Die Dicke wird verwendet, um die rohe Dicke der Sehne von der oberflächlichsten bis zur tiefsten zu beschreiben.
- Im Falle einer Achillessehnen-Tendinopathie, wenn die Sehne in diesem Abstand von 2 cm verdickt ist, lokalisieren Sie einen gesunden Bereich in der freien Sehne, um diese Messung durchzuführen und den Abstand von der proximalen Calcanealkerbe zu dokumentieren (Abbildung 7B).
- Querschnittsfläche der Sehne: Offenes Bild, das in Schritt 2.7 aufgenommen wurde. Identifizieren Sie visuell die Ränder der Achillessehne und skizzieren Sie den Umfang der Sehne (Abbildung 8A).
- Sehnendicke: Offenes Bild, das in Schritt 2.6 aufgenommen wurde. Messen Sie in der Mitte des Bildes die Achillessehne vom oberflächlichen Rand bis zum tiefen Rand der Sehne (Abbildung 8B).
- Soleus-Dicke: Öffnen Sie das Bild, das in Schritt 2.8 aufgenommen wurde. Messen Sie in der Mitte des Bildes von der oberflächlichen Grenze bis zur tiefen Grenze des Soleus-Muskels (Abbildung 9).
- Gastrocnemius-Querschnittsfläche: Offenes Bild, das in Schritt 2.9 aufgenommen wurde. Visualisieren Sie die Grenzen sowohl des medialen als auch des lateralen Kopfes des Gastrocnemius und skizzieren Sie den medialen Gastrocnemius und dann die lateralen Gastrocnemiusköpfe (Abbildung 10).
- Verdickung der Achillessehne: Verwenden Sie diese Berechnung, um den Grad der Verdickung der Sehne bei der Achillessehnen-Tendinopathie zu bestimmen. Subtrahieren Sie die Dicke bei 2 cm (oder angepasster Position; Abbildung 7A) von der Sehnendicke (Abbildung 7B) zur Erzielung einer Sehnenverdickung (Messung in Schritt 3.5 minus Messung in Schritt 3.3).

Abbildung 7: Verdickung der Achillessehne. Die Verdickung der Achillessehne wird berechnet, indem (A) die Dicke des gesunden Teils der Sehne von (B) der Dicke des dicksten Teils der Sehne31 subtrahiert wird. Gestrichelte Linien zeigen Sehnengrenzen an. Rote Linien zeigen die Sehnendicke an. Gelbe Linien zeigten einen Abstand von 2 cm proximal zur proximalen Calcanealkerbe. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.

Abbildung 8: Querschnittsfläche und Dicke der Achillessehne. Ultraschallbilder der Achillessehne im (A) Querschnitt und (B) in Längsansicht an der dicksten Stelle. Gestrichelte Linien zeigen Sehnengrenzen an. Die rote Linie zeigt die Sehnendicke an. Ein Querschnitt der Sehne ist zur Verdeutlichung mit und ohne Rand dargestellt. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.

Abbildung 9: Dicke des Soleus-Muskels. Ultraschallbild des Musculus soleus. Gestrichelte Linien zeigen Muskelgrenzen an. Die rote Linie zeigt die Muskeldicke an. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.

Abbildung 10: Querschnittsfläche des Musculus Gastrocnemius. Ultraschallbild des medialen und lateralen Gastrocnemius-Muskels im Querschnitt mit erweitertem Gesichtsfeld. Gestrichelte Linien zeigen Sehnengrenzen an. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
Ergebnisse
Die in diesem Protokoll enthaltenen Maßnahmen haben sich als zuverlässig und gültig erwiesen 10,20. Eine ausgezeichnete Reliabilität wurde für die verlängerte Achillessehnenlänge bis zum Gastrocnemius (Interklassenkorrelationskoeffizient (ICC): 0,944) und die Länge der Achillessehne bis zum Soleus (ICC: 0,898) berichtet10. Die minimale nachweisbare Veränderung auf Gruppenebene (MDC-Gruppe) für die Achillessehnenlänge beträgt 0,43 cm für die Länge bis zum Gastrocnemius und 0,41 cm für die Länge bis zum Soleus. Die MDC auf individueller Ebene (MDCindividuell) beträgt 1,83 cm für die Länge bis Gastrocnemius und 1,73 cm für die Länge bis Soleus10. Darüber hinaus zeigt der Vergleich zwischen der Länge der Achillessehne, die mittels Ultraschallbildgebung mit erweitertem Sichtfeld beurteilt wurde, und physikalischen Messungen an Leichenproben eine ausgezeichnete Validität für die Länge bis zum Gastrocnemius (ICC: 0,895) und eine moderate bis gute Validität für die Länge bis zum Soleus (ICC: 0,744)10. Eine ausgezeichnete Reliabilität wurde auch für die Dicke der Achillessehne (ICC: 0,898)10 und die CSA-Messungen der Achillessehne (ICC: 0,986)20 mit einer MDC-Gruppe von 0,007 cm für die Dicke (MDC-Individuum = 0,03 cm) und 0,009 cm2 für CSA21 nachgewiesen.
Zuvor haben Park et al. die Reliabilität und Validität der anatomischen CSA der Gastrocnemius-Muskeln mittels Ultraschallbildgebung nachgewiesen13. Auch die Ultraschalluntersuchung des Trizeps surae hat sich als zuverlässig erwiesen. In einer Stichprobe von 10 Gesundheitsteilnehmern wurde eine ausgezeichnete Reliabilität für den medialen (ICC: 0,988, MDC-Gruppe: 0,305 cm2, MDC-Individuum: 0,964 cm2) und lateralen (ICC: 0,838, MDC-Gruppe: 0,605 cm2, MDC-Individuum: 1,91 cm2) Gastrocnemius CSA berechnet. In der gleichen gesunden Probe wurde eine gute Reliabilität der Soleus-Dicke festgestellt (ICC: 0,787, MDC-Gruppe: 0,093 cm, MDC-Individuum: 0,293 cm).
Repräsentative Ergebnisse werden mit Daten von gesunden Teilnehmern (Delaware, USA), Teilnehmern mit Achillessehnen-Tendinopathie (Delaware, USA) und Teilnehmern 6 Monate nach Achillessehnenruptur (Delaware, USA und Stockholm, Schweden; Tabelle 1). Wichtig sind auch die demographischen Unterschiede zwischen den Gruppen (Tabelle 2). In Übereinstimmung mit der veröffentlichten Literatur weist die Stichprobe von Personen nach einer Achillessehnenruptur ein größeres Verhältnis von Männern zu Frauen auf, während die Personen mit Achillessehnentendinopathie eher an einer gleichmäßigen Verteilung von Männern und Frauen liegen22,23. Darüber hinaus sind in diesem Datensatz die gesunden Teilnehmer jünger als die Teilnehmer mit Achillessehnentendinopathie und Achillessehnenruptur.
Zu den wichtigsten Ergebnissen für gesunde Teilnehmer gehören eine mittlere Dicke der Achillessehne von 0,47 cm und eine CSA von 0,58 cm2, was mit den Ergebnissen von Jackson et al.24 und Schmidt et al.25 übereinstimmt. Während es bei gesunden Personen keine signifikanten Unterschiede zwischen den Gliedmaßen in der Achillessehnenlänge gibt10, gibt es für alle morphologischen Werte eine bemerkenswert große Bandbreite. Die Sehnendicke und die CSA variieren von Person zu Person aufgrund von Körpergröße, Geschlecht, Alter, Bewegung und Komorbiditäten 26,27,28,29. Daher ist es bei der Beurteilung von Patienten mit Verletzungen wichtig, die unbeteiligte Seite zum Vergleich heranzuziehen. Darüber hinaus hilft die Verwendung der Gliedmaßensymmetrie beim Vergleich von Individuen, die Körpergröße, das körperliche Aktivitätsniveau und andere Faktoren zu berücksichtigen.
Bei Personen mit Achillessehnen-Tendinopathie zeigen diese Befunde, die mit der aktuellen Literatur übereinstimmen, dickere Sehnen mit größerer CSA im Vergleich zu asymptomatischen Gliedmaßen30 sowie eine Sehnenverdickung in der symptomatischen Region. Während CSA und Sehnendicke innerhalb der Regionen unterschiedlich sind, zeigen die Ergebnisse auch, dass Personen nach einer Achillessehnenruptur eine Achillessehnendehnung, eine größere Achillessehne CSA und eine geringere Trizeps surae Muskeldicke/CSA bei den betroffenen Personen im Vergleich zur unbeteiligten Gliedmaße aufweisen.
| Gesund | Achillessehnen-Tendinopathie | Achillessehnenriss | |||||||
| Zeitpunkt | Erste Evaluierung | 6 Wochen5 | 6 Monate4,5,20 | ||||||
| Seite | Rechts (n=32) | Links (n=32) | Beteiligt (n=72) | Unbeteiligt (n=72) | Verwickelt | Unbeteiligt | Verwickelt | Unbeteiligt | |
| Länge bis Gastrocnemius (cm) Mittelwert±SD (min, max) | 20.1±2.0 (15.8, 23.9) | 20.1±2.0 (16.0, 23.8) | 20.85±2.39 (13.44, 25.93) | 20.57±2.26 (14.10, 24.60) | 24.00±2.305 (18.86, 29.33) | 22.16±2.265 (17.20, 28.87) | 22.3±2.720 24.14±2.345 (18.05, 29.97) | 20.6±2.720 22.39±2.375 (17.53, 28.97) | |
| Länge bis Soleus (cm) Mittelwert±SD (min, max) | 5,7±1,5 (2,9, 9,9) | 5.5±1.7 (2.1, 11.1) | 6.57±1.93 (3.17, 11.53) | 6.29±1.71 (2.88, 10.33) | |||||
| BEI CSA (cm 2) Mittelwert±SD | 0,58±0,10 (0,41; 0,79) | 0,58±0,12 (0,39, 0,79) | 0,91±0,49 (0,36; 2,49) | 0,70±0,25 (0,36, 1,61) | 3,31±1,004 2,77±0,655 | 0,61±0,124 0,59±0,155 | |||
| AT Dicke (cm) Mittelwert±SD (min, max) | 0,47±0,06 (0,33; 0,58) | 0,47±0,6 (0,38; 0,65) | 0,74±0,28 (0,39, 1,63) | 0,57±0,14 (0,38; 0,97) | |||||
| AT Verdickung (mm) Mittelwert±SD (min, max) | 2,60±2,35 (0,09, 11,96) | 1,05±0,88 (0,00, 4,18) | |||||||
| Soleus Dicke (cm) Mittelwert±SD (min, max) | 1,30±0,34 (0,65, 2,28) | 1,25±0,34 (0,60, 2,55) | 1,12±0,335 (0,41, 1,81) | 1,29±0,325 (0,67, 2,17) | 1,02±0,315 (0,30, 1,71) | 1,39±0,385 (0,58, 2,46) | |||
| MG CSA (cm 2) Mittelwert±SD (min, max) | 14.08±4.39 (5.98, 30.85) | 14.09±4.29 (6.80, 28.02) | 11.85±2.935 (5.14, 18.71) | 14.37±3.225 (8.15, 21.60) | 13.54±3.335 (6.30, 21.45) | 15.22±3.365 (8.12, 22.84) | |||
| LG CSA (cm 2) Mittelwert±SD (min, max) | 8.06±2.41 (3.93, 14.30) | 7.92±2.28 (4.08, 13.63) | 6.89±1.855 (3.63, 13.02) | 8.85±2.025 (5.38, 13.90) | 8.41±2.135 (4.28, 15.69) | 9.36±1.985 (5.32, 14.60) | |||
Tabelle 1: Repräsentative Ergebnisse von gesunden Teilnehmern, Teilnehmern mit einseitiger Achillessehnen-Tendinopathie und Teilnehmern 6 Monate nach Achillessehnenruptur .Abkürzungen: AT = Achillessehne; CSA = Querschnittsfläche; MG = medialer Gastrocnemius; LG = lateraler Gastrocnemius. Gruppendaten für die Präsentation zusammengeführt, 6 Wochen n=54, 6 Monate n=565.
| Geschlecht, weiblich, n (%) | Alter, Jahre | BMI, kg/m2 | Behandlung | |
| ATR: Zellers et al.20 (n=27) | 6 (22%) | 39±11 Uhr | 27,9±4,4 kg | 22 chirurgische, 5 nicht-chirurgische |
| ATR: Zellers et al.4 (n=22) | 5 (23%) | 40±11 Uhr | Nicht gemeldet | 17 chirurgische, 5 nicht-chirurgische |
| ATR: Aufwerber et al.5 (n=56) | 12 (22%) | 38,4±8,2 kg | 25.1±2.9 | 56 chirurgisch |
| Achillessehnen-Tendinopathie (n=72) | 37 (51%) | 46±14 | 28.1±5.9 | |
| Fehlerfrei (n=32) | 13 (41%) | 31±12 Uhr | 26.1±4.9 |
Tabelle 2: Demografie der einzelnen repräsentativen Datensätze. Abkürzungen: ATR = Achillessehnenriss. Die in4 veröffentlichten Probandendaten sind eine Teilstichprobe der in20 veröffentlichten Probandendaten. Gruppendaten für Darstellung5 zusammengeführt.
Diskussion
Zu den kritischen Schritten im Protokoll, um die Gültigkeit und Zuverlässigkeit der Methoden zu gewährleisten, gehören die Verwendung von Hautmarkierungen bei den Teilnehmern zur Leitung der Ultraschalluntersuchung und die erforderliche Schulung von Personen, die die in Forschungsstudien verwendeten Messungen durchführen. Hautmarkierungen an bestimmten dokumentierten Stellen helfen dabei, interessante Variablen an denselben Stellen bei derselben Person im Laufe der Zeit konsistent und genau zu bewerten. Darüber hinaus ermöglicht das systematische Auftragen von Hautmarkierungen auf verschiedene Individuen den Vergleich derselben Variablen zwischen Individuen. Das erforderliche Zuverlässigkeitstraining ist ein weiterer wichtiger Schritt in diesem Protokoll, der den Vergleich der Ergebnisse zwischen den Evaluatoren ermöglicht. Die Messwerte, die als Referenzwerte für das Zuverlässigkeitstraining herangezogen werden, stammen von einer einzigen Person, die Experte für Ultraschallbildgebung mit über 14 Jahren Erfahrung ist. Vor der Durchführung der Messungen mit Forschungsteilnehmern sollten die Forscher die Zuverlässigkeit von mindestens 0,800 (ICC2,k) für jede Ultraschallvariable in der interessierenden Studienpopulation nachweisen. Das Zuverlässigkeitstraining führt zu einem hohen Übungsvolumen, was zu einer besseren Bewertung und Durchführung von Messungen führt.
Änderungen und Fehlerbehebungen dieser Methoden sind erforderlich, wenn bestimmte Situationen auftreten. Häufige Vorkommnisse sind Messungen an heranwachsenden Kindern und Jugendlichen, unterschiedliche Körperzusammensetzungen und offene Wunden. Das muskuloskelettale Wachstum von Kindern und Jugendlichen erfordert zusätzliche Markierungen auf der Haut, um Veränderungen der Knochen- und Sehnenlänge im Laufe der Zeit zu berücksichtigen. Die Tibialänge sollte zu allen Nachbeobachtungszeitpunkten gemessen werden, um Unterschiede in den Positionen der Trizeps surae zu berücksichtigen. Die CSA der Achillessehne sollte an mehreren Stellen entlang der Sehne (z. B. 10 %, 20 % und 30 % der freien Sehnenlänge) beurteilt werden, um ein ungleichmäßiges Wachstum der Sehnengröße zu berücksichtigen. Die Körperzusammensetzung (d. h. Muskelgröße, Vorhandensein von überschüssigem Fettgewebe usw.) kann Anpassungen in den verwendeten Ultraschalleinstellungen erfordern. Typischerweise erfordert eine erhöhte Muskelgröße oder ein Überschuss an Fettgewebe eine Vergrößerung der genutzten Tiefe, so dass die gesamte Struktur in dem Bild32 sichtbar wird. Die Verstärkung und die Fokusposition sollten ebenfalls angepasst werden, um die Visualisierung zu optimieren. Schließlich müssen Änderungen am Protokoll vorgenommen werden, wenn es eine Öffnung in der Haut gibt (d. h. kleine und offene Schnitte), um eine hygienische Umgebung für den Teilnehmer und die Ausrüstung zu gewährleisten. Unter diesen Umständen wird eine sterile Sondenabdeckung über den Ultraschallschallkopf gelegt, und steriles Ultraschallgel wird verwendet, um den Teilnehmer vor Infektionen zu schützen.
Es gibt einige Einschränkungen bei der Verwendung von Ultraschallbildgebung. Wie bei anderen bildgebenden Verfahren erfordert auch die Ultraschallbildgebung Übung, um mit der resultierenden Bildqualität vertraut zu werden, die durch die Fähigkeiten des Imager10 begrenzt ist. Während Übung und Kenntnisse im Umgang mit dem Gerät wichtig sind, ist die Kenntnis der Anatomie der interessierenden Strukturen ebenso wichtig. Sowohl das Üben als auch das Kennenlernen der untersuchten Körperregionen sind der Schlüssel zur Optimierung der Bildqualität und zur Gewährleistung der Effizienz des Protokolls. Darüber hinaus ist die Ultraschallbildgebung durch die Strukturtiefe begrenzt. Bei der Visualisierung eines tieferen Gewebes führt dies zu einer geringeren Bildqualität im Vergleich zu oberflächlicherem Gewebe, selbst bei den entsprechenden Einstellungen und der Auswahl des Schallkopfs33. Die akustische Abschattung, bei der das Bild unterhalb eines echoarmen Bereichs reflexionsfrei erscheint, ist ein Artefakt, das bei der Darstellung von Verkalkungen in der Sehne auftritt34,35. Die durch Verkalkungen verursachte Verschattung macht es schwierig oder unmöglich, die darunter liegende Struktur sichtbar zu machen. Einschränkungen ergeben sich auch bei der Ausstattung. Dieses Protokoll verwendet die Einstellung für erweitertes Sichtfeld, um Strukturen zu erfassen, die größer/länger als die Länge der Sonde sind. Einige Ultraschallbildgebungsgeräte verfügen nicht über diese Einstellung, was zu Anpassungen zur Beurteilung der Achillessehnenlänge und des Gastrocnemius CSA führt.
Die Magnetresonanztomographie (MRT) wird häufig eingesetzt, um strukturelle Eigenschaften von Weichgeweben wie Sehnen und Muskeln sichtbar zu machen und zu quantifizieren. Die MRT hat jedoch mehrere Nachteile, wie z. B. die große Größe, die mangelnde Portabilität und die Kosten16. Darüber hinaus ermöglicht es als statisches Bildgebungswerkzeug keine Bewertung der dynamischen Eigenschaften von Weichgeweben. Dieses Protokoll mit Ultraschallbildgebung bietet eine alternative Methode zu anderen Bildgebungsmodalitäten, da es ein dynamisches, komfortables, kompaktes und kostengünstiges Mittel zur Visualisierung und Messung der Struktur und Morphologie des Trizeps darstelltund misst 16.
Die Ultraschallbildgebung bietet Echtzeit-Bildgebung, die es dem Benutzer ermöglicht, Strukturen während der Bewegungen zu beobachten. Bei diesem Protokoll wird das Umschalten der Ultraschallsonde verwendet, um zwischen Geweben mit unterschiedlicher Echogenität zu unterscheiden. Darüber hinaus ermöglicht die aktive Beugung der ersten Zehe durch die aktive Beugung des Teilnehmers die Unterscheidung zwischen dem Soleus und dem tieferen Flexor hallucis longus. Für eine optimale Genauigkeit sollten Messungen kurz nach der Bildaufnahme durchgeführt werden, um Strukturgrenzen zu visualisieren. Ein weiterer Vorteil der Ultraschallbildgebung besteht darin, dass die Patienten nicht durch Positionierungseinschränkungen eingeschränkt sind, wie z. B. bei anderen Bildgebungsmodalitäten wie der MRT, bei denen die Patienten über einen längeren Zeitraum in einer festen Position verharren müssen. Da tragbare Ultraschallbildgebungsgeräte immer kostengünstiger werden, ist der Einsatz von Ultraschallbildgebung in der klinischen Praxis und in Forschungsstudien zunehmend möglich.
Die Bestimmung der Wiederherstellung der Struktur ist ein wichtiges Merkmal der Genesung von Achillessehnenverletzungen. Darüber hinaus können strukturelle Messungen des Trizeps sura Aufschluss über die allgemeine Gesundheit der Achillessehne geben und die Entwicklung von Symptomen vorhersagen. Dieses Protokoll wurde sowohl klinisch als auch in Forschungsstudien verwendet, die die Beurteilung gesunder Personen sowie die Beurteilung von Personen mit Achillessehnen-Tendinopathie und Personen nach Achillessehnenrupturen umfassten. Die fortgesetzte Anwendung dieser Methode in Forschungsstudien wird ein tieferes Verständnis der Morphologie der Achillessehne sowie der strukturellen Veränderungen im Zusammenhang mit Verletzungen, anderen Erkrankungen und der Genesung ermöglichen.
Offenlegungen
Die Autoren haben keine Interessenkonflikte offenzulegen.
Danksagungen
Die Autoren danken ehemaligen und aktuellen Mitgliedern der Delaware Tendon Research Group, die bei der Datenerfassung mit diesem Protokoll geholfen haben. Die in dieser Veröffentlichung berichtete Forschung wurde vom National Institute of Arthritis and Musculoskeletal and Skin Diseases der National Institutes of Health unter den Preisnummern R01AR072034, R01AR078898, F31AR081663, R21AR067390 und vom Eunice Kennedy Shriver National Institute of Child Health and Human Development der National Institutes of Health unter der Preisnummer T32HD007490 unterstützt. Der Inhalt liegt in der alleinigen Verantwortung der Autoren und gibt nicht unbedingt die offizielle Meinung der National Institutes of Health wieder. Die in dieser Veröffentlichung berichtete Forschung wurde auch durch Zuschüsse des schwedischen Forschungsrats für Sportwissenschaft, des Stockholmer Bezirksrats (ALF-Projekt) und des schwedischen Forschungsrats unterstützt. Diese Arbeit wurde zum Teil auch durch ein Stipendium zur Förderung des Doktoratsstudiums der Foundation for Physical Therapy Research und durch das Medical and Graduate Student Preceptorship der Rheumatology Research Foundation unterstützt.
Materialien
| Name | Company | Catalog Number | Comments |
| Aquaflex Stand Off Pad | Parker Laboratories | E8317C | |
| Aquasonic ultrasound Gel | Parker Laboratories | E8365AF | |
| Linear Array Ultrasound Probe L4-12t-RS | GE Healthcare | 5495987 | |
| LOGIC e Ultrasound | GE Healthcare | E8349PA | |
| Osirix Dicom Viewer | Pixmeo SARL | Software for measurements |
Referenzen
- Millar, N. L., et al. Tendinopathy. Nat Rev Dis Primers. 7 (1), 1 (2021).
- Silbernagel, K. G., Hanlon, S., Sprague, A. Current clinical concepts: Conservative management of Achilles tendinopathy. J Athl Train. 55 (5), 438-447 (2020).
- Chimenti, R. L., Cychosz, C. C., Hall, M. M., Phisitkul, P. Current concepts review update: insertional Achilles tendinopathy. Foot Ankle Int. 38 (10), 1160-1169 (2017).
- Zellers, J. A., Pohlig, R. T., Cortes, D. H., Grävare Silbernagel, K. Achilles tendon cross-sectional area at 12 weeks post-rupture relates to 1-year heel-rise height. Knee Surg Sports Traumatol Arthrosc. 28 (1), 245-252 (2020).
- Aufwerber, S., Edman, G., Grävare Silbernagel, K., Ackermann, P. W. Changes in tendon elongation and muscle atrophy over time after Achilles tendon rupture repair: a prospective cohort study on the effects of early functional mobilization. Am J Sports Med. 48 (13), 3296-3305 (2020).
- Heikkinen, J., et al. Tendon length, calf muscle atrophy, and strength deficit after acute Achilles tendon rupture: Long-term follow-up of patients in a previous study. J Bone Joint Surg Am. 99 (18), 1509-1515 (2017).
- Corrigan, P., Cortes, D. H., Pohlig, R. T., Grävare Silbernagel, K. Tendon morphology and mechanical properties are associated with the recovery of symptoms and function in patients with Achilles tendinopathy. Orthop J Sports Med. 8 (4), 2325967120917271 (2020).
- De Jonge, S., et al. Relationship between neovascularization and clinical severity in Achilles tendinopathy in 556 paired measurements. Scand J Med Sci Sports. 24 (5), 773-778 (2014).
- De Jonge, S., et al. The tendon structure returns to asymptomatic values in nonoperatively treated Achilles tendinopathy but is not associated with symptoms: A prospective study. Am J Sports Med. 43 (12), 2950-2958 (2015).
- Silbernagel, K. G., Shelley, K., Powell, S., Varrecchia, S. Extended field of view ultrasound imaging to evaluate Achilles tendon length and thickness: A reliability and validity study. Muscles Ligaments Tendons J. 6 (1), 104-110 (2016).
- Albano, D., et al. Magnetic resonance and ultrasound in Achilles tendinopathy: predictive role and response assessment to platelet-rich plasma and adipose-derived stromal vascular fraction injection. Eur J Radiol. 95, 130-135 (2017).
- Alghamdi, N. H., Killian, M., Aitha, B., Pohlig, R. T., Silbernagel, K. G. Quantifying the dimensions of Achilles tendon insertional area using ultrasound imaging a validity and reliability study. Muscles Ligaments Tendons J. 9 (4), 544-551 (2019).
- Park, E. S., Sim, E., Rha, D. W., Jung, S. Estimation of gastrocnemius muscle volume using ultrasonography in children with spastic cerebral palsy. Yonsei Med J. 55 (4), 1115-1122 (2014).
- Risch, L., et al. Is sonographic assessment of intratendinous blood flow in achilles tendinopathy patients reliable?: Consistency of Doppler ultrasound modes and intra- and inter-observer reliability. Ultrasound Int Open. 2 (1), E13-E18 (2016).
- Risch, L., et al. Reliability of evaluating Achilles tendon vascularization assessed with Doppler ultrasound advanced dynamic flow. J Ultrasound Med. 37 (3), 737-744 (2018).
- Forney, M. C., Delzell, P. B. Musculoskeletal ultrasonography basics. Cleve Clin J Med. 85 (4), 283-300 (2018).
- Dams, O. C., Reininga, I. H. F., Gielen, J. L., van den Akker-Scheek, I., Zwerver, J. Imaging modalities in the diagnosis and monitoring of Achilles tendon ruptures: A systematic review. Injury. 48 (11), 2383-2399 (2017).
- Fredberg, U., Bolvig, L., Andersen, N. T., Stengaard-Pedersen, K. Ultrasonography in evaluation of Achilles and patella tendon thickness. Ultraschall Med. 29 (1), 60-65 (2007).
- Dudley-Javoroski, S., McMullen, T., Borgwardt, M. R., Peranich, L. M., Shields, R. K. Reliability and responsiveness of musculoskeletal ultrasound in subjects with and without spinal cord injury. Ultrasound Med Biol. 36 (10), 1594-1607 (2010).
- Zellers, J. A., Cortes, D. H., Pohlig, R. T., Silbernagel, K. G. Tendon morphology and mechanical properties assessed by ultrasound show change early in recovery and potential prognostic ability for 6-month outcomes. Knee Surg Sports Traumatol Arthrosc. 27 (9), 2831-2839 (2019).
- Zellers, J. A., Bley, B. C., Pohlig, R. T., Alghamdi, N. H., Silbernagel, K. G. Frequency of pathology on diagnostic ultrasound and relationship to patient demographics in individuals with insertional Achilles tendinopathy. Int J Sports Phys Ther. 14 (5), 761-769 (2019).
- de Jonge, S., et al. Incidence of midportion Achilles tendinopathy in the general population. Br J Sports Med. 45 (13), 1026-1028 (2011).
- Lemme, N. J., Li, N. Y., DeFroda, S. F., Kleiner, J., Owens, B. D. Epidemiology of Achilles tendon ruptures in the United States: athletic and nonathletic injuries from 2012 to 2016. Orthop J Sports Med. 6 (11), 2325967118808238 (2018).
- Jackson, J. B., Chu, C. H., Williams, K. A., Bornemann, P. H. Normal ultrasonographic parameters of the posterior tibial, peroneal, and Achilles tendons. Foot Ankle Spec. 12 (5), 480-485 (2019).
- Schmidt, W. A., Schmidt, H., Schicke, B., Gromnica-Ihle, E. Standard reference values for musculoskeletal ultrasonography. Ann Rheum Dis. 63 (8), 988-994 (2004).
- Ackermann, P. W., Hart, D. A. . Metabolic Influences on Risk for Tendon Disorders. , (2016).
- Westh, E., et al. Effect of habitual exercise on the structural and mechanical properties of human tendon, in vivo, in men and women. Scand J Med Sci Sports. 18 (1), 23-30 (2008).
- Cassel, M., et al. Prevalence of Achilles and patellar tendinopathy and their association to intratendinous changes in adolescent athletes. Scand J Med Sci Sports. 25 (3), e310-e318 (2015).
- Hirschmüller, A., et al. Achilles tendon power Doppler sonography in 953 long distance runners - a cross sectional study. Ultraschall Med. 31 (4), 387-393 (2010).
- Radovanović, G., Bohm, S., Arampatzis, A., Legerlotz, K. In Achilles tendinopathy the symptomatic tendon differs from the asymptomatic tendon while exercise therapy has little effect on asymmetries-an ancillary analysis of data from a controlled clinical trial. J Clin Med. 12 (3), 1102 (2023).
- Corrigan, P., Cortes, D. H., Pontiggia, L., Silbernagel, K. G. The degree of tendinosis is related to symptom severity and physical activity levels in patients with midportion Achilles tendinopathy. Int J Sports Phys Ther. 13 (2), 196-207 (2018).
- Enriquez, J. L., Wu, T. S. An introduction to ultrasound equipment and knobology. Crit Care Clin. 30 (1), 25-45 (2014).
- Jacobson, J. A. . Fundamentals of Musculoskeletal Ultrasound 3rd Edition. , (2018).
- Scanlan, K. A. Sonographic artifacts and their origins. AJR Am J Roentgenol. 156 (6), 1267-1272 (1991).
- Gimber, L. H., et al. Artifacts at musculoskeletal US: resident and fellow education feature. Radiographics. 36 (2), 479-480 (2016).
Nachdrucke und Genehmigungen
Genehmigung beantragen, um den Text oder die Abbildungen dieses JoVE-Artikels zu verwenden
Genehmigung beantragenThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Alle Rechte vorbehalten