Method Article
基于门静脉区域的肝段 VIII 微创解剖切除术治疗肝细胞癌
* 这些作者具有相同的贡献
摘要
本研究详细介绍了腹腔镜 S8 节段切除术技术,强调在门椎弓根导航引导下从部分切除过渡到解剖切除。增强的 3D 解剖理解、改进的微创技能和术中超声的掌握提高了手术的精确性和安全性,减少了并发症,同时通过系统化的解剖切除方案优化了肝脏手术结果。
摘要
肝切除术是肝细胞癌 (HCC) 的主要治疗方法,根据切除范围分为解剖性肝切除术和非解剖性肝切除术。解剖肝切除术利用门静脉区 (PT) 肝段或亚段作为基本解剖单位,系统地切除荷瘤 PT 并完全去除供应和划定该区域的 Glisson 系统,以增强肿瘤疗效。非解剖性肝切除术遵循根治性肿瘤切除术的原则,强调切除距肿瘤边缘 1 cm 以上的肝组织。随着精准手术理念的普及,基于 PTs 的微创解剖肝切除术得到了广泛的应用。然而,肝脏 S8 段的微创切除术仍然被认为是最具挑战性的肝脏切除术之一。我们使用术中超声、荧光腹腔镜和 Lannaec 膜剥离技术成功地对肝脏门静脉区域 S8 段进行了解剖切除,取得了良好的短期临床结果。
引言
肝细胞癌,俗称肝癌,是我国最常见的恶性肿瘤之一。2022 年,中国肝癌新发病例为 367,700 例,发病率排名第四;死亡人数达到 316,500 人,成为癌症相关死亡的第二大原因1。肝切除术为 HCC2 患者提供了长期生存的最佳机会之一。根据切除范围,肝切除术可分为解剖性肝切除术 (AR) 和非解剖性肝切除术 (NAR)。AR 涉及完全切除解剖学上独立的肝段或组合段,以及荷瘤门静脉分支内的肝实质,以获得更好的肿瘤学结果并避免残留缺血或充血区域的并发症。AR 的优势体现在肿瘤切除的彻底性和剩余肝脏流入和流出肝管的完全保留上3。另一方面,NAR,又称不规则肝切除术,是指根据肿瘤根治性切除术原则,切除距肿瘤边缘1 cm以上的肝组织。这种手术方法并不严格遵守肝脏的解剖分割,而是根据肿瘤的位置和大小进行定制,旨在保留尽可能多的正常肝组织,同时确保肿瘤切除的安全边缘。
随着精准手术理念的进步和对肝脏解剖结构的深入理解,基于门静脉区 (PT-AR) 的解剖肝切除术的理论和实践近年来得到了认可和初步推广4。PT-AR 包括术前三维重建和盆地分析,以识别荷瘤门静脉区域 (PT) 并相应地规划手术。术中,肝段或盆腔内的亚段用作基本解剖单位,吲哚菁绿 (ICG) 荧光染色导航是主要方法,辅以暴露具有代表性的节段间肝静脉 (IHV)。然后沿生理裂隙解剖肝脏,以实现荷瘤门盆的完全切除,同时确保未来肝脏残余物 (FLR) 的完整性和功能保留。术中超声引导下叠加穿刺治疗目标肝蒂结扎后门静脉阳性染色或逆行染色是实现 PT-AR 的基本技术要求。
与传统的开放手术相比,腹腔镜肝切除术以其微创方法和卓越的恢复结果而闻名。然而,切除不同肝脏段的复杂性各不相同。肝脏 VIII 段位于上腹部深处,靠近肝静脉和下腔静脉,以及直接进入 VIII 段 Glissonean 椎弓根的挑战,使得腹腔镜解剖肝脏切除术对该段 5,6,7,8,9 特别具有挑战性。
本研究证明了肝细胞癌肝段 S8 的门静脉区域解剖切除术。我们的目标是详细介绍这种手术的技术和关键步骤,包括腹腔镜超声引导穿刺技术和基于 Lannaec 膜的肝蒂清扫技术。通过分享该方案,我们希望提供证据支持腹腔镜门静脉区域解剖肝切除术治疗 S8 肝细胞癌的可行性和安全性,最终改善患者的治疗结果。
研究方案
涉及第 8 段腹腔镜解剖肝切除术 (LALR-S8) 的研究遵循了标准的伦理实践。获得深圳市人民医院伦理委员会批准 (LL-KY-2020462)。此外,还获得了每位患者的知情书面同意,确保研究符合医学伦理规范和要求。
1. 患者选择
- 使用以下纳入标准:
- 对良性或恶性肝肿瘤患者进行 LALR-S8 检查,并确保他们接受标准的心肺评估、血液检查和生化评估;确保他们没有手术或麻醉的禁忌症。
- 进行术前影像学检查,包括腹部 CT 血管造影、肝脏和脉管系统的三维重建、增强 MRI,以及残余和标准肝脏体积的计算。
- 使用以下排除标准:肝功能分类为 Pugh-Child C 级的患者;不能耐受全身麻醉者;肝内或肝外转移患者;接受过开放手术的人;以及接受过节段性切除术或其他联合手术治疗的患者。
2. 术前准备、手术位置和麻醉
- 术前准备
- 病史和体格检查:评估肝功能、凝血功能、ICG 清除率测试和整体健康状况。
- 影像学检查:获得详细的术前影像学检查(例如,增强的腹部 CT、MRI 以及肝脏和脉管系统的三维重建),以描绘肝脏第 8 节及其脉管系统的解剖结构(图 1)
- 禁食:确保患者遵守禁食指示,通常从手术前一天的午夜开始。
- 药物:必要时预防性使用抗生素,并检查任何可能影响出血或肝功能的药物。
- 知情同意和教育:解释腹腔镜手术,包括其方法、风险和益处,并获得知情同意。
- 手术体位
- 仰卧位:将患者以仰卧位放在手术台上。
- 反向特伦德伦伯卧位:稍微倾斜手术台,以方便暴露和进入肝脏。
注意:这个位置有助于将肝脏向上移动并远离上腹部。 - 稳定:将患者固定在手术台上,以防止手术过程中移动。
- 麻醉
- 全身麻醉:进行全身麻醉,以确保患者在整个手术过程中保持无意识和舒适。
- 诱导和维持:使用静脉诱导剂(例如异丙酚)和肌肉松弛剂(例如琥珀胆碱)进行气管插管。使用吸入剂(例如七氟烷)和补充镇痛药(例如芬太尼)维持麻醉。调整麻醉深度以确保足够的麻醉和患者安全。
- 监测:持续监测心率、血压、血氧饱和度和呼气末二氧化碳水平。
3. 手术技术
- 静脉吸入麻醉后,将患者置于左侧卧位 30°,抬高头部,双腿分开。使用五端口方法进行肝切除术,吹入压保持在 11-13 mmHg,中心静脉压为 3-5 cmH2O,普林格尔动作闭塞 10-15 分钟,然后释放 5 分钟。
- 在脐部右缘下方 2 cm 处做一个垂直切口,依次打开腹壁层以进入腹部。插入 12 mm 穿刺器以建立气腹,然后将腹腔镜引入腹腔。
- 按如下方式放置五个套管针:一个 12 毫米套管针在脐上区域进行观察;右腋前线 1 个 5 mm 套管针;右内侧锁骨下方 1 个 12 mm 套管针;一个 5 mm 套管针,水平位于剑突下方 2 cm;和一个 12 毫米的套管针,位于脐部上方 2 厘米处(图 2)。
注意:肝切除术中常用的手术器械包括术中腹腔镜超声、谐波手术刀和双极凝血装置。 - 使用术中腹腔镜超声 (LUS) 引导穿刺,使用 ICG 对肝段 S8 解剖切除术进行阳性染色:
- 解剖周围韧带并识别 P8:解剖右肝叶周围韧带,并使用 LUS 探针识别第 8 段 (P8) 的门静脉分支,根据需要调整穿刺位置和针角度。
- 超声探头插入和使用 ICG 进行阳性染色:将 BK 腹腔镜超声探头插入 12 mm 套管针端口。在 LUS 引导下,用 21 G 经皮经肝胆管造影 (PTC) 针刺穿 P8。通过针头注入 5-10 mL 的 1.25% ICG 对段 VIII 进行染色,确保没有逆行流入相邻段(图 3)
- 通过肺门入路对肝段 S8 的解剖学切除呈阴性染色:
- S8 肝蒂夹层:暴露基于 VI 门 VI 和 V10 门之间的 Lannaec 膜的右前肝门。然后,沿右前肝蒂腹侧解剖,并朝左侧头侧解剖,露出 S8 肝蒂;动员并抬起这个蒂。
- 止血和阴性染色:肺门解剖后,应用血管夹对 S8 肝蒂进行止血(图 4),并确认 S8 段的缺血线包括肿瘤。通过外周静脉注射 5-10 mL 1.25% ICG。寻找 5 分钟后将通过荧光描绘的片段 VIII(图 5)。
- 荧光界面引导的肝切除术:监测荧光以确认染色区域覆盖肿瘤。使用超声手术刀或 CUSA 沿荧光和非荧光区域之间的界面切开,同时保留节间肝静脉(图 6)。
注意:肿瘤和 PT 肝段或亚段都可以通过这种方式完全切除。 - 止血和检查:病灶切除后通过电烙或缝合实现止血。检查切除部位,确认无残余出血或胆汁渗漏。在横截面上,观察节间静脉和 P8 节段末端(图 7)。
结果
2022 年 1 月至 2023 年 12 月期间,共有 17 例患者接受了 S8 段肝切除术。其中,7 例涉及非解剖性切除术,6 例是通过肝实质入路进行解剖切除,4 例是门静脉区解剖切除术。各组术前 Child-Pugh 评分、肿瘤大小和肝储备功能差异无统计学意义。PT 解剖切除组的手术时间长于非解剖切除和肝实质入路解剖切除组,主要是由于相应肝段的门静脉穿刺或解剖相对具有挑战性,需要更多时间。两组术中失血量差异无统计学意义,但门静脉腔解剖切除组术后 ALT 峰值水平低于其他两组,可能是由于该组残留无功能肝组织较少。所有手术切缘均超过 1 cm,PT 解剖切除组的切缘大于其他两组。在任何情况下都没有发生胆汁泄漏,也没有计划外的再次手术。计数数据采用单因素方差分析,测量数据采用秩和检验。具体结果详见 表 1。
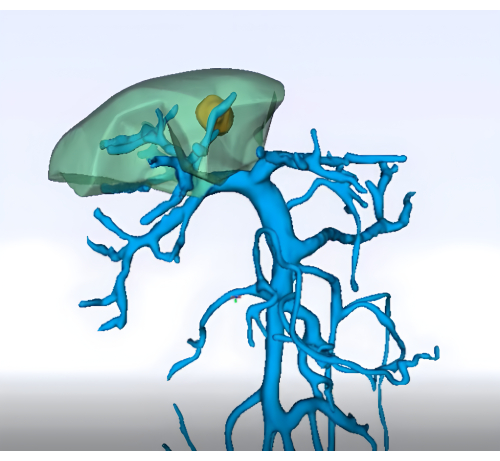
图 1:使用三维重建技术对门静脉区域进行术前分析。 请单击此处查看此图的较大版本。

图 2:腹腔镜肝段 VIII 切除术的套管针放置。 请单击此处查看此图的较大版本。
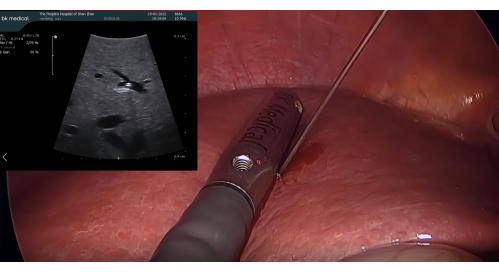
图 3:在腹腔镜超声探头引导下用 21 G PTC 针穿刺 P8。 缩写:PTC = 经皮经肝胆管造影。 请单击此处查看此图的较大版本。
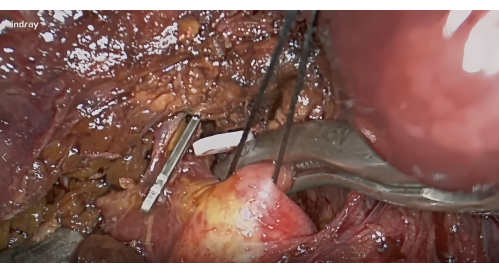
图 4:沿 Lannaec 膜解剖 VIII 段的肝蒂并用血管夹封闭。 请单击此处查看此图的较大版本。

图 5:阴性染色后标记切除线。 请单击此处查看此图的较大版本。
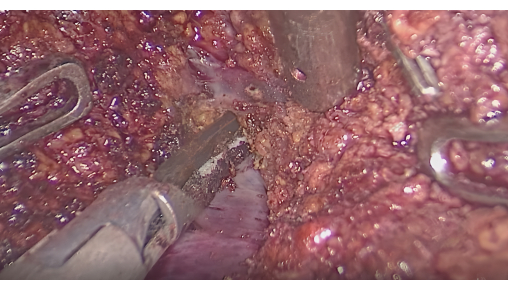
图 6:节间静脉之间肝实质的解剖。 请单击此处查看此图的较大版本。

图 7:切除部分的节间静脉和 P8 残端。请单击此处查看此图的较大版本。
| 非解剖性切除术 (n=7) | 通过实质入路进行解剖切除 (n=6) | 基于门静脉区域的解剖切除术 (n=4) | F 值/χ2 | p 值 | |
| 术前 Child-Pugh 评分 | 5.4±0.8 | 5.2±0.4 | 5.3±0.5 | 0.306 | 0.741 |
| 肿瘤大小 (cm) | 3.4±1.5 | 3.1±0.8 | 2.8±0.6 | 0.454 | 0.644 |
| 术前 ICG 15 min 保留率 (%) | - | - | - | 0.195 | 0.907 |
| 手术时间(分钟) | 189±52 元 | 201±36 元 | 268±51 元 | 3.826 | 0.047 |
| 失血量 (mL) | 票价:228±135 元 | 175±52 元 | 170±24 元 | 0.716 | 0.506 |
| 最小手术切缘 (cm) | 1.3±0.5 | 1.7±0.3 | 2.0±0.4 | 3.972 | 0.043 |
| 术后峰值 ALT (U/L) | 票价 328±109 元 | 219±45 元 | 152±38 元 | 7.045 | 0.008 |
| 术后第 5 天胆红素水平 (μmol/L) | 17.2±8.2 | 18.1±4.2 | 14.7±4.3 | 0.389 | 0.685 |
| 术后出院时间(天) | 7.5±1.3 | 6.7±0.8 | 6.3±1.0 | 2.279 | 0.139 |
| 术后胆漏 | 0 | 0 | 0 | - | - |
| 计划外再次手术 | 0 | 0 | 0 | - | - |
表 1:不同组间临床数据的比较。
讨论
肝脏 S8 段的切除,尤其是解剖学切除,仍然是一个重大挑战11。基于门蒂的解剖肝切除术的理论基础尚未在肝外科界获得广泛接受。因此,肝胆外科医生继续寻求强有力的临床证据,以客观评价解剖肝切除术的治疗价值。肝脏解剖学重新概念化的最新进展,特别是关于 Laennec 囊和六扇区理论,理论上已经能够精确识别和解剖对应于特定节段或亚节段的单个肝蒂。荧光腹腔镜和腹腔镜超声的整合进一步促进了腹腔镜解剖肝切除术的实现,允许实时可视化区域灌注边界和术中导航。根据 2021年 12 月东京专家共识会议,解剖切除术定义为完全切除与特定门静脉区域相关的肝脏部分,由三级门静脉分支划定。解剖性肝切除术的特点是完全切除解剖学上独立的肝段、亚段或组合段11,13。与非解剖性肝切除术相比,解剖切除术同时切除与相关门静脉分支区域相关的相应肝段,理论上降低了肿瘤通过受影响肝段门静脉血流播散的风险,并最大限度地减少了术后并发症。因此,它目前被认为是肝癌的首选手术方法14。
肝脏的节段间或节段平面由门静脉区域的边界决定。穿过这些平面的肝静脉称为节间静脉,它们是肝脏切除过程中的重要标志,可以通过在切割平面上连续暴露来准确识别15。这种方法需要肝脏超声成像方面的专业知识、熟练使用 LUS 和穿刺技术,这需要学习曲线。根据我们的经验,术中超声的熟练应用对于提高手术成功率和患者安全至关重要。各级外科医生应首先通过常规经皮超声介入治疗熟悉超声成像识别和解释,掌握基本作技能。随后,他们应该进展到超声在开放手术中的应用,学习如何利用超声引导肝脏切除和评估肝肿瘤。这一阶段的培训将加强外科医生对术中解剖结构的理解。最终,从业者应致力于掌握术中超声在腹腔镜手术中的使用,以实现更高的精度,尤其是在可视化有限的情况下。通过这个循序渐进的学习和实践过程,外科医生将熟练地在复杂的手术中应用超声技术,从而显着提高安全性和有效性。
LALR-S8 技术旨在有效定位 S8 段的血管供应并定义节段间平面。Makuuchi 等人首先提出了一种在超声引导下靶向门静脉的方法,然后通过染料注射来阐明肿瘤节段的灌注3。2008 年,Aoki 等人率先在肝脏手术中应用荧光成像技术进行节段定位16。目前,LUS 下的 ICG 荧光引导方法已成为提高腹腔镜解剖肝切除术准确性的标准技术17。这种方法不仅解决了缺血线仅在肝脏表面可见的局限性,而且还提供了节间平面上清晰荧光分界线的实时可视化。采用 ICG 荧光染色的 Glissonean 方法可实现解剖肝脏切除,同时最大限度地保留功能性残余肝组织并最大限度地减少术中出血。
Makuuchi 提出 S8 段的解剖肝脏切除应包括四个步骤:(1) 使用染色或血流闭塞技术在表面标记肝段边界;(2) 在超声引导下进行肝实质切除术,以该肝段的标志性静脉为边界;(3) 实现肝脏切开表面重要静脉的完全暴露;(4) 连接肝段根部附近的 Glisson 系统3.S8 节段的门静脉分支主要由腹侧和背侧分支组成。S8 段的背支通常在右前门静脉根部附近分叉,而 S5 段的门静脉分支在其末端侧分叉,需要对腹支和背支进行单独的穿刺染色。肝中静脉 (V8) 有一个突出的分支,位于 S8 段的背支和右前门静脉之间,负责 S8 的静脉引流。S8 段完全切除后,在切口表面可见肝中静脉、右肝静脉和下腔静脉。
从 2022 年 1 月至 2023 年 12 月,共有 17 例患者接受了肝脏 S8 节段切除术。所有患者均康复出院,无任何重大并发症。我们在肝脏手术方面的经验强调理论知识和实践技能的整合,特别是在详细的肝内解剖学学习方面,推荐使用尸体肝脏进行解剖实践。此外,我们强调通过模拟培训和参与微创手术掌握腹腔镜技术的重要性。熟悉各种内窥镜器械,例如谐波手术刀和术中超声,至关重要。此外,利用现场培训和手术汇报来了解解剖肝切除术的理论和技术至关重要,重点是逐渐增加手术复杂性并最终实现简化。熟练应用术中超声、手术团队内部的密切合作以及对手术性能的彻底自我审查同样重要。有效的术中抢救机制至关重要,可确保在必要时及时转换为开放手术,并获得高级外科医生的支持以提高手术成功率。
根据我们的经验,我们有以下见解:(1) 通过以 Glissonean 椎弓根显微解剖为重点的尸体训练掌握 3D 节段解剖学。(2) 通过基于模拟的微创钻头提高腹腔镜技能,以提高器械精度。(3) 优化 Energy Devices(超声手术刀/CUSA/ICG 荧光)以实现安全的实质横切。(4) 实施多模态学习,结合视频分析和案例汇报进行 AR 策略优化。(5) 通过麻醉师管理的 CVP 控制和熟练的手术协助增强团队协同作用。(6) 建立定义开放转换阈值和高级外科医生升级途径的救援协议。
然而,这项研究有一些局限性,因为它只涉及少数病例。此外,该研究是回顾性的,患者选择有限。需要更精确设计的前瞻性研究来进一步比较不同微创肝切除术技术的优缺点。在获得更可靠的数据后,我们将及时分享我们的经验。
披露声明
作者没有需要披露的利益冲突或财务关系。
致谢
这项工作得到了广东省基础与应用基础研究基金项目(编号 2023A1515220114)的资助;深圳市科技创新委员会科技重大专项(KJZD20230923114120038号)、深圳市医学重点学科建设基金(SZXK015号);广东省和国家临床重点专科建设项目和国家临床重点专科建设项目。
材料
| Name | Company | Catalog Number | Comments |
| Bipolar electric coagulation forceps | Mindray | Seal 7 | For blood vessel coagulation and division |
| Fluorescence Endoscopic camera system | Mindray | R1 | An endoscopic camera system with 4K fluorescence imaging |
| Intraoperative Ultrasonic imaging system | ALOKA | UST-5418 | With the four-directional flexible linear array ultrasonic laparoscopic transducer, the intraoperative ultrasound support ultrasonic elastography, contrast ultrasound, and magnetic navigation guided puncture |
| Intraoperative Ultrasonic imaging system | Mindray | LAP13-4Cs | Four-directional flexible linear array ultrasonic laparoscopic transducer which supports support ultrasonic elastography and contrast ultrasound |
| SPSS 20.0 | statistical analysis software | ||
| Ultrasonic scalpel | Johnson & Johnson | ETHICON GEN11 | For blood vessel coagulation and division |
参考文献
- Zheng, R. S., et al. Cancer incidence and mortality in China, 2022. Chinese Journal of Oncology. 46 (3), 221-231 (2024).
- Qin, S. Primary liver cancer diagnosis and treatment Expert Panel of the Chinese Ministry of Health Guidelines on the diagnosis and treatment of primary liver cancer (2011 edition). Chin Clin Oncol. 1 (1), 10(2012).
- Makuuchi, M., Hasegawa, H., Yamazaki, S. Ultrasonically guided subsegmentectomy. Surg Gynecol Obstet. 161 (4), 346-350 (1985).
- Wang, X., Cao, J., Li, J. Anatomic liver resection based on portal territory with margin priority for hepatocellular carcinoma. JAMA Surg. 159 (6), 710-711 (2024).
- Urade, T., et al. Laparoscopic anatomical liver resection using indocyanine green fluorescence imaging. Asian J Surg. 43 (1), 362-368 (2020).
- Fuks, D., Aldrighetti, L., Jiao, L. R., Wakabayashi, G., Limongelli, P. Laparoscopic management of hepatocellular carcinoma: A critical reappraisal. Surg Laparosc Endosc Percutan Tech. 27 (4), 203-205 (2017).
- Morimoto, M., et al. Minimally invasive anatomic liver resection: Results of a survey of world experts. J Hepatobiliary Pancreat Sci. 29 (1), 33-40 (2022).
- Goh, E. L., Chidambaram, S., Ma, S. Laparoscopic vs open hepatectomy for hepatocellular carcinoma in patients with cirrhosis: A meta-analysis of the long-term survival outcomes. Int J Surg. 50, 35-42 (2018).
- Ban, D., et al. A novel difficulty scoring system for laparoscopic liver resection. J Hepatobiliary Pancreat Sci. 21 (10), 745-753 (2014).
- Sugioka, A., Kato, Y., Tanahashi, Y. Systematic extrahepatic Glissonean pedicle isolation for anatomical liver resection based on Laennec's capsule: proposal of a novel comprehensive surgical anatomy of the liver. J Hepatobiliary Pancreat Sci. 24 (1), 17-23 (2017).
- Xie, Q., Gao, F. A commentary on 'approaches of laparoscopic anatomical liver resection of segment 8 for hepatocellular carcinoma: a retrospective cohort study of short-term results at multiple centers in China'. Int J Surg. 111 (1), 1646-1647 (2023).
- Ciria, R., et al. Study group of Precision Anatomy for Minimally Invasive Hepato-Biliary-Pancreatic surgery (PAM-HBP surgery). A snapshot of the 2020 conception of anatomic liver resections and their applicability on minimally invasive liver surgery. A preparatory survey for the Expert Consensus Meeting on Precision Anatomy for Minimally Invasive HBP Surgery. J Hepatobiliary Pancreat Sci. 29 (1), 41-50 (2022).
- Morimoto, M., et al. and Study group of Precision Anatomy for Minimally Invasive Hepato-Biliary-Pancreatic surgery (PAM-HBP surgery). Glissonean approach for hepatic inflow control in minimally invasive anatomic liver resection: A systematic review. J Hepatobiliary Pancreat Sci. 29 (1), 51-65 (2022).
- Fuks, D., Aldrighetti, L., Jiao, L. R., Wakabayashi, G., Limongelli, P. Laparoscopic management of hepatocellular carcinoma: A critical reappraisal. Surg Laparosc Endosc Percutan Tech. 27 (4), 203-205 (2017).
- Monden, K., et al. Landmarks and techniques to perform minimally invasive liver surgery: A systematic review with a focus on hepatic outflow. J Hepatobiliary Pancreat Sci. 29 (1), 66-81 (2022).
- Kang, L. -M., Zhang, F. -W., Yu, F. -K., Xu, L. Pay attention to the application of indocyanine green fluorescence imaging technology in laparoscopic liver cancer resection. World J Clin Cases. 12 (23), 5288-5293 (2024).
- Cassinotti, E., et al. European Association for Endoscopic Surgery (EAES) consensus on Indocyanine Green (ICG) fluorescence-guided surgery. Surg Endosc. 37 (3), 1629-1648 (2023).
转载和许可
请求许可使用此 JoVE 文章的文本或图形
请求许可探索更多文章
This article has been published
Video Coming Soon
版权所属 © 2025 MyJoVE 公司版权所有,本公司不涉及任何医疗业务和医疗服务。