Method Article
Spinal Tüberküloz Hastalarında Paravertebral Apse Tedavisinde Endoskopik Cerrahi Üzerine Retrospektif Bir Çalışma
Bu Makalede
Özet
Bu çalışmada spinal tüberkülozlu hastalarda paravertebral apselerin tedavisinde endoskopik debridman değerlendirildi. Konvansiyonel cerrahi ile karşılaştırıldığında, ameliyat süresini, kan kaybını, hastanede kalış süresini, ağrının giderilmesini ve nörolojik sonuçları önemli ölçüde iyileştirdi, daha az komplikasyon ve nüks olmadı. Bu bulgular etkinliğini ve güvenliğini vurgulamaktadır. Daha uzun süreli çalışmalar önerilmektedir.
Özet
Spinal tüberküloz (TB), yenilikçi tedavi stratejilerinin geliştirilmesini gerektiren önemli bir küresel sağlık sorunu olmaya devam etmektedir. Bu klinik çalışma, spinal tüberkülozlu hastalarda paravertebral apselerin tedavisinde minimal invaziv bir yaklaşım olarak endoskopik debridmanın etkinliğini ve güvenilirliğini değerlendirmeyi amaçladı. Paravertebral tüberküloz apsesi tanısı alan toplam 52 hasta bu retrospektif çalışmaya dahil edildi. Hastalar, aldıkları ameliyat tipine göre endoskopik debridman grubu (n = 30) ve konvansiyonel açık cerrahi grubu (n = 22) olmak üzere iki gruba ayrıldı. Klinik sonuçlar, ameliyat süresi, intraoperatif kan kaybı, toplam hastanede kalış süresi, ağrı kesici ve nörolojik iyileşme dahil olmak üzere başlangıçta, tedavi sonrası ve takip ziyaretlerinde değerlendirildi. Bu çalışmanın sonuçları, endoskopik debridmanın, spinal TB hastalarında paravertebral apseler için oldukça etkili bir tedavi olduğunu göstermektedir. Endoskopik debridman grubundaki hastalar, konvansiyonel açık cerrahi grubundakilere kıyasla ameliyat süresi, intraoperatif kan kaybı, toplam hastanede kalış süresi, ağrı rahatlaması ve nörolojik iyileşmede önemli iyileşmeler yaşadılar. Ek olarak, endoskopik yaklaşım, yara yeri enfeksiyonları ve postoperatif instabilite gibi daha az komplikasyon ile sonuçlandı ve takip süresi boyunca nüks vakası gözlenmedi. Bu nedenle, bu klinik çalışma, spinal tüberküloz için güvenli ve etkili bir tedavi yöntemi olarak endoskopik debridmanın potansiyelini vurgulamaktadır. Teknik sadece enfekte olmuş dokuyu etkili bir şekilde ortadan kaldırmakla kalmaz, aynı zamanda hastanın daha hızlı iyileşmesini sağlar ve ameliyat sonrası komplikasyonları azaltır. Spinal tüberkülozun standart tedavisi olarak endoskopik debridmanın uzun vadeli etkinliğini ve güvenliğini doğrulamak için ek araştırmalar ve uzun süreli takip çalışmaları gereklidir.
Giriş
İlaca dirençli tüberküloz bakteri suşlarının artması ve HIV ile yaşayan hastaların prevalansı nedeniyle son on yılda tüberküloz riski artmaktadır. Yalnızca 2021'de küresel olarak tahmini 10 milyon yeni tüberküloz vakası ve tüberküloza bağlı 1,6 milyon ölüm bildirildi ve bu rakam 2020'de 1,5 milyondan bir artışa tekabülediyor 1. Kemik ve eklem tüberkülozu tüm tüberkülozlu hastaların yaklaşık %1-2'sini, spinal tüberküloz ise tüm iskelet tüberkülozu vakalarının %50'sini oluşturmaktadır2. Spinal tüberküloz sıklıkla ağrıya ve sistemik tüberküloz zehirlenmesi semptomlarına neden olur. Ağır vakalarda, vertebral erozyon, omurilik yaralanması ve felç nedeniyle kifotik deformiteye yol açabilir. Aktif tanı ve tedavi, semptomları hafifletmeye ve nöral iyileşme için uygun koşullar yaratmaya yardımcı olabilir 3,4.
Torasik ve lomber tüberküloz tedavileri ile ilgili literatür, izoniazid, pirazinamid, rifampisin ve etambutol gibi anti-TB ilaçların bir rejimi, greft füzyonu ile anterior radikal debridman veya füzyon ve fiksasyon ile posterior debridman gibi çeşitli cerrahi yaklaşımların yanı sıra minimal invaziv yöntemler dahil olmak üzere çeşitli protokolleri özetlemektedir. Anti-TB kemoterapisi spinal tüberkülozun (ST) temel tedavisi olarak kabul edilmektedir. Belirgin vertebral instabilite, kemoterapiye yanıt vermeme, artmış omurga deformitesi, ciddi nörolojik defisitler veya epidural boşluğun sıkışması olsun veya olmasın büyük paravertebral apseler (PA) gösteren vakalarda cerrahi önerilir. Raporlar, spinal tüberküloz vakalarının %10 ila %43'ünün ciddi kifoz ve nöral fonksiyonel hasar ile komplike olduğunu ve öncelikle lezyonu çıkarmak ve sinir sıkışmasını hafifletmek için cerrahi tedavi gerektirdiğini göstermektedir 5,6. Amaç, spinal tüberkülozun tedavisi için her zaman güvenli, etkili ve daha az invaziv bir yöntem seçmek olmuştur 7,8. Minimal invaziv omurga ameliyatları (MIS), dejeneratif omurga bozukluklarını tedavi etmek için sıklıkla kullanılmaktadır. Bunlar arasında, MIS'in yerleşik bir alt kümesi olan tam endoskopik ameliyatlar, disk herniasyonlarını ve spinal stenozu yönetmek için etkin bir şekilde kullanılmaktadır. Bununla birlikte, vertebral tüberküloz lezyonlarının debridmanındaki etkinlikleri yeterince araştırılmamıştır 9,10.
Ocak 2016'dan bu yana, Urumçi Dostluk Hastanesi, paravertebral apse ile lomber tüberkülozu tedavi etmek için minimal invaziv anterior debridman uygulamaktadır. Gelecekteki klinik uygulamalar için bir referans sağlamak amacıyla, bu benzersiz yöntemin sonuçlarını anterior debridman teknikleriyle kombine edilen geleneksel posterior fiksasyon ile karşılaştırdık.
Protokol
Mevcut çalışmada yer alan tüm prosedürler Urumçi Dostluk Hastanesi etik komitesi tarafından onaylandı ve tüm hastalar, kimliklerinin açıklanmaması koşuluyla klinik materyallerinin yayınlanmasını kabul etti. Ocak 2018'den Ocak 2023'e kadar paravertebral apseli lomber tüberküloz nedeniyle anterior debridman ile tedavi edilen hastaların klinik ve radyolojik materyalleri ile kan tahlilleri retrospektif olarak incelendi. Spinal tüberküloz tanısı T-SPOT testleri, spinal MRG ve BT testleri ve doku aside dayanıklı basil kültürü testleriile doğrulandı 4,7,8. Bu çalışmada yer alan ekipmanın ticari detayları Malzeme Tablosunda listelenmiştir.
1. Ameliyat öncesi hazırlık
- Kabul sırasında tüm hastalar için ESR, CPR ve TB antikor testleri dahil olmak üzere rutin laboratuvar muayeneleri yapın.
- Cerrahi planlama için X-ışını, BT ve MRI muayeneleri yapın.
NOT: Şekil 1A,B, tüberkülozun varlığını doğrulayan temsili bir sagital ve horizontal MRG görüntüsünü göstermektedir. - VAS sırt ağrısı skorları11, Oswestry Engellilik İndeksi (ODI)12 ve omurilik ASIA skorları13 dahil olmak üzere temel bilgileri kaydedin.
- Ameliyattan 4 hafta önce dört antitüberküloz ilacı (izoniazid, rifampisin, etambutol, streptomisin / pirazinamid) uygulayın.
- Tedavi sırasında karaciğer fonksiyonunu yakından izleyin.
- Hastaların genel durumu müdahale için uygun olduğunda ve eritrosit sedimantasyon hızı (ESH) 40 mm/s'den düşük olduğunda ameliyat planlayın.
2. Endoskopik debridmanın cerrahi prosedürü
- Anestezi ve konumlandırma
- Genel anestezi uygulayın (kurumsal olarak onaylanmış protokolleri izleyerek) ve trakeal entübasyon yapın14.
- Hastayı ameliyat masasına yüzüstü pozisyonda yerleştirin.
- Cerrahi alan hazırlığı
- Aseptik koşulları korumak için cerrahi alanı iyice dezenfekte edin.
- Ameliyat bölgesinin çevresinde steril bir alan sağlamak için hastayı steril bir havluyla örtün.
- Kesi planlaması
- Cerrahi insizyonun kesin noktasını doğru bir şekilde belirlemek için C-kollu X-ışını floroskopisi kullanın.
- Kesin yeri belirledikten sonra, belirlenen noktada küçük bir kesi yapın ve minimum doku bozulması sağlayın.
- Değerlendirme ve debridman planlaması
- Görsel ve görüntülü inceleme yoluyla enfeksiyonun ciddiyetini ve doku hasarının derecesini değerlendirin.
- Bu değerlendirmeye dayanarak, enfeksiyonu etkili bir şekilde tedavi etmek için gerekli debridman aralığını planlayın.
- Endoskopik debridman prosedürü
- Lezyon boşluğunun yüzey izdüşümünü belirlemek için C-kollu X-ışını makinesini kullanın. İğne delme bölgesi olarak lezyonun sağ taraflı foraminal seviyesini seçin.
- İğne boyunca omurilik kanalına doğru yumuşak doku yolunun genişlemesini kolaylaştırmak için delme iğnesini etkilenen omurganın gövdesine göre 20-35 derece açıyla açın.
- Floroskopik olarak pozisyonu onayladıktan sonra, sivri bir neşter ile 5 mm'lik bir kesi yapın ve kesiden deri altı bir tünel oluşturun.
- Birincil enfeksiyon kaynağını ortadan kaldırmak için paravertebral apseyi tamamen ortadan kaldırarak işleme başlayın.
- Lomber spinal tüberküloz için spinal kanal dekompresyonu, nöroliz, disk radyofrekans ablasyonu ve intervertebral boşluk kateteri yerleştirilmesini içeren cerrahi tedavi uygulayın 3,5,10.
- Steril tuzlu su ile sürekli sulama altında, pürülan sekresyonları ve kazeöz nekrotik dokuyu çıkarmak ve lezyonu iyice temizleyerek sekestrumu eksize etmek için foraminal endoskop boyunca nükleotomi forsepsleri ve biyopsi forsepsleri kullanın.
- Bakteriyolojik kültür, ilaç duyarlılık testi ve patolojik inceleme için lezyondan doku örnekleri toplayın. Sinirin ön kenarının ve dura mater kesesinin tamamen rahatlamasını sağlayın.
- Lezyonu rezeke ettikten sonra, tipik olarak posterior iliak krestten alınan uygun bir otolog kemik grefti, omurlar arasına implante edin ve greft fiksasyonunun etkinliğini X-ışını ile doğrulayın.
- Enfeksiyon kontrolünü artırmak ve iyileşmeyi desteklemek için 2 g streptomisin ve 0.3 g izoniazid doğrudan etkilenen bölgeye yerleştirerek lokalize antibiyotik tedavisi uygulayın.
- Ameliyat sonrası sıvıların drenajına izin vermek, sıvı birikimi ve ardından enfeksiyon riskini azaltmak için cerrahi bölgeye bir drenaj tüpü yerleştirin.
- Optimal iyileşmeyi desteklemek ve ameliyat sonrası komplikasyon riskini en aza indirmek için tüm katmanların 1 numara dikişler kullanılarak güvenli bir şekilde dikildiğinden emin olarak kesiği dikkatli bir şekilde kapatın.
NOT: Şekil 1C , endoskopik cerrahiyi takiben çıkarılmış bir hastalıklı dokuyu göstermektedir.
- Lezyon boşluğunun yüzey izdüşümünü belirlemek için C-kollu X-ışını makinesini kullanın. İğne delme bölgesi olarak lezyonun sağ taraflı foraminal seviyesini seçin.
3. Endoskopik debridman sonrası postoperatif bakım
- Ameliyat sonrası drenajı yakından izleyin ve çıktı günde 5 mL'den az olduğunda, tipik olarak 2-4 hafta içinde drenaj tüpünü çıkarın.
- Hastaya, ilk 2 ay boyunca İzoniazid (0.3 g, günde bir kez), Rifampin (0.45 g, günde bir kez), Pirazinamid (0.5 g, günde üç kez) ve Etambutol (0.75 g, günde bir kez) kombinasyonundan oluşan standart bir antitüberküloz tedavisi rejimine devam edin. Bunu, önümüzdeki 4 ay boyunca Isoniazid (günde bir kez 0.3 g) ve Rifampin (günde bir kez 0.45 g) kombinasyonu ile takip edin.
- İyileşmeyi izlemek ve herhangi bir komplikasyon belirtisini anında tespit etmek için takip görüntüleme ve kan testleri ile hastayı düzenli olarak gözden geçirin.
4. Geleneksel posterior debridman
- Genel anestezi uygulayın (kurumsal olarak onaylanmış protokolleri izleyerek) ve hastayı ameliyat masasına yüzüstü yatırın.
- Cerrahi alanı iyice dezenfekte edin ve steril bir alanı korumak için steril bir havluyla örtün. Kesi bölgesini belirlemek ve işaretlemek için C kollu X-ışını floroskopisini kullanın. Omurganın orta çizgisi boyunca 10-15 cm'lik uzunlamasına bir kesi yapın.
- Etkilenen omurları, hedeflenen alanın üstünde ve altında 1-2 bitişik normal omurla birlikte dikkatlice ortaya çıkarın. Cerahatli malzeme ve kalıntıları temizlemek için apseyi normal tuzlu suyla iyice yıkayın.
- Bakteriyel enfeksiyonun eradikasyonunu sağlamak için 2 g streptomisin ve 0.3 g izoniazid doğrudan odak alanına yerleştirerek lokalize antibiyotik tedavisi uygulayın.
- Ameliyat sonrası drenaj için cerrahi bölgeye bir drenaj tüpü yerleştirin. İyileşmeyi kolaylaştırmak ve enfeksiyon riskini en aza indirmek için yaranın güvenli bir şekilde kapanmasını sağlamak için 1 numara dikişler kullanarak kesiyi katmanlar halinde kapatın.
- Ameliyat sonrası, drenaj çıkışını izleyin ve hacim günde 50 mL'nin altına düştüğünde drenaj tüpünü çıkarın. Uygun iyileşmeyi sağlamak ve herhangi bir komplikasyon belirtisini izlemek için antitüberküloz tedavisi ve düzenli takip görüntüleme ve kan testleri dahil olmak üzere standart postoperatif protokollere devam edin.
5. Geleneksel posterior debridman sonrası postoperatif bakım
- Günlük drenaj hacmi 20 mL'den az olduğunda, tipik olarak ameliyattan 5-7 gün sonra drenaj tüpünü çıkarın.
- Hastaya, ilk 2 ay boyunca İzoniazid (0.3 g, günde bir kez), Rifampin (0.45 g, günde bir kez), Pirazinamid (0.5 g, günde üç kez) ve Etambutol (0.75 g, günde bir kez) kombinasyonundan oluşan standart bir antitüberküloz tedavisi rejimine devam edin. Bunu, önümüzdeki 4 ay boyunca Isoniazid (günde bir kez 0.3 g) ve Rifampin (günde bir kez 0.45 g) kombinasyonu ile takip edin.
- Operasyondan 3 ay, 6 ay ve 1 yıl sonra röntgen filmi çektirin.
- Takip sırasında kan ESR ve karaciğer ve böbrek fonksiyonlarını zamanında kontrol edin.
6. Sonuç değerlendirmesi
- Ameliyat sırasında ve hemen sonrasında her iki grubun ameliyat süresini, intraoperatif kanamasını ve postoperatif drenaj hacmini kaydedin.
- Ameliyat öncesi ve takip sırasında VAS skoru11, ASIA derece13, ODI12, ameliyat süresi, intraoperatif kanama, hastanede kalış süresi, postoperatif komplikasyonlar ve kemik grefti füzyon oranını gözlemleyin.
7. İstatistiksel analiz
- Verileri analiz etmek için istatistiksel bir analiz yazılımı kullanın.
- Ölçüm verilerini ortalama ± standart sapma olarak ifade edin.
- Ölçüm verilerinin karşılaştırılması için bağımsız örneklem t-testleri ve nominal veriler için Ki-kare testleri uygulayın. İstatistiksel anlamlılık normu olarak P < 0.05'i düşünün.
Sonuçlar
Yaşları 18 ile 73 arasında değişen 28 erkek ve 24 kadın (50.2 ± 10.5) olmak üzere elli iki hasta bu çalışmaya dahil edildi. Otuz hastaya minimal invaziv anterior debridman ve füzyon (minimal invaziv cerrahi grubu), 22 hastaya geleneksel açık cerrahi (konvansiyonel cerrahi grubu) uygulandı. Minimal invaziv cerrahi grubunda yaşları 24-72 arasında değişen (51.4 ± 9.1) 18 tek omur cismi ve 12 çift vertebral cisim olmak üzere 17 erkek ve 13 kadın vardı. Konvansiyonel cerrahi grubunda 18-65 yaş arası (48.6 ± 9.6) 13 erkek ve 9.6 kadın, 14 tek vertebral cisim ve 8 çift vertebral cisim vardı. İki grup arasında yaş, semptom süresi, preoperatif komplikasyonlar ve tutulan vertebral segment sayısı açısından anlamlı fark gözlenmedi (P > 0.05, Tablo 1). İki grup arasında yaş, semptom süresi, preoperatif komplikasyonlar ve tutulan vertebral segment sayısı açısından anlamlı fark gözlenmedi (P > 0.05).
Hastalar 12-30 ay (15.3 ± 3.2) takip edildi. Enfeksiyon ve ağrının kademeli olarak kontrol altına alınmasıyla, çoğu vakanın eritrosit sedimantasyon hızı (ESH) ameliyattan sonraki bir ay içinde azalmıştır. Yara yeri enfeksiyonu olan dört hastada ESH yüksek kalmasına rağmen, ameliyattan üç ay sonra yeniden muayene sırasında normal seviyelere yaklaştı.
Toplam ameliyat süresi minimal invaziv grupta 74.3 ± 18.6 dk, konvansiyonel cerrahi grubunda 155.8 ± 29.4 dk idi. İki grup arasındaki fark istatistiksel olarak anlamlıydı (P < 0.01). İntraoperatif kanama hacmi minimal invaziv cerrahi grubunda 81.0 mL ± 27.8 mL ve konvansiyonel cerrahi grubunda 242.3 mL ± 45.3 mL idi ve istatistiksel olarak anlamlı bir fark vardı (P < 0.01). Her iki grubun Görsel Analog Skala (VAS) skoru ve Oswestry Özürlülük İndeksi (ODI) üç ayda ve son takipte ameliyat öncesi seviyelere göre anlamlı olarak iyileşti (P < 0.01, Tablo 2). Minimal invaziv cerrahi grubunda hem VAS skoru11 hem de ODI12 , erken postoperatif dönemde ve son takipte konvansiyonel cerrahi grubuna göre daha iyiydi (P < 0.05, Tablo 2). Konvansiyonel cerrahi grubunda ameliyat süresi minimal invaziv gruba göre daha uzundu; İntraoperatif kanama hacmi minimal invaziv grupta konvansiyonel cerrahi grubuna göre anlamlı olarak daha düşüktü. İki grubun VAS skoru ve ODI'si üç ayda ve son takipte preoperatif seviyelere göre anlamlı olarak iyileşti; Minimal invaziv cerrahi grubunda hem VAS skoru hem de ODI erken postoperatif dönemde ve son takipte konvansiyonel cerrahi grubuna göre daha iyiydi.
ASIA sınıflaması13'e göre, ameliyattan önce omurilik disfonksiyonu olan altı hasta vardı. Minimal invaziv cerrahi grubunda grade D olan iki hasta iken, konvansiyonel cerrahi grubunda grade D olan üç hasta ve grade C olan bir hasta vardı. Konvansiyonel cerrahi grubunda grade D olan bir hasta dışında diğer tüm hastalar grade E'ye iyileşti.
Son takipten elde edilen görüntüleme verileri, tüm hastaların tam kemik füzyonu sağladığını gösterdi. Konvansiyonel cerrahi grubundaki bir hastada yara yeri enfeksiyonu vardı ve 2 haftalık pansuman değişiklikleri ve antibakteriyel tedavi sonrası taburcu edildi. Postoperatif akciğer enfeksiyonları konvansiyonel cerrahi grubunda bir hastada ve minimal invaziv cerrahi grubunda bir hastada saptandı. Ek olarak, konvansiyonel cerrahi grubunda cerrahi sonrası gastrointestinal rahatsızlığı olan bir hasta vardı. Tüm komplikasyonlar cerrahi olmayan girişim ile düzeldi.
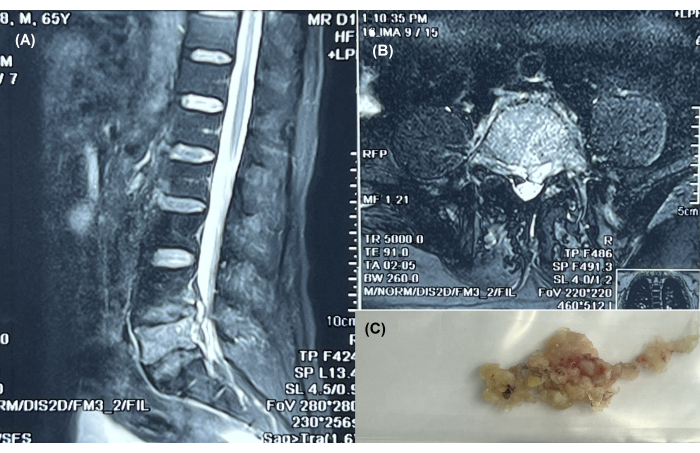
Şekil 1: L4-S1'de tüberkülozun endoskopik tedavisi. (A) Paravertebral apsesi olan 65 yaşındaki bir hastada L4-S1 düzeyinde tüberkülozu gösteren omurganın sagital MRG görünümü. (B) Aynı seviyede tüberküloz varlığını doğrulayan yatay MRG görüntüsü. (C) Endoskopik cerrahiyi takiben çıkarılan hastalıklı doku. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
| Minimal invaziv | Geleneksel | t/X2 değeri | P değeri | ||
| Erkek/kadın | 17/13 | 13-09-2024 | 0.03 | 0.81 | |
| Yaş | 51,4 ± 9,1 | 48,6 ± 9,6 | 1.1 | 0.3 | |
| Belirti süresi (ay) | 5.5 ± 2.0 | 4.8 ± 1.3 | 1.58 | 0.12 | |
| Komplikasyon | Kardiyovasküler | 8 | 6 | 0.07 | 0.8 |
| Diyabet | 7 | 5 | 0.02 | 0.89 | |
| Osteoporoz | 9 | 7 | 0.26 | 0.61 | |
| İlgili omurlar | Tek | 18 | 14 | 0.71 | 0.79 |
| Çift | 12 | 8 | |||
Tablo 1: Hasta demografisi ve preoperatif özelliklerinin karşılaştırılması. Yaş, semptom süresi, preoperatif komplikasyonlar ve tutulan vertebral segment sayısı açısından iki grup arasında anlamlı fark yoktu (P > 0.05).
| Minimal invaziv | Geleneksel | T değeri | P değeri | ||
| Çalışma süresi, dk | 74,3 ± 18,6 | 155,8 ± 29,4 | 6 | <0,01 | |
| İntraoperatif kanama (mL) | 81,0 ± 27,8 | 242,3 ± 45,3 | 15.8 | <0,01 | |
| Hastanede kalış süresi (gün) | 10.8 ± 2.8 | 15.2 ± 4.4 | 4.4 | <0,01 | |
| VAS puanı | Ameliyattan önce | 5.6 ± 1.0 | 6.1 ± 1.0 | 2 | 0.08 |
| Ameliyattan 3 ay sonra | 2.0 ± 0.9 | 3.5 ± 0.8 | 6.4 | <0,01 | |
| Sonunda takip | 1.1 ± 0.7 | 2.4 ± 0.5 | 7.1 | <0,01 | |
| OKUR | Ameliyattan önce | 50,2 ± 8,4 | 53,1 ± 8,7 | 1.2 | 0.24 |
| Ameliyattan 3 ay sonra | 22,9 ± 8,1 | 30.3 ± 6.5 | 3.5 | <0,01 | |
| Sonunda takip | 3.3 ± 1.4 | 6.5 ± 2.1 | 6.4 | 0.01 | |
| ESR | Ameliyattan önce | 38,1 ± 16,7 | 42,2 ± 15,9 | 0.91 | 0.37 |
| Sonunda takip | 24,5 ± 9,3 | 21.2 ± 8.3 | 1.32 | 0.19 | |
| CRP | Ameliyattan önce | 66,0 ± 25,7 | 67,2 ± 19,8 | 0.18 | 0.86 |
| Sonunda takip | 26,8 ± 7,6 | 28.1 ± 9.3 | 0.53 | 0.6 | |
Tablo 2: Minimal invaziv ve konvansiyonel cerrahinin cerrahi sonuçları. Minimal invaziv grupta ameliyat süresi konvansiyonel cerrahi grubuna göre daha uzundu. İntraoperatif kanama hacmi minimal invaziv grupta konvansiyonel cerrahi grubuna göre anlamlı olarak daha düşüktü. Her iki grup için VAS skoru ve ODI, ameliyat öncesi değerlere göre 3. ayda ve son takipte anlamlı olarak iyileşti. Minimal invaziv cerrahi grubunda erken postoperatif dönemde hem VAS skoru hem de ODI, konvansiyonel cerrahi grubuna göre ve son takipte daha iyiydi.
Tartışmalar
Omurga, akciğerlerin yanı sıra tüberkülozun en sık görüldüğü yerlerden biridir. Zamanında tedavi edilmezse, sinir fonksiyonu tehlikeye girebilir ve potansiyel olarak felç ve diğer komplikasyonlara yol açabilir. Anti-tüberküloz ilaçlar ve cerrahi müdahalenin kombinasyonu, ciddi spinal tüberkülozu tedavi etmek için yaklaşım olarak yaygın olarak kabul edilmektedir. Cerrahi tedavi bu hastalar için en doğrudan ve etkili yöntemdir. Spinal tüberkülozun cerrahi tedavisinin amacı apseyi temizlemek, omurgaya stabiliteyi geri kazandırmak ve omurilik ve sinir köklerinin sıkışmasını hafifletmektir 15,16,17. Geleneksel açık cerrahi, hastada önemli travma, işlem sırasında önemli miktarda kan kaybı ve ameliyat sonrası enfeksiyon riskinin artmasının yanı sıra uzun süre hastanede kalış süresi ve daha düşük genel tedavi etkinliği içerir. Bu cerrahi yaklaşımın da belirli sınırlamaları vardır ve toleransı zayıf veya fiziksel koşulları kötü olan hastalar için uygun olmayabilir 18,19,20.
Görüntüleme teknolojisi ve endoskopik tekniklerin gelişmesi ile minimal invaziv omurga cerrahisi yavaş yavaş açık ameliyatların yerini almıştır. Bu teknik, daha küçük kesiler, daha yüksek güvenlik ve daha düşük ağrı seviyeleri içerir ve bu da onu çeşitli hastalar için uygun hale getirir21,22. Paravertebral apsesi olan ancak ciddi nörolojik hasar veya belirgin kifotik distorsiyon olmayan torasik veya lomber tüberküloz vakalarında, kemoterapi ile birlikte minimal invaziv apse debridmanı ve drenajı daha iyi bir tedavi stratejisi sağlayabilir. Bu çalışmada perkütan kateter drenajı ile kemoterapinin kombine edilmesinin etkinliği incelenmiştir. Sonuçlar, minimal invaziv cerrahi grubunda erken Görsel Analog Skala (VAS) skoru11 ve Oswestry Özürlülük İndeksi (ODI)12'nin konvansiyonel cerrahi grubundakilere göre daha iyi olduğunu gösterdi. Bu iyileşme birkaç faktöre bağlanabilir: minimal invaziv anterior apse çıkarılması, geniş doku hasarını önleyebilir, arka kolonu koruyabilir ve omurilik ve sinir köklerinin yaralanmasını önleyebilir.
Bu çalışmanın sonuçları önceki raporlarla tutarlıdır. Zhang ve ark.23 tarafından yapılan çalışmada, spinal tüberküloza bağlı paraspinal apsesi olan 106 hasta bilgisayarlı tomografi eşliğinde perkütan kateter drenajı ve perkütan kateter infüzyon kemoterapisi kullanılarak tedavi edildi. Ameliyattan üç ay sonra eritrosit sedimantasyon oranı ve ortalama 7.21 yıllık takip sırasında katı kemik füzyonu ile önemli ölçüde azalmış buldular. Liu ve ark.24 tarafından yapılan çalışmada, üst servikal omurga tüberkülozu olan 17 hasta, posterior fiksasyon ve füzyon ile birlikte endoskopik anterior servikal debridman kullanılarak tedavi edildi. Tüm hastalarda önemli postoperatif nörolojik iyileşme sağlandı ve çoğu Kirkaldy-Willis kriterleri kullanılarak ölçüldüğü gibi mükemmel veya iyi sonuçlar elde etti. Bununla birlikte, minimal invaziv endoskopik cerrahilerin etkinliğini ve güvenliğini geleneksel açık cerrahi yaklaşımlarla karşılaştıran az sayıda çalışma vardır.
Spinal tüberkülozlu hastalarda paraspinal apseler için minimal invaziv cerrahi tedavinin uygulanmasına ilişkin doğrudan kanıt sağlarken, bu çalışmanın bazı sınırlılıkları vardır. Bu, nispeten az sayıda hastayı içeren retrospektif bir çalışmadır ve takip süresi Zhang ve Liu19,20 tarafından yapılan çalışmalara kıyasla kısadır. Bu cerrahi tekniğin daha objektif bir şekilde değerlendirilmesi için daha büyük örneklem büyüklüklerine sahip çok merkezli çalışmalar gereklidir.
Özetle, spinal tüberkülozlu hastalarda paravertebral apseleri tedavi etmek için uygun bir operatif önlem seçmek, enfeksiyonun tekrarlaması olmadan erken ve tam fonksiyonel iyileşme sağlamak için önemlidir. Ağır paraspinal apseli lomber tüberküloz tedavisinde anterior minimal invaziv debridman ve kemik grefti füzyonu, ameliyat sonrası erken fonksiyonel iyileşme ve ağrının düzelmesi açısından konvansiyonel yöntemlere göre önemli avantajlara sahiptir. Lomber tüberküloz tedavisi için güvenli ve etkili bir tekniktir.
Açıklamalar
Yazarlar, rekabet eden finansal çıkarlar veya diğer çıkar çatışmaları olmadığını beyan ederler.
Teşekkürler
Hiç kimse.
Malzemeler
| Name | Company | Catalog Number | Comments |
| C-arm fluoroscope | GE Healthcare | https://www.gehealthcare.com/products/surgical-imaging/c-arms-for-orthopedics | |
| Endoscope | JIOMAX (Germany) | https://www.joimax.com/en/products/ | used for the surgeical procedure |
| SPSS | IBM, Chicago, IL | version 24.0 | software for statistocal analysis |
Referanslar
- Bagcchi, S. WHO's global tuberculosis report 2022. The Lancet Microbe. 4 (1), e20(2023).
- Leowattana, W., Leowattana, P., Leowattana, T. Tuberculosis of the spine. World J Orthop. 14 (5), 275-293 (2023).
- Kilinc, F., Setzer, M., Behmanesh, B. Surgical management and clinical outcome of cervical, thoracic and thoracolumbar spinal tuberculosis in a middle-European adult population. Sci Rep. 13 (1), 7000(2023).
- Na, S., Lyu, Z. S., Zhang, S. Diagnosis and treatment of skipped multifocal spinal tuberculosis lesions. Orthopaed Surg. 15 (6), 1454-1467 (2023).
- Arifin, J., Biakto, K. T., Johan, M. P. Clinical outcomes and surgical strategy for spine tuberculosis: A systematic review and meta-analysis. Spine Deform. 12 (2), 271-291 (2024).
- Deng, F., Chen, B., Guo, H. Effectiveness and safety analysis of titanium mesh grafting versus bone grafting in the treatment of spinal tuberculosis: a systematic review and meta-analysis. BMC Surg. 23 (1), 377(2023).
- Li, Z., Wang, J., Xiu, X. Evaluation of different diagnostic methods for spinal tuberculosis infection. BMC Infect Dis. 23 (1), 695(2023).
- Talebzadeh, A. T., Talebzadeh, N. Diagnosis, management, and prognosis of spinal tuberculosis: A case report. Cureus. 15 (2), e35262(2023).
- Ruparel, S., Tanaka, M., Mehta, R. Surgical management of spinal tuberculosis-the past, present, and future. Diagnostics. 12 (6), 1307(2022).
- Lokhande, P. V. Role of full endoscopic procedures in management of tuberculosis of spine[m]//tuberculosis of the spine. Springer Nat. 2022, 309-324 (2022).
- Ogon, M., Krismer, M., Söllner, W. Chronic low back pain measurement with visual analogue scales in different settings. Pain. 64 (3), 425-428 (1996).
- Fairbank, J., Pynsent, P. The oswestry disability index. Spine. 25 (22), 2940-2953 (2000).
- Curt, A., Keck, M., Dietz, V. Functional outcome following spinal cord injury: Significance of motor-evoked potentials and ASIA scores. Arch Phys Med Rehabil. 79 (1), 81-86 (1998).
- Clinical anesthesia. Barash, P. G. , Lippincott Williams & Wilkins. (2009).
- Boussaid, S., M'rabet, M., Rekik, S. Spinal tuberculosis: Features and early predictive factors of poor outcomes. Mediterr J Rheumatol. 34 (2), 220(2023).
- Mandar, B., Menon, V. K., Sameer, P. Evolution of surgery for active spinal tuberculosis in adults: A narrative review. J Orthopaed Rep. 3 (3), (2024).
- Yang, K., Feng, C., Zheng, B. Single-posterior revision surgery for recurrent thoracic/thoracolumbar spinal tuberculosis with Kyphosis. Operative Neurosurg. 25 (1), 59-65 (2023).
- Duan, D., Cui, Y., Gong, L. Single posterior surgery versus combined posterior-anterior surgery for lumbar tuberculosis patients. Orthopaed Surg. 15 (3), 868-877 (2023).
- Upadhyaya, G. K., Sami, A., Patralekh, M. K. Surgical management of paediatric thoracolumbar tuberculosis by a combination of anterior and posterior versus posterior only approach: A systematic review and meta-analysis. Global Spine J. 13 (1), 188-196 (2023).
- Liu, Y., Liu, Q., Duan, X. One-stage posterior transpedicular debridement, hemi-interbody and unilateral-posterior bone grafting, and instrumentation for the treatment of thoracic spinal tuberculosis: a retrospective study. Acta Neurochir. 166 (1), 65(2024).
- Jitpakdee, K., Liu, Y., Heo, D. H. Minimally invasive endoscopy in spine surgery: Where are we now. Eur Spine J. 32 (8), 2755-2768 (2023).
- Tang, K., Goldman, S., Avrumova, F. Background, techniques, applications, current trends, and future directions of minimally invasive endoscopic spine surgery: A review of literature. World J Orthoped. 14 (4), 197(2023).
- Zhang, Z., Hao, Y., Wang, X. Minimally invasive surgery for paravertebral or psoas abscess with spinal tuberculosis- A long-term retrospective study of 106 cases. BMC Musculoskelet Disord. 021, 1-9 (2020).
- Liu, Z., Xu, Z., Zhang, Y. Endoscopy-assisted anterior cervical debridement combined with posterior fixation and fusion for the treatment of upper cervical spine tuberculosis: A retrospective feasibility study. BMC Musculoskelet Disord. 23 (1), 126(2022).
Yeniden Basımlar ve İzinler
Bu JoVE makalesinin metnini veya resimlerini yeniden kullanma izni talebi
Izin talebiThis article has been published
Video Coming Soon
JoVE Hakkında
Telif Hakkı © 2020 MyJove Corporation. Tüm hakları saklıdır