Method Article
Transaksiller Tek Portlu Endoskopik Meme Rekonstrüksiyonunda Aşağı Dönük Yama Sargılı Protez Yönteminin Uygulanması
Bu Makalede
Özet
Meme kanseri için tek portlu endoskopik yaklaşım ile anında meme rekonstrüksiyonu yapılan bir protokol sunuyoruz. Yama manipülasyon tekniği, protezin koruma için sarılmasını içerir, bu da geleneksel yöntemlere göre güvenlik ve avantajlar gösterir.
Özet
Bu çalışma, meme kanseri için acil meme rekonstrüksiyonu ile birlikte aksiller tek port endoskopik yaklaşım kullanan yenilikçi bir meme rekonstrüksiyonu tekniği sunmaktadır. Prosedür, sentinel lenf nodu biyopsisi ve endoskopik erişim görevi gören koltuk altı kıvrımı boyunca gizli bir kesi ile başlar. Yüksek çözünürlüklü endoskopik görüntüleme altında, kritik nörovasküler yapılar korunarak pektoralis majör kasının arka boşluğunun ve retromeme boşluğunun titiz bir diseksiyonu gerçekleştirilir. Uzun kavisli makas kullanılarak yapılan benzersiz bir deri altı tünelleme tekniği, meme parankiminin deri altı dokulardan tamamen ayrılmasını sağlayarak meme bezlerinin en blok rezeksiyonunu kolaylaştırır. Meme başı-areolar kompleks, kenar boşluğunu doğrulamak için intraoperatif frozen kesit analizine tabi tutuldu. Kritik bir adım, yamanın pektoralis majör kasının serbest kenarı boyunca yerleştirilmeden önce ustaca katlanmasını ve yukarı doğru döndürülmesini içerir, burada sürekli dikiş ile yerine sabitlenir. Cerrahi yenilik, yama manipülasyon protokollerine odaklanmıştır. Protez, tam bir muhafaza ve koruma sağlamak için aşağı doğru konumlandırılmış bir yama ile titizlikle sarılır. Bu çalışmanın bulguları, yenilikçi bir aşağı doğru yama sarma tekniği ile tamamlanan bu tek portlu aksiller endoskopik radikal mastektominin, meme kanseri tedavisi için etkili ve üstün bir yaklaşımı temsil ettiğini, olumlu sonuçlar ve daha iyi iyileşme deneyimleri sağladığını kuvvetle göstermektedir. Hastanemizde ortalama 147.73 dk ameliyat süresi ve ortalama 17 ay takip süresi ile 30 hastada başarılı bir şekilde uygulandı ve ameliyat sonrası BREAST-Q skoru ameliyat öncesine göre daha yüksekti. Bu sonuçlar, estetik sonuçlar ve postoperatif iyileşme açısından geleneksel rekonstrüksiyon yöntemlerine göre önemli avantajlar olduğunu göstermektedir.
Giriş
Meme kanseri, dünya çapında kadınlar arasında en sık görülen malignitedir1. Kapsamlı tedavi stratejilerindeki ilerlemeler sayesinde, hasta prognozu önemli ölçüde iyileşmiş, bu da daha yüksek sağkalım oranları ve estetik sonuçlara daha fazla vurgu yapılmasına neden olmuştur2. Bununla birlikte, meme rezeksiyonu fiziksel şekil bozukluğuna, kadınlık duygusunun azalmasına ve ameliyat sonrası anksiyete ve depresyon dahil olmak üzere psikolojik sıkıntıya neden olabilir. Özgüvendeki müteakip düşüş, cinsel işlev bozukluğuna ve evlilik ve kişilerarası ilişkilerde gerginliklere daha fazla katkıda bulunabilir.
Meme kanserinin cerrahi tedavisi, başlangıçta radikal eksizyona odaklanmaktan, meme başı-areolar kompleks koruma ve meme rekonstrüksiyonuna öncelik veren daha bütüncül bir yaklaşıma dönüşmüştür. Meme koruyucu cerrahi mükemmel bir seçenek olmasına rağmen 3,4, daha büyük tümörleri, çoklu veya şüpheli kanser lezyonları veya mikrokalsifikasyonları olan hastalar için uygun olmayabilir5. Ek olarak, Çinli kadınlar arasında tipik olarak daha küçük meme boyutu nedeniyle, meme koruyucu cerrahiden sonra ameliyat sonrası asimetri sıklıkla gözlenmektedir6. Ameliyat sonrası radyoterapi gerekliliği karar verme sürecini daha da zorlaştırır. Sonuç olarak, birçok hasta, özellikle evre I veya II meme kanseri olanlar, meme rekonstrüksiyonu ameliyatı olmayı tercih eder7. Bununla birlikte, geleneksel rekonstrüksiyon yöntemleri genellikle meme yüzeyinde yapılan kesiler nedeniyle gözle görülür yara izlerine neden olur.
Son yıllarda pektoral kas rekonstrüksiyonunu takiben yapılan çift planar meme rekonstrüksiyonu yeni ortaya çıkan bir teknik olarak dikkat çekmektedir. Bu yaklaşım sadece meme rekonstrüksiyonunun estetik sonuçlarını iyileştirmekle kalmaz, aynı zamanda özellikle cilt kalitesi düşük olan hastalarda ameliyat sonrası ağrı ve rahatsızlığı bir dereceye kadar hafifletir8. Ek olarak, pektoral bidüzlem sonrası rekonstrüksiyonun, özellikle radyoterapi gören hastalarda postoperatif kas kasılmaları ve motor disfonksiyon insidansını azalttığı gösterilmiştir9.
Pektoral protez sonrası meme rekonstrüksiyonunda, yamaların kullanılması ameliyat sonrası sonuçların iyileştirilmesine yardımcı olur. Çalışmalar, yamaların enfeksiyon ve kapsül kontraktürü gibi postoperatif komplikasyonların insidansını önemli ölçüde azaltabileceğini göstermiştir10. Ek olarak, kullanımları meme rekonstrüksiyonunun estetik sonuçlarını iyileştirebilir ve hastaların özgüvenlerini ve vücut imajlarını yeniden kazanmalarına yardımcı olabilir11,12.
Traksiyon hattı paraşüt yöntemi, düşük komplikasyon oranı ve iyi estetik etkisi nedeniyle protezleri yamalar kullanılarak sarmak için kullanılır. Bununla birlikte, bu yöntem karmaşıktır ve özellikle deneyimsiz cerrahlar için ameliyat süresinin uzamasına neden olur. Bu zorluğun üstesinden gelmek için, yama sürekli olarak pektoralis majörünün alt kenarına dikilerek ve alt kenarı yukarı doğru döndürülerek cerrahi modifikasyonlar uygulandı. Protez yerleştirildikten sonra, protezin doğal arkı takip edildi ve yama, protezi tam olarak saracak şekilde tekrar aşağı çevrildi. Bu iyileştirmeler prosedürü basitleştirdi ve ameliyat süresini azalttı.
Hastalara tek portlu aksiller endoskopik radikal mastektomi ve pektoralis kasının implant bazlı rekonstrüksiyonu uygulandı. Analize dahil edilen 30 hastadan kapsamlı veriler toplandı. Dahil edilme kriterleri hastaları içeriyordu: (1) 20-65 yaş arası; (2) neoadjuvan kemoterapiden sonra maksimum ≤5.0 cm veya ≤5.0 cm tümör çapı vardı; (3) preoperatif manyetik rezonans görüntülemesi meme başı-areola kompleksi, cilt veya pektoralis majör kasında veya uzak metastazlarda invazyon olmadığını doğrulayan; (4) preoperatif çekirdek iğne biyopsisi meme malign tümörünün varlığını doğrulayan; (5) Doğu Kooperatif Onkoloji Grubu performans durumu puanı 0-2 olan; ve (6) meme rekonstrüksiyonu geçirmeye istekli olduğunu gösterenler.
Buna karşılık, hastalar: (1) büyük meme hacmi veya belirgin pitozisi olan, yetersiz meme hacmi veya basit implantasyon yoluyla nispeten simetrik bir görünüm nedeniyle ameliyatı önleyen; (2) preoperatif muayenesi veya intraoperatif hızlı patolojik muayenesi meme başı-areola kompleksi, cilt veya pektoralis majör kasının tümör invazyonunu gösteren; veya (3) ameliyattan önce klinik evre IIIB veya daha sonra tümörler hariç tutuldu.
Protokol
Ağustos 2020 ile Mart 2023 tarihleri arasında Ningxia Tıp Üniversitesi Genel Hastanesi'nde klinik verilerin retrospektif bir analizi yapıldı. Bu çalışma, Ningxia Tıp Üniversitesi Genel Hastanesi Tıbbi Araştırma Etik İnceleme Komitesi tarafından onaylanmıştır (KYLL-2021-915). Tüm prosedürler belirlenmiş yönetmeliklere ve etik kurallara uygun olarak gerçekleştirildi.
1. İmmünohistokimyasal (IHC) boyama ile meme kanseri varlığının belirlenmesi
NOT: İnsan epidermal büyüme faktörü reseptörü 2 (HER2) aşırı ekspresyonu Şekil 1'de gösterilmiştir. HER2'nin aşırı ekspresyonu meme kanseri tedavisini önemli ölçüde etkiler.
- İçi boş iğne biyopsisi kullanarak meme dokularını elde edin ve bunları hemen% 10 nötr tamponlu formalin fiksatifine daldırın.
- Meme kanserinin patolojik tipini belirlemek için profesyonel patologlar tarafından dokuları IHC boyama için patoloji bölümüne gönderin.
NOT: Önceki çalışmalarda13 açıklanan IHC boyama adımlarını izleyin.
2. Meme büyüklüğüne, tümör özelliklerine ve kişisel tercihe göre uygun protez seçimi
NOT: SN, sternal çentiğin orta noktasından meme ucuna olan mesafeyi gösterirken, NN iki meme başı arasındaki mesafeyi gösterir ve SN-NN, SN eksi NN anlamına gelir. Endoskopik implant meme rekonstrüksiyonu, kesi protezin neden olduğu gerilim bölgesinden uzakta olduğu için protezin dışbükeyliğinin veya hacminin küçültülmesini gerektirmez.
- Bir kumpas kullanarak orta hattın yanındaki 1.5-2.0 cm ile ön aksiller çizgiye olan mesafeyi ölçün. Bunu memenin maksimum bazal çapı (X) olarak tanımlayın. Memenin dış yumuşak dokusunun (Y) ve iç yumuşak dokusunun (Z) kalınlığını ölçün. Son olarak, implantın bazal çapını X - (Y/2 + Z/2) olarak hesaplayın.
- Protezin yüksekliğini SN-NN mesafesine göre seçiniz. SN-NN mesafesi 0 cm ile 2 cm arasında ise orta yükseklikte bir protez seçin. SN-NN mesafesi 0 cm'den az ise düşük yükseklikte bir protez seçin. SN-NN mesafesi 2 cm'den büyükse tam veya ekstra tam protez seçin.
- Belirgin pitozis veya cilt gevşekliği olan göğüslerde tam dışbükey protez kullanın; Aksi takdirde, orta veya düşük boyutlu bir protez kullanın.
NOT: Postoperatif hastalarda pitozis derecesi Ek Şekil 1'de gösterilmiştir.
3. Endoskopik meme rekonstrüksiyonu için planlama
- Hastaları cerrahi prosedürdeki değişiklikler, deri flebi nekrozu, insizyon ayrışması, insizyon enfeksiyonu ve kapsül kontraktürü dahil olmak üzere riskler ve potansiyel komplikasyonlar hakkında bilgilendirin.
- Bilgilendirilmiş onam alındıktan sonra, ameliyattan 1 gün önce perioperatif tromboz profilaksisi için düşük moleküler ağırlıklı heparin kalsiyum enjeksiyonu (100 AXaIU / kg) uygulayın.
- Enfeksiyonu önlemek için ameliyattan 30 dakika önce bir doz intravenöz sefazolin sodyum (1 g) uygulayın.
NOT: Ameliyat 3 saatten fazla sürerse ek bir doz ve ameliyattan 6 saat sonra başka bir doz uygulayın. - Bir anestezi uzmanı tarafından endotrakeal entübasyon ile genel anestezi uygulayın. Hastayı sırtüstü pozisyona getirin, etkilenen omzu bir omuz pedi ile 25° kaldırın ve uygun cerrahi pozisyon için üst kolu 60° abuça edin (Şekil 2). Yaşamsal belirtileri sürekli izleyin.
- Kademeli bilinç kaybına neden olmak için anestezik ilaçları (propofol veya remifentanil) intravenöz infüzyon yoluyla yavaşça enjekte edin. Trakeal entübasyonu kolaylaştırmak için roküronyum gibi kas gevşeticiler uygulayın.
- Bilinç kaybı ve kas gevşemesi sağlandıktan sonra, glotis'i ortaya çıkarmak için bir laringoskop kullanın, trakeal tüpü trakeaya yerleştirin ve mekanik ventilasyon için anestezi makinesini bağlayın.
4. Transaksiller tek portlu endoskopik meme rekonstrüksiyonunda aşağı dönük yama sargılı protez yöntemi
- Sentinel lenf nodu biyopsisi (SLNB) yapın.
- Ameliyattan 10 dakika önce etkilenen tarafın meme başı-areola kompleksine 2 mL metilen mavisi enjekte edin.
- Aksiller kıvrımda gizli bir kesi (yaklaşık 6 cm) yapın, deri altı dokuyu inceleyin ve pektoralis majör kasının dış kenarında SLNB yapın.
- Maviye boyanmış lenfatik damarları tanımlayın ve lekeli lenf düğümlerini, sentinel lenf düğümlerini bulmak için bunları izleyin.
- Lenf düğümlerinin yırtılmasını veya çevre dokulara zarar vermesini önlemek için sentinel lenf düğümlerini inceleyin ve tamamen çıkarın.
- Eksize edilen sentinel lenf nodlarını, tümör metastazı varlığını belirlemek için hızlı patolojik analiz için patoloji bölümüne gönderin. SLNB pozitifse, aksiller lenf nodu diseksiyonu yapın.
- Posterior interkostal kasları ayırın.
- Aksiller insizyondan bir insizyon koruyucu yerleştirin ve koruyucunun içine kıvrılmış bir #6.5 eldiven yerleştirin.
- Delme cihazlarını sırasıyla 5 mm, 12 mm ve 5 mm eldivenin başparmak, orta parmak ve küçük parmağına yerleştirin (Şekil 3).
- Duman birikmesini önlemek için eldivenin işaret parmağına bir emme kateteri (16 #) yerleştirin.
- Pektoralis majör kasının arkasındaki boşluğu ortaya çıkarmak için deri altı dokuyu ve fasyayı ayırın.
- Çatı benzeri bir boşluk oluşturmak için pektoralis majör kasını yukarı doğru itmek için bir emme cihazı kullanın.
- Pektoralis majör kas arka boşluğunu keskin bir şekilde incelemek ve ayırmak için ultrasonik bir neşter kullanın.
- Pektoralis majör kası, kaburgalarda üç ila beş arasında birden fazla bağlantı noktasına sahiptir. Bu kas bağlantı noktalarını ayırırken, kası yerinde kesin ve kanamayı önlemek için kan damarlarını pıhtılaştırın. Boşluğu CO2 insüflasyonu ile 10-12 mmHg basınçta tutun.
- Arka meme boşluğunu ayırın.
- Ameliyattan önce meme sınırı işaretleme noktasına göre ayırma aralığını belirleyin, genellikle işaretleme noktasını 1 cm aşar.
- Meme önemli ölçüde pitozis ise, alt kenarı işaretleme noktasının 2-3 cm ötesine, subklavyenden rektus abdominisin ön kılıfına ve sternumdan füzyon fasyasına kadar uzatın.
- Pektoralis majör kasının yüz yüzeyini ortaya çıkarmak için meme bezini yukarı doğru itin.
- Meme bezi ile pektoralis majör kası arasındaki gevşek dokuyu kesmek için bir elektrokoagülasyon kancası kullanın.
- Kanamayı önlemek için kaburganın iç kenarına yaklaşırken yavaşlayın.
- Kanamayı önlemek için ultrasonik bir neşter kullanarak 3 mm'den büyük kan damarlarını pıhtılaştırın ve kesin.
- Ameliyattan önce meme sınırı işaretleme noktasına göre ayırma aralığını belirleyin, genellikle işaretleme noktasını 1 cm aşar.
- Doku makas tüneli yöntemini kullanarak deri altı dokusunu ayırın.
NOT: İnterkostal boşluktan gelen kan damarları önceki adımlarda zaten pıhtılaştığından, deri altı kanama riski düşüktür. Bu nedenle cilt altı dokuyu ayırmak için doku makası kullanılır.- Sıvının genleşme ve yağ eritici etkileri nedeniyle cilt altında bir cilt altı boşluk oluşturmak için 100-150 mL şişme sıvısını deri altına enjekte edin.
NOT: Şişme sıvısı 1:500.000 adrenalin ve 20 mL lidokain hidroklorür içerir. - Dört deri altı tüneli oluşturmak için deri altı boşluğuna doku makası sokun ve makas kafasını kullanarak bunları genişletin.
- Meme başı ve areolanın altındaki doku da dahil olmak üzere, oluşturulan tüneller boyunca glandüler kenarın içindeki deri altı dokusunu (0,5 cm) keskin bir şekilde ayırmak için doku makasını kullanın.
- Sürekli bir deri altı boşluğu oluşturmak için dört deri altı tünelini kademeli olarak bağlayın.
- Sıvının genleşme ve yağ eritici etkileri nedeniyle cilt altında bir cilt altı boşluk oluşturmak için 100-150 mL şişme sıvısını deri altına enjekte edin.
- Göğüs bezlerini tamamen çıkarın.
NOT: Bez ve cilt arasındaki bağlantı, memenin deri altı boşluğu ve arka meme boşluğu zaten ayrılmış olduğundan, bezin etrafındaki az miktarda dokudan oluşur.- Endoskopu delme cihazları boyunca dikkatlice yerleştirin.
- CO2 basıncını 8 mmHg'de tutun.
- CO2 basıncı ile oluşan bezin doğal arkını kesmek, ayırmak ve bezi tamamen çıkarmak için ultrasonik veya elektrikli neşter kullanın.
- Tam hemostaz elde edin ve yarayı 42 ° C'de 1.000 mL damıtılmış su ile durulayın.
- Meme başı-areola kompleksi üzerindeki dört noktadan doku örnekleri toplayın ve ameliyat sırasında hızlı patolojik inceleme için gönderin.
- Meme başı rezeksiyon sınırında karsinom hücresi yoksa meme ucunu koruyun; Aksi takdirde, kesi kenarında karsinom hücreleri tespit edilirse meme ucunu çıkarın.
NOT: Patoloji raporları profesyonel patologlar tarafından verilmektedir.
- Pektoralis majörünün alt ve iç kenarlarını kesin.
- Pektoralis majörünün ön ve arka boşluklarını ayırın.
- Pektoralis majörünün alt kenarı boyunca iç kenara doğru kesmek için ultrasonik bir neşter kullanın ve iç kenarı dördüncü kaburgaya yakın kesin.
- Yamayı dikin.
- Yamayı ikiye katlayın, alt kenarı yukarı çevirin ve 3-0 emilebilir bir sütür kullanarak iç kenarı dikin
- Yamayı pektoralis majörün serbest kenarı boyunca yerleştirin ve düzleştirin.
- Yamayı pektoralis majörün alt ve iç serbest kenarlarına dikin.
- Protezi aşağı doğru bir yama ile sarın.
- Protezi yamanın altına yerleştirin ve aşağı doğru sarın.
- Dış yamayı protezin arka ve üst kısımlarına doğru itin ve yama protezi dış protezin kenarı boyunca tamamen sarana kadar oval bir kelepçe kullanarak alt yamayı tekrar tekrar iç üst kısma doğru itin.
- Her iki tarafı karşılaştırın ve şekillendirme yapın.
- Aksillaya ve her iki taraftaki meme kıvrımının altına 15 # yüksek negatif basınçlı drenaj tüpü yerleştirin.
5. Ameliyat sonrası yönetim
- Ameliyat süresi, hastanede kalış süresi, maliyetler, ameliyat sonrası dren çıkışı, vücut kitle indeksi ve tümör boyutu dahil olmak üzere gerekli verileri toplayın.
- İnsizyon enfeksiyonu, flep nekrozu, insizyon ayrışması, implantın çıkarılması ve rekonstrüksiyon sonrası hasta memnuniyeti skoru dahil olmak üzere ilişkili komplikasyonları kaydedin ve değerlendirin.
- Ameliyattan sonra her 3 ayda bir hastaların takibini yapın.
- Metastaz şüphesi için fizik muayene, ultrason, pozitron emisyon tomografisi-bilgisayarlı tomografi (PET-BT) ve diğer muayeneleri yapın.
- BREAST-Q (meme kanseri modülü) kullanarak tedavi uyumunu, nüksü veya uzak metastazı ve meme görünümünü değerlendirin.
6. Veri analizi.
- Verileri analiz etmek için uygun istatistiksel yazılımı kullanın. Normal dağılımlı nicel verileri ortalama ± standart sapma olarak ifade ederken, normal dağılımlı olmayan nicel verileri medyan (çeyrekler arası aralık) olarak ifade edin.
- Kategorik verileri frekanslar ve yüzdeler olarak ifade edin.
Sonuçlar
Genel hasta verileri
Hasta özellikleri Tablo 1'de listelenmiştir. Analize yaş ortalaması 43.17 ve ortalama vücut kitle indeksi 23.04 kg/m2 olan 30 kadın hasta dahil edildi. Ortalama tümör çapı 1.77 cm idi. TNM evreleri şu şekildeydi: evre 0, 3 hasta; evre I, 15 hasta; evre II, 11 hasta; ve evre III, 1 hasta.
Tüm hastalarda SLNB uygulandı ve ortalama 9.43 aksiller lenf nodu incelendi. Hastanın klinik durumuna göre 11 hastaya (%36.67) aksiller lenf nodu diseksiyonu yapıldı. Ameliyat süresi 55-420 dk arasında değişmekte olup, ortalama süre 147.73 dk'dır. Ortalama hastanede kalış süresi yaklaşık 8 gün, ameliyat sonrası taburculuk süresi ise ortalama 2.2 gündü.
Ameliyat sonrası komplikasyonlar ve takip
Beş hastada (%16.6) ikisi insizyon enfeksiyonu, biri insizyon ayrışması, biri insizyon enfeksiyonu ve ayrışması, dördü insizyonlu olmak üzere postoperatif komplikasyon gelişti ve bir hastada insizyon enfeksiyonu, ayrışma ve flep nekrozu gelişti. Postoperatif radyoterapiyi takiben radyasyon dermatiti nedeniyle protez nihayet çıkarıldı. 30 hastanın tamamı ameliyat sonrası 3 ay boyunca takip edildi ve hiçbirinde nüks, metastaz veya ölüm görülmedi. Ancak insizyonla ayrılma ve enfeksiyon drenajı ve hasta memnuniyetini olumsuz yönde etkiledi.
İnsizyon ayrışması olmayan hastalarda ortalama toplam drenaj hacimleri 285.04 mL ve insizyon enfeksiyonu olmayan hastalarda 491.67 mL idi, insizyon ayrışması ve insizyon enfeksiyonu olan hastalara göre anlamlı derecede düşüktü. Ayrıca, insizyon ayrışması veya insizyon enfeksiyonu olmayan hastalarda meme memnuniyet skorları anlamlı olarak daha yüksekti (Tablo 2 ve Tablo 3).
Meme memnuniyeti skorları, çeşitli TNM aşamaları arasında anlamlı bir fark göstermedi (yaklaşık 70) (Tablo 4). Ameliyat sonrası meme memnuniyet skorları (71.9) ameliyat öncesine (64.58) göre anlamlı derecede yüksekti (Tablo 5). Ortanca takip süresi 512.5 gün idi (Tablo 6).

Şekil 1: Ameliyat öncesi histopatolojik sonuçlar. HER2'yi aşırı eksprese eden meme kanserinin temsili bir görüntüsü. Ölçek çubuğu: 10 μm. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.

Şekil 2: Aksiller tek delikli endoskopik protez kullanılarak evre I meme rekonstrüksiyonu için cerrahi insizyon ve hasta pozisyonu. Beyaz ok kesiyi işaret etti. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
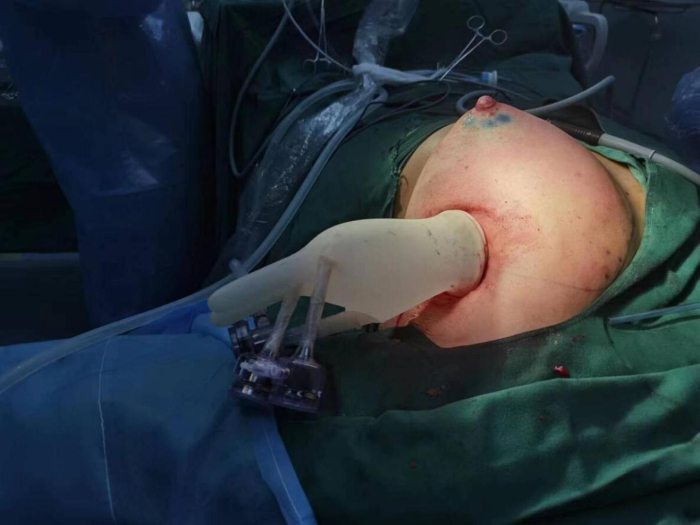
Şekil 3: Aksiller tek delikli endoskopik protez kullanılarak evre I meme rekonstrüksiyonu için trokar yerleştirilmesi. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
| Gösterge | Istatistik | |
| Ameliyat yaşı (yıl) | 43,17 ± 8,65 | |
| Yükseklik (m) | 1,61 ± 0,04 | |
| Ağırlık (kg) | 59,95 ± 6,35 | |
| VKİ (kg/m2) | 23.04 ± 2.36 | |
| Tümör çapı (cm) | 1,77 ± 0,88 | |
| pTNM (İngilizce) | Aşama 0 | 3 (10.00%) |
| Aşama I | 15 (50.00%) | |
| Aşama II | 11 (36.67%) | |
| Aşama III | 1 (3.33%) | |
| Aksiller lenf nodu muayenesi | 9,43 ± 7,27 | |
| Aksiller lenf nodu metastazı | 0,57 ± 1,07 | |
| Aksiller lenf nodu diseksiyonu | Evet | 11 (36.67) |
| Hayır | 19 (63.33) | |
| Ameliyat süresi (dk) | 147,73 ± 60,38 | |
| Hastanede kalış günleri | 8,00 ± 5,68 | |
Tablo 1: 30 hastanın genel klinik verileri.
| Kesi ayrışması | ||
| Hayır (n = 27) | Evet (n = 3) | |
| İlk gün toplam drenaj (mL) | 132,96 ± 60,12 | 225 ± 101.49 |
| İkinci gün toplam drenaj (mL) | 103,26 ± 51,41 | 193.33 ± 103 |
| Üçüncü gün toplam drenaj (mL) | 50,69 ± 56,62 | 73,33 ± 64,29 |
| Toplam drenaj (mL) | 285,04 ± 122,37 | 491,67 ± 267,32 |
| Meme memnuniyet skoru | 73,94 ± 5,88 | 61,33 ± 7,09 |
| Tıbbi hizmet memnuniyet puanı | 83,15 ± 17,88 | 46,67 ± 11,55 |
| Psikososyal sağlık skoru | 75,31 ± 6,31 | 64 ± 6 |
| Fiziksel sağlık puanı | 78,93 ± 8,2 | 75,83 ± 6,51 |
| Cinsel sağlık puanı | 79,67 ± 10,65 | 64 ± 14,42 |
Tablo 2: Kesi ayrışması ve hasta memnuniyeti.
| İnsizyon enfeksiyonu | ||
| Hayır (n = 26) | Evet (n = 4) | |
| İlk gün toplam drenaj (mL) | 129,23 ± 58,03 | 226,25 ± 82,9 |
| İkinci gün toplam drenaj (mL) | 98,38 ± 45,62 | 202,5 ± 86,07 |
| Üçüncü gün toplam drenaj (mL) | 49,15 ± 57,46 | 86,67 ± 41,63 |
| Toplam drenaj (mL) | 276,77 ± 116,85 | 493,75 ± 218,3 |
| Meme memnuniyet skoru | 74,44 ± 4,71 | 61,25 ± 9,46 |
| Tıbbi hizmet memnuniyet puanı | 84,81 ± 13,82 | 45 ± 25.17 |
| Psikososyal sağlık skoru | 75,67 ± 5,75 | 64,5 ± 8,06 |
| Fiziksel sağlık puanı | 78,96 ± 8,44 | 76,38 ± 4,4 |
| Cinsel sağlık puanı | 81,04 ± 9,53 | 59 ± 5.03 |
Tablo 3: İnsizyon enfeksiyonu, hasta memnuniyeti ve drenaj hacmi.
| Safha | n | Meme memnuniyet puanları ( ) ) | |
| T | 1 | 22 | 71,82 ± 7,71 |
| 2 | 8 | 75,06 ± 4,12 | |
| N | 0 | 21 | 74,31 ± 5,75 |
| 1 | 8 | 67,56 ± 8,06 | |
| 2 | 1 | 79,50 ± 0,00 | |
| M | 0 | 30 | 72,68 ± 7,02 |
Tablo 4: Meme memnuniyet skorlarının analizi ve TNM evrelemesi.
| Ameliyattan önce | Ameliyattan sonra | Fark | |
| Meme memnuniyet skoru | 64,58 ± 10,93 | 71,9 ± 7 | 7.32 ± 15.24 |
| Psikososyal sağlık skoru | 69,28 ± 11,25 | 73,33 ± 7,21 | 4,05 ± 16,29 |
| Fiziksel sağlık puanı | 71,07 ± 10,64 | 78,47 ± 8,25 | 7.4 ± 15.22 |
| Cinsel sağlık puanı | 66,67 ± 9,36 | 77,02 ± 11,95 | 10.35 ± 16.95 |
Tablo 5: Ameliyat öncesi ve sonrası meme memnuniyet skorlarının analizi.
| Yüzdelik Dilimler | Gün |
| P25 Serisi | 117 |
| P50 Serisi | 512.5 |
| P75 Serisi | 820.75 |
Tablo 6: Takip süresi.
Ek Şekil 1. Ameliyat sonrası meme pitozu. (A) Pitozis yok. (B) Hafif pitozis. (C) Orta derecede pitozis. Bu dosyayı indirmek için lütfen buraya tıklayın.
Tartışmalar
Meme rekonstrüksiyonu, kapsamlı meme kanseri ameliyatı geçiren hastaların yaşam kalitesini artırmada hayati bir unsur haline gelmiştir. Protez bazlı rekonstrüksiyon ile ilgili olarak, protez stabilitesini sağlamak ve optimal bir estetik sonuç elde etmek için yamaların kullanılması esastır14,15. Pediatrik meme rekonstrüksiyonunda geleneksel traksiyon hattı paraşütlerinin kullanımı belirli faydalar sağlasa da, cerrahi sürenin uzatılması klinik uygulamada önemli bir zorluk haline gelmiştir16. Bu yöntem, protezi17 çevrelemek için bir paraşütün çekme ipliğine benzer şekilde işlev gören yamanın etrafında birden fazla dikiş gerektirir. Bu çizgiler çekilerek protez kapatılır18. Ancak, bu yaklaşımın bazı sınırlamaları vardır. Sütür traksiyonu koltuk altına doğru yönlendirilirken, yama protezi içe doğru sarmalıdır. Bu yönsel çelişki yama yerleştirilmesini zorlaştırır ve ameliyat süresini uzatır. Ek olarak, prosedürün karmaşıklığı ve cerrahın deneyimi ameliyat süresini önemli ölçüde etkiler19. Daha az deneyimli cerrahlar, çekiş hattı paraşüt yönteminin teknik yönlerine hakim olmak için genellikle daha fazla zamana ihtiyaç duyar ve bu da ameliyat süresini daha da uzatır. Bu nedenle, cerrahi sürecin optimize edilmesi ve cerrahi sürenin azaltılması bu çalışmanın birincil hedefleri haline gelmiştir.
Bu teknik iki temel adımdan oluşur. İlk olarak, radikal meme kanserinin tamamlanmasını takiben protez rekonstrüksiyonu sonrası yama pektoralis majör kasının alt kenarına dikilir. Emilebilir ipliklerle sürekli dikiş kullanılır, bu da geleneksel tekniklere kıyasla gereksiz adımları ortadan kaldırır ve cerrahi süreyi önemli ölçüde azaltır. İkinci olarak, protez pektoralis majör kasının arkasına implante edilir ve yama, kusursuz bir sargı elde etmek için protezin doğal yayı boyunca aşağı doğru yönlendirilir.
Protez yerleştirme sırasında, protezin hassas bir şekilde konumlandırılması, başarılı bir rekonstrüksiyon için çok önemlidir. Bununla birlikte, birden fazla sütür fiksasyonu, protez pozisyonunun ayarlanmasını zorlaştırır. Araştırmalar, traksiyon hatlarının implantasyon sırasında protezin kaymasına neden olabileceğini ve rekonstrüksiyon sonucunu olumsuz etkileyebileceğini göstermiştir20. Ayrıca, cerrahın işlem sırasında protez konumlandırmasını değerlendirmesi deneyime, cerrahi alanın netliğine ve anatomik varyasyonlara bağlıdır. Bu nedenle, protez konumlandırmasının doğruluğunu artırmak ve postoperatif komplikasyon olasılığını azaltmak, araştırmanın kilit alanları olmaya devam etmektedir. Bu teknikte protez konumlandırılır ve önceden belirlenen bir yere ulaştığında sarılır ve sabitlenir. Geleneksel cerrahi yöntemlerle karşılaştırıldığında, bu yaklaşım protez pozisyonunun daha kolay ayarlanmasını ve daha hassas yerleştirilmesini sağlar.
Ayrıca, yama düzlüğünün sağlanması kritik bir husustur. Araştırmalar, cerrahi sonrası yama kırışıklıklarının veya düzensizliğinin sadece estetiği etkilemekle kalmayıp aynı zamanda ameliyat sonrası komplikasyonların gelişimine de katkıda bulunabileceğini göstermiştir21. Cerrahın beceri düzeyi, yama malzemesi özellikleri ve ameliyat sonrası bakım dahil olmak üzere yama düzlüğünü etkileyen çeşitli faktörlervardır 22. Sonuç olarak, daha düz bir yama uygulamasının sağlanması çok önemlidir. Bu teknolojik geliştirmede, protez için doğrudan görselleştirme ve aşağı doğru sarma tekniği kullandık. Direkt endoskopik görüş altında, başlangıçta yan protezi doğal yayı boyunca sararak düzgün ve eşit bir uygulama sağladık. Daha sonra, protezin alt kenarını sarmak için dış sarma hattı takip edildi. Son olarak endoskopik muayene yapıldı ve düzgün sargıyı sağlamak için gerekli ayarlamalar yapıldı. Doğrudan gözlem altında gerçekleştirilen bu teknik basit ve kesindir.
Ayrıca, yamanın pektoralis majör kasına dikilmesi prosedürde kritik bir adımdır. Dikişler sadece yamayı ve pektoralis majörünü sağlamlaştırmakla kalmamalı, aynı zamanda pektoralis majör kaslarının yaralanmasını da önlemelidir. Araştırmalar, sürekli dikiş için Vicryl ipliklerinin kullanılmasının, postoperatif iyileşme sırasında daha düşük komplikasyon oranları ve daha yüksek hasta memnuniyeti ile ilişkili olduğunu göstermiştir23. Protezin alttan kesilerek yama sarılması sırasında sürekli dikiş teknolojisinin uygulanması önemli avantajlar sağlar. İlk olarak, Vicryl ipliği mükemmel biyouyumluluk ve gerilme mukavemeti sergileyerek ameliyat sonrası enfeksiyon riskini azaltırken daha pürüzsüz bir dikiş sürecini kolaylaştırır. İkincisi, sürekli dikiş, gerginliği etkili bir şekilde dağıtır, yerel dokulara verilen hasarı en aza indirir ve göğüs kasının yırtılma olasılığını azaltır. Hiçbir hastada pektoral kas yırtılması veya protez yer değiştirmesi vakası gözlenmedi.
Postoperatif estetiğin değerlendirilmesi, hastanın yaşam kalitesi ile yakından bağlantılı olduğu için meme rekonstrüksiyonu cerrahisinde çok önemli bir metriktir. Estetik sonuçlar, hastanın benlik saygısını, sosyal etkileşimlerini ve psikolojik iyi oluşunu önemli ölçüde etkileyebilir. Protezin şekli, rekonstrüksiyon sonrası cerrahinin estetiğini etkiler. Protez esas olarak dairesel ve anatomik (yani su damlası şekli) olarak ikiye ayrılır. Dairesel protez nispeten yuvarlak ve tam şekillidir; Su damlası şeklindeki protez, ayakta dururken doğal memenin şeklini simüle eder, üst yarısı hafifçe gurur verici ve alt yarısı dolgun ve insan vücudunun doğal meme şekline daha uygundur24. Yapılan çalışmalarda su damlası şeklindeki protezlerin memnuniyet skoru ve genel yaşam kalitesinin dairesel protezlere göre anlamlı derecede yüksek olduğu gösterilmiştir10,25 . Bu nedenle, bu çalışmaya yerleştirilen tüm protezler su damlası şeklindeydi ve estetik BREAST-Q anketi25 ile değerlendirildi. Profesyonel değerlendirme yoluyla, ameliyat sonrası sonuçların kapsamlı bir şekilde anlaşılması sağlanabilir ve klinik karar verme için bir temel görevi görür. Hastaların ameliyattan 3 ay sonra ortalama meme memnuniyet skoru 70 puanı aştı, bu da diğer çalışmalarda bildirilenlerden belirgin şekilde daha yüksekti26.
Özetle, laparoskopik radikal mastektomi ve aksiller tek delik yaklaşımı kullanılarak yapılan meme rekonstrüksiyonu tekniği, meme kanserinin radikal tedavisinde ve estetik şekillendirmesinde umut verici sonuçlar göstermiştir. Aşağı doğru protez sarma yönteminin uygulanması kolaydır ve cerrahi zamandan tasarruf sağlar. Bu teknik, mükemmel protez sarma özellikleri sergiler ve yüksek düzeyde meme memnuniyetine yol açabilir. Bu çalışma prospektif bir araştırma olmadığından, cerrahi süreyi, insizyon enfeksiyonlarını ve cilt nekrozunu bilimsel olarak karşılaştırma yeteneğini sınırlamaktadır. Sonraki sonuçların daha fazla doğrulanması garanti edilir.
Açıklamalar
Yazarların bu makalenin içeriği ile ilgili olarak beyan edebilecekleri herhangi bir çıkar çatışması yoktur.
Teşekkürler
Bu çalışma, Ningxia Doğa Bilimleri Vakfı (2024AAC03619, 2020AAC03385) ve Ningxia Tıp Üniversitesi bilimsel araştırma fonu özel yetenek başlangıç projesi (XT2023039) tarafından desteklenmiştir.
Malzemeler
| Name | Company | Catalog Number | Comments |
| 10 mm Trocar with Valve | Zhejiang Tiansong Medical Instrument Co., Ltd. | TS-TK-105 | |
| 30° Laparoscopic Telescope | Karl Storz GmbH & Co. KG | 26003BA | |
| 5 mm Trocar with Valve | Zhejiang Tiansong Medical Instrument Co., Ltd. | TS-TK-105 | |
| Absorbable Suture (Vicryl 3-0) | Ethicon Endo-Surgery, Inc. | VCP375 | |
| Closed Wound Negative Pressure Drainage Set | Shandong Weigao Xinsheng Medical Instrument Co., Ltd. | PVA-20×15×1 | |
| Disposable High-Frequency Electrosurgical Pen (Hook Type, Laparoscopic-Specific) | Wuhan Banbiantian Medical Technology Development Co., Ltd. | BBT-DGB-03-23 | |
| Disposable Laparoscopic Aspirator | Wuhan Donghu Medical Technology Co., Ltd. | DH-LA-01-5×30 | |
| Disposable Open Surgery Electrosurgical Pen | Tyco Healthcare Group LP | FORCE-EZ Open | |
| Gel Breast Implant | MENTOR Worldwide LLC | SILTEX 354 | |
| Harmonic Focus (Long) Shears + Adaptive Tissue | Ethicon Endo-Surgery, Inc. | HARH36 | |
| Incision Protective Sleeve | Hubei Bokang Medical Technology Co., Ltd. | BKQYK-II | |
| SPSS | IBM | Version 25 | |
| Titanized Mesh Implant | pfm medical titanium gmbh | TiLOOP Bra | |
| V-Loc 180 Absorbable Suture (3-0) | Ethicon Endo-Surgery, Inc. | 1803H |
Referanslar
Yeniden Basımlar ve İzinler
Bu JoVE makalesinin metnini veya resimlerini yeniden kullanma izni talebi
Izin talebiDaha Fazla Makale Keşfet
This article has been published
Video Coming Soon
JoVE Hakkında
Telif Hakkı © 2020 MyJove Corporation. Tüm hakları saklıdır