Method Article
יישום שיטת התותבת העטופה בתיקון כלפי מטה בשחזור שד אנדוסקופי טרנס-אקסילרי עם יציאה אחת
In This Article
Summary
אנו מציגים פרוטוקול המשתמש בגישה אנדוסקופית עם יציאה אחת עם שחזור שד מיידי לסרטן השד. טכניקת מניפולציית התיקון כוללת עטיפת התותבת להגנה, תוך הדגמת בטיחות ויתרונות על פני שיטות מסורתיות.
Abstract
מחקר זה מציג טכניקה חדשנית לשחזור שד בגישה אנדוסקופית של יציאה אחת בבית השחי עם שחזור שד מיידי לסרטן השד. ההליך מתחיל בחתך נסתר לאורך קפל בית השחי המשמש כביופסיה של בלוטות הלימפה הזקיף וגישה אנדוסקופית. תחת הדמיה אנדוסקופית בחדות גבוהה, מבוצעת דיסקציה קפדנית של החלל האחורי של שריר החזה הגדול והחלל הרטרו-שדי, תוך שמירה על מבנים נוירו-וסקולריים קריטיים. טכניקת מנהור תת עורית ייחודית באמצעות מספריים ארוכים ומעוקלים מאפשרת הפרדה יסודית של פרנכימת השד מהרקמות התת עוריות, ומאפשרת כריתה של בלוטות החלב. קומפלקס הפטמה-עטרה עבר ניתוח חתך קפוא תוך ניתוחי כדי לאשר את פינוי השוליים. שלב קריטי כולל קיפול וסיבוב מומחיות של המדבקה כלפי מעלה לפני הכנסתה לאורך הקצה החופשי של שריר החזה הגדול, שם היא מאובטחת במקומה באמצעות תפירה מתמשכת. חדשנות כירורגית מתמקדת בפרוטוקולים של מניפולציה של טלאים. התותבת עטופה בקפידה בתיקון הממוקם כלפי מטה כדי להבטיח סגירה והגנה מלאים. ממצאי מחקר זה מצביעים על כך שכריתת שד רדיקלית אנדוסקופית בבית השחי עם יציאה אחת, בתוספת טכניקה חדשנית של עטיפת טלאי כלפי מטה, מייצגת גישה יעילה ומעולה לטיפול בסרטן השד, המספקת תוצאות חיוביות וחוויות החלמה משופרות. הליך זה בוצע בהצלחה ב-30 מטופלות בבית החולים שלנו, עם זמן ניתוח ממוצע של 147.73 דקות ותקופת מעקב ממוצעת של 17 חודשים, וציון ה-BREAST-Q לאחר הניתוח היה גבוה מזה של לפני הניתוח. תוצאות אלו מצביעות על יתרונות משמעותיים על פני שיטות שחזור מסורתיות מבחינת תוצאות אסתטיות והתאוששות לאחר הניתוח.
Introduction
סרטן השד הוא הגידול הממאיר השכיח ביותר בקרב נשים ברחבי העולם1. בשל ההתקדמות באסטרטגיות טיפול מקיפות, הפרוגנוזה של המטופל השתפרה משמעותית, וכתוצאה מכך שיעורי הישרדות גבוהים יותר ודגש מוגבר על תוצאות אסתטיות2. עם זאת, כריתת שד עלולה לגרום לעיוות פיזי, ירידה בתחושת הנשיות ומצוקה פסיכולוגית, כולל חרדה ודיכאון לאחר הניתוח. הירידה בביטחון העצמי שלאחר מכן עלולה לתרום עוד יותר להפרעות בתפקוד המיני ולמתחים ביחסים זוגיים ובין-אישיים.
הטיפול הכירורגי בסרטן השד התפתח מהתמקדות ראשונית בכריתה רדיקלית לגישה הוליסטית יותר שנותנת עדיפות לשימור קומפלקס פטמה-עטרה ושחזור שד. למרות שניתוח משמר שד הוא אופציה מצוינת 3,4, ייתכן שהוא לא יתאים למטופלות עם גידולים גדולים יותר, נגעים סרטניים מרובים או חשודים או מיקרו-הסתיידויות5. בנוסף, בשל גודל החזה הקטן יותר בדרך כלל בקרב נשים סיניות, אסימטריה לאחר הניתוח נצפית לעתים קרובות לאחר ניתוח משמר שד6. הדרישה לרדיותרפיה לאחר הניתוח מסבכת עוד יותר את תהליך קבלת ההחלטות. כתוצאה מכך, מטופלות רבות, במיוחד אלה עם סרטן שד שלב I או II, בוחרות לעבור ניתוח שחזור שד7. עם זאת, שיטות שחזור מסורתיות גורמות לרוב לצלקות גלויות עקב חתכים שנעשו על פני השד.
בשנים האחרונות, שחזור שד דו-מישורי לאחר שחזור שרירי החזה משך תשומת לב כטכניקה מתפתחת. גישה זו לא רק משפרת את התוצאות האסתטיות של שחזור השד אלא גם מקלה במידה מסוימת על כאבים ואי נוחות לאחר הניתוח, במיוחד במטופלות עם איכות עור ירודה8. בנוסף, שחזור דו-מישורי לאחר החזה הוכח כמפחית את השכיחות של התכווצויות שרירים לאחר הניתוח ותפקוד מוטורי, במיוחד בחולים שעוברים רדיותרפיה9.
בשחזור שד לאחר תותבת חזה, השימוש במדבקות מסייע בשיפור התוצאות לאחר הניתוח. מחקרים הראו כי מדבקות יכולות להפחית משמעותית את שכיחות הסיבוכים לאחר הניתוח, כגון זיהום והתכווצות קפסולה10. בנוסף, השימוש בהם יכול לשפר את התוצאות האסתטיות של שחזור השד ולעזור למטופלות להחזיר את הביטחון העצמי ודימוי הגוף שלהן11,12.
שיטת מצנח קו המתיחה משמשת לעטיפת התותבות באמצעות טלאים בשל שיעור הסיבוכים הנמוך והאפקט האסתטי הטוב שלה. עם זאת, שיטה זו מסובכת, וכתוצאה מכך זמן כירורגי ממושך, במיוחד עבור מנתחים חסרי ניסיון. כדי להתמודד עם אתגר זה, יושמו שינויים כירורגיים על ידי תפירה מתמשכת של המדבקה לקצה התחתון של החזה הגדול והפניית הקצה התחתון שלה כלפי מעלה. לאחר החדרת התותבת, עקבו אחר הקשת הטבעית של התותבת, והטלאי נדחה שוב כדי לסגור את התותבת במלואה. שיפורים אלה פישטו את ההליך והפחיתו את זמן הניתוח.
המטופלים עברו כריתת שד רדיקלית אנדוסקופית בבית השחי עם שחזור מבוסס שתלים של שריר החזה. נתונים מקיפים נאספו מ-30 החולים שנכללו בניתוח. קריטריוני ההכללה כללו מטופלים: (1) בגילאי 20-65 שנים; (2) היה קוטר גידול מקסימלי של ≤5.0 ס"מ או ≤5.0 ס"מ לאחר כימותרפיה ניאו-אדג'ובנטית; (3) שהדמיית תהודה מגנטית לפני הניתוח אישרה את היעדר פלישה בקומפלקס הפטמה-עטרה, בעור או בשריר החזה או בגרורות מרוחקות; (4) שביופסיית מחט הליבה שלו לפני הניתוח אישרה נוכחות של גידול ממאיר בשד; (5) שהיה להם ציון סטטוס ביצועים של קבוצת האונקולוגיה השיתופית המזרחית של 0-2; ו-(6) שהראו נכונות לעבור שחזור שד.
לעומת זאת, מטופלות: (1) עם נפח חזה גדול או פטוזיס משמעותי, מונעות ניתוח עקב נפח שד לא מספיק או מראה סימטרי יחסית באמצעות השתלה פשוטה; (2) שבדיקתו לפני הניתוח או הבדיקה הפתולוגית המהירה תוך ניתוחית הראתה פלישת גידול לקומפלקס הפטמה-עטרה, העור או שריר החזה הגדול; או (3) עם שלב קליני IIIB או גידולים מאוחרים יותר לפני הניתוח לא נכללו.
Protocol
ניתוח רטרוספקטיבי של נתונים קליניים נערך בבית החולים הכללי של האוניברסיטה הרפואית נינגשיה בין אוגוסט 2020 למרץ 2023. מחקר זה אושר על ידי ועדת סקירת האתיקה של המחקר הרפואי של בית החולים הכללי של האוניברסיטה הרפואית נינגשיה (KYLL-2021-915). כל ההליכים בוצעו בהתאם לתקנות שנקבעו ולהנחיות האתיות.
1. זיהוי נוכחות סרטן השד באמצעות צביעה אימונוהיסטוכימית (IHC)
הערה: ביטוי יתר של קולטן גורם גדילה אפידרמלי אנושי 2 (HER2) מוצג באיור 1. ביטוי יתר של HER2 משפיע באופן משמעותי על הטיפול בסרטן השד.
- השג רקמות שד באמצעות ביופסיית מחט חלולה וטבול אותן מיד בקיבוע פורמלין ניטרלי של 10%.
- שלח את הרקמות למחלקת הפתולוגיה לצביעה IHC על ידי פתולוגים מקצועיים כדי לקבוע את הסוג הפתולוגי של סרטן השד.
הערה: בצע את שלבי הצביעה של IHC שתוארו במחקרים קודמים13.
2. בחירת תותבת מתאימה בהתאם לגודל השד, מאפייני הגידול והעדפה אישית
הערה: ה-SN מציין את המרחק מנקודת האמצע של החריץ החזה לפטמה, ואילו NN מציין את המרחק בין שתי הפטמות, ו-SN-NN פירושו SN מינוס ה-NN. שחזור שד שתל אנדוסקופי אינו דורש הפחתת הקמירות או הנפח של התותבת, מכיוון שהחתך רחוק מאזור המתח הנגרם על ידי התותבת.
- מדוד את המרחק בין 1.5-2.0 ס"מ ליד קו האמצע לקו בית השחי הקדמי באמצעות קליפר. זהה זאת כקוטר הבסיס המקסימלי של השד (X). מדוד את עובי הרקמה הרכה החיצונית (Y) והרקמה הרכה הפנימית (Z) של השד. לבסוף, חשב את הקוטר הבסיסי של השתל כ-X − (Y/2 + Z/2).
- בחר את גובה התותבת בהתאם למרחק SN-NN. בחר תותבת בגובה בינוני אם מרחק ה- SN-NN הוא בין 0 ס"מ ל -2 ס"מ. בחר תותבת בגובה נמוך אם מרחק ה- SN-NN קטן מ- 0 ס"מ. בחר תותבת מלאה או מלאה במיוחד אם מרחק ה-SN-NN גדול מ-2 ס"מ.
- השתמש בתותבת קמורה מלאה בשדיים עם פטוזיס משמעותי או רפיון עור; אחרת, השתמש בתותבת בינונית או נמוכה.
הערה: מידת הפטוזיס בחולים לאחר הניתוח מוצגת באיור משלים 1.
3. תכנון שחזור שד אנדוסקופי
- יידע את המטופלים על הסיכונים והסיבוכים הפוטנציאליים, כולל שינויים בהליך הכירורגי, נמק דש העור, פירוק חתך, זיהום חתך והתכווצות קפסולה.
- לאחר קבלת הסכמה מדעת, יש לתת זריקת סידן הפרין במשקל מולקולרי נמוך (100 AXaIU/kg) למניעת פקקת סביב הניתוח יום אחד לפני הניתוח.
- יש לתת מנה אחת של צפזולין נתרן תוך ורידי (1 גרם) 30 דקות לפני הניתוח כדי למנוע זיהום.
הערה: יש לתת מנה נוספת אם הניתוח נמשך יותר מ-3 שעות ומנה נוספת 6 שעות לאחר הניתוח. - מתן הרדמה כללית עם אינטובציה אנדוטרכיאלית על ידי רופא מרדים. הנח את המטופל במצב שכיבה, הרם את הכתף הפגועה ב-25 מעלות עם כרית כתף, וחטוף את הזרוע העליונה ב-60 מעלות למיקום כירורגי נכון (איור 2). עקוב אחר סימנים חיוניים באופן רציף.
- הזרקת תרופות הרדמה (פרופופול או רמיפנטניל) באיטיות באמצעות עירוי תוך ורידי כדי לגרום לאובדן הכרה הדרגתי. יש לתת תרופות להרפיית שרירים, כגון רוקורוניום, כדי להקל על אינטובציה של קנה הנשימה.
- לאחר השגת אובדן הכרה והרפיית שרירים, השתמש בגרון כדי לחשוף את הגלוטיס, הכנס את צינור קנה הנשימה לקנה הנשימה וחבר את מכונת ההרדמה להנשמה מכנית.
4. שיטת תותבת עטופה טלאי הפונה כלפי מטה בשחזור שד אנדוסקופי טרנס-אקסילרי עם יציאה אחת
- בצע ביופסיה של בלוטות לימפה זקיף (SLNB).
- יש להזריק 2 מ"ל מתילן כחול לקומפלקס הפטמה-עטרה של הצד הפגוע 10 דקות לפני הניתוח.
- בצע חתך נסתר (כ-6 ס"מ) בקפל בית השחי, נתח את הרקמה התת עורית ובצע SLNB בקצה החיצוני של שריר החזה הגדול.
- זהה את כלי הלימפה הצבועים בכחול ועקוב אחריהם כדי לאתר את בלוטות הלימפה המוכתמות, בלוטות הלימפה הזקיף.
- נתח והסר לחלוטין את בלוטות הלימפה הזקיף כדי למנוע קרע בבלוטות הלימפה או פגיעה ברקמות שמסביב.
- שלח את בלוטות הלימפה הזקיף שנכרתו למחלקה הפתולוגית לניתוח פתולוגי מהיר כדי לקבוע נוכחות של גרורות גידול. אם SLNB חיובי, בצע דיסקציה של בלוטות הלימפה בבית השחי.
- הפרד את השרירים הבין-צלעיים האחוריים.
- הכנס מגן חתך דרך החתך בבית השחי והנח כפפה מגולגלת #6.5 בתוך המגן.
- הניחו את התקני הניקוב 5 מ"מ, 12 מ"מ ו-5 מ"מ לתוך האגודל, האצבע האמצעית והאצבע הקטנה של הכפפה, בהתאמה (איור 3).
- הכנס קטטר יניקה (16 #) לאצבע המורה של הכפפה כדי למנוע הצטברות עשן.
- הפרד את הרקמה התת עורית והפאשיה כדי לחשוף את החלל שמאחורי שריר החזה הגדול.
- השתמש במכשיר יניקה כדי לדחוף את שריר החזה הגדול כלפי מעלה כדי ליצור חלל דמוי גג.
- השתמש באזמל קולי כדי לנתח ולהפריד בחדות את החלל האחורי של שריר החזה הגדול.
- לשריר החזה הגדול יש נקודות חיבור מרובות בצלעות שלוש עד חמש. בעת הפרדת נקודות חיבור השרירים הללו, חתוך את השריר באתרו וקרש את כלי הדם כדי למנוע דימום. שמור על החלל עם ניפוח CO2 בלחץ של 10-12 מ"מ כספית.
- הפרד את פער השד האחורי.
- קבע את טווח ההפרדה לפני הניתוח על סמך נקודת סימון גבול השד, בדרך כלל חורגת מנקודת הסימון ב-1 ס"מ.
- אם השד הוא פטוזיס משמעותי, הרחב את הקצה התחתון מעבר לנקודת הסימון ב-2-3 ס"מ, מהתת-בריח למעטפת הקדמית של הבטן הישר ומעצם החזה לפאשיה האיחוי.
- דחוף את בלוטת השד כלפי מעלה כדי לחשוף את פני הפנים של שריר החזה הגדול.
- השתמש בוו אלקטרו-קואגולציה כדי לחתוך את הרקמה הרופפת בין בלוטת השד לשריר החזה הגדול.
- האט כאשר מתקרבים לקצה הפנימי של הצלע כדי למנוע דימום.
- יש לקריש ולחתוך את כלי הדם הגדולים מ-3 מ"מ באמצעות אזמל אולטראסוני למניעת דימום.
- קבע את טווח ההפרדה לפני הניתוח על סמך נקודת סימון גבול השד, בדרך כלל חורגת מנקודת הסימון ב-1 ס"מ.
- הפרד את הרקמה התת עורית בשיטת מנהרת המספריים לרקמות.
הערה: מכיוון שכלי הדם מהחלל הבין-צלעי כבר נקרשו בשלבים הקודמים, הסיכון לדימום תת עורי נמוך. לכן משתמשים במספריים לרקמות להפרדת הרקמה התת עורית.- יש להזריק 100-150 מ"ל של נוזל נפיחות תת עורי ליצירת חלל תת עורי מתחת לעור בשל השפעות ההתפשטות והמסת השומן של הנוזל.
הערה: נוזל הנפיחות מכיל 1:500,000 אדרנלין ו-20 מ"ל לידוקאין הידרוכלוריד. - הכנס מספריים לרקמות לחלל התת עורי כדי ליצור ארבע מנהרות תת עוריות ולהרחיב אותן באמצעות ראש המספריים.
- השתמש במספריים לרקמות כדי להפריד בחדות את הרקמה התת עורית (0.5 ס"מ) בתוך קצה הבלוטה לאורך המנהרות שנקבעו, כולל הרקמה מתחת לפטמה והעטרה.
- חבר בהדרגה את ארבע המנהרות התת עוריות ליצירת חלל תת עורי רציף.
- יש להזריק 100-150 מ"ל של נוזל נפיחות תת עורי ליצירת חלל תת עורי מתחת לעור בשל השפעות ההתפשטות והמסת השומן של הנוזל.
- הסר את בלוטות השד לחלוטין.
הערה: החיבור בין הבלוטה לעור מורכב מכמות קטנה של רקמה סביב הבלוטה מכיוון שהחלל התת עורי של השד ומרווח השד האחורי כבר הופרדו.- הנח בזהירות את האנדוסקופ לאורך מכשירי הניקוב.
- שמור על לחץ CO2 ב-8 מ"מ כספית.
- השתמש באזמל קולי או חשמלי כדי לחתוך, להפריד את הקשת הטבעית של הבלוטה שנוצרה על ידי לחץ CO2 ולהסיר לחלוטין את הבלוטה.
- השיגו המוסטזיס יסודי ושטפו את הפצע ב-1,000 מ"ל מים מזוקקים ב-42 מעלות צלזיוס.
- אסוף דגימות רקמה מארבע נקודות על קומפלקס הפטמה-עטרה ושלח אותן לבדיקה פתולוגית מהירה במהלך הניתוח.
- שמור על הפטמה אם אין תאי קרצינומה בשולי כריתת הפטמה; אחרת, הסר את הפטמה אם מתגלים תאי קרצינומה בשולי החתך.
הערה: דוחות פתולוגיה מסופקים על ידי פתולוגים מקצועיים.
- חותכים את הקצוות התחתונים והפנימיים של החזה הגדול.
- הפרד את הפערים הקדמיים והאחוריים של החזה הגדול.
- השתמש באזמל קולי כדי לחתוך לאורך הקצה התחתון של החזה הגדול לכיוון הקצה הפנימי ולחתוך את הקצה הפנימי קרוב לצלע הרביעית.
- לתפור את המדבקה.
- קפלו את המדבקה לשניים, הפכו את הקצה התחתון ותפרו את הקצה הפנימי באמצעות תפר נספג 3-0
- הכנס את המדבקה לאורך הקצה החופשי של החזה הגדול ושטח אותו.
- לתפור את התיקון לקצוות החופשיים התחתונים והפנימיים של החזה הגדול.
- עטפו את התותבת בתיקון כלפי מטה.
- הכנס את התותבת מתחת לתיקון ועטוף אותה כלפי מטה.
- דחפו את המדבקה החיצונית לכיוון החלק האחורי והחלק העליון של התותבת, ודחפו את המדבקה התחתונה לכיוון החלק העליון הפנימי שוב ושוב באמצעות מהדק סגלגל עד שהטלאי עוטף לחלוטין את התותבת לאורך קצה התותבת החיצונית.
- השווה בין שני הצדדים ובצע עיצוב.
- הנח צינור ניקוז בלחץ שלילי גבוה 15# בבית השחי ומתחת לקפל השד מכל צד.
5. ניהול לאחר הניתוח
- אסוף את הנתונים הדרושים, כולל זמן הניתוח, משך האשפוז, עלויות, תפוקת הניקוז לאחר הניתוח, מדד מסת הגוף וגודל הגידול.
- רשום והעריך סיבוכים נלווים, כולל זיהום חתך, נמק דש, פירוק חתך, הסרת שתלים וציון שביעות רצון המטופל לאחר שחזור.
- בצע מעקב אחר מטופלים כל 3 חודשים לאחר הניתוח.
- לבצע בדיקות גופניות, אולטרסאונד, טומוגרפיה ממוחשבת של פליטת פוזיטרונים (PET-CT) ובדיקות אחרות לחשד לגרורות.
- הערכת היענות לטיפול, הישנות או גרורות מרוחקות ומראה השד באמצעות BREAST-Q (מודול סרטן השד).
6. ניתוח נתונים.
- השתמש בתוכנה סטטיסטית מתאימה כדי לנתח את הנתונים. מבטאים נתונים כמותיים בפיזור נורמלי כממוצע ± סטיית תקן, בעוד שנתונים כמותיים בחלוקה לא נורמלית כחציון (טווח בין-רבעוני).
- בטא נתונים קטגוריים כתדירות ואחוזים.
תוצאות
נתוני מטופלים כלליים
מאפייני המטופל מפורטים בטבלה 1. הניתוח כלל 30 מטופלות בגיל ממוצע של 43.17 שנים ומדד מסת גוף ממוצע של 23.04 ק"ג/מ"ר. קוטר הגידול הממוצע היה 1.77 ס"מ. שלבי TNM היו כדלקמן: שלב 0, 3 חולים; שלב I, 15 חולים; שלב II, 11 חולים; ושלב III, מטופל אחד.
SLNB בוצע בכל החולים, עם ממוצע של 9.43 בלוטות לימפה בבית השחי. דיסקציה של בלוטות הלימפה בבית השחי בוצעה ב-11 חולים (36.67%) על סמך מצבו הקליני של המטופל. זמן הניתוח נע בין 55-420 דקות, עם משך ממוצע של 147.73 דקות. משך האשפוז הממוצע היה כ-8 ימים, בעוד שזמן השחרור הממוצע לאחר הניתוח היה 2.2 ימים.
סיבוכים לאחר ניתוח ומעקב
חמישה חולים (16.6%) פיתחו סיבוכים לאחר הניתוח, כולל שניים עם זיהום בחתך, אחד עם פירוק חתך, אחד עם זיהום חתך והתפרקות, ארבעה עם חתך, וחולה אחד חווה זיהום חתך, פירוק ונמק דש. התותבת הוסרה לבסוף עקב דרמטיטיס קרינתי לאחר הקרנות לאחר הניתוח. כל 30 החולים היו במעקב במשך 3 חודשים לאחר הניתוח, ואף אחד מהם לא חווה הישנות, גרורות או מוות. עם זאת, פירוק חתך וזיהום השפיעו לרעה על הניקוז ועל שביעות רצון המטופלים.
נפחי הניקוז הכוללים הממוצעים היו 285.04 מ"ל בחולים ללא פירוק חתך ו-491.67 מ"ל בחולים ללא זיהום חתך, נמוך משמעותית מאשר בחולים עם פירוק חתך וזיהום חתך. יתר על כן, ציוני שביעות הרצון מהשד היו גבוהים יותר באופן משמעותי במטופלות ללא ניתוק חתך או זיהום בחתך (טבלה 2 וטבלה 3).
ציוני שביעות הרצון מהשד לא הראו הבדלים משמעותיים (כ-70) בשלבים שונים של TNM (טבלה 4). ציוני שביעות הרצון מהשד לאחר הניתוח (71.9) היו גבוהים משמעותית מאלו שלפני הניתוח (64.58) (טבלה 5). זמן המעקב החציוני היה 512.5 ימים (טבלה 6).

איור 1: תוצאות היסטופתולוגיות לפני הניתוח. תמונה מייצגת של סרטן שד המבטא יתר על המידה HER2. סרגל קנה מידה: 10 מיקרומטר. אנא לחץ כאן לצפייה בגרסה מוגדלת של איור זה.

איור 2: חתך כירורגי ומיקום המטופל לשחזור שד שלב I באמצעות תותבת אנדוסקופית חד-חורית בבית השחי. החץ הלבן הצביע על החתך. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
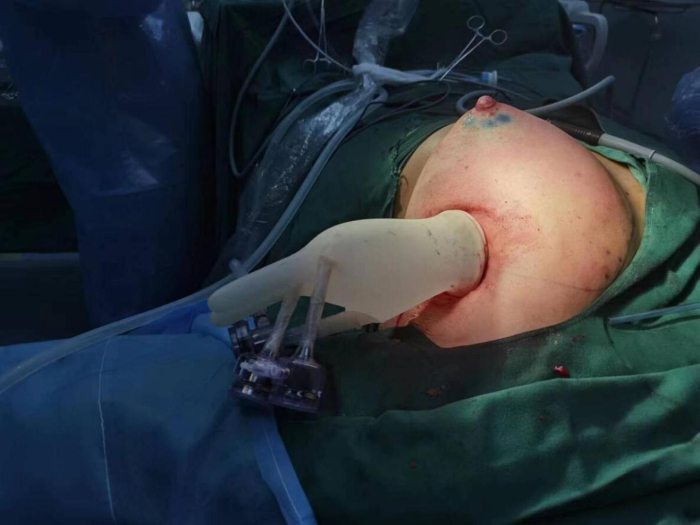
איור 3: החדרת טרוקר לשחזור שד שלב I באמצעות תותבת אנדוסקופית עם חור יחיד בבית השחי. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
| מחוונים | סטטיסטיקת | |
| גיל בעת הניתוח (שנים) | 43.17 ± 8.65 | |
| גובה (מ') | 1.61 ± 0.04 | |
| משקל (ק"ג) | 59.95 ± 6.35 | |
| BMI (ק"ג/מ"ר 2) | 23.04 ± 2.36 | |
| קוטר הגידול (cm) | 1.77 ± 0.88 | |
| pTNM | שלב 0 | 3 (10.00%) |
| שלב א' | 15 (50.00%) | |
| שלב II | 11 (36.67%) | |
| שלב III | 1 (3.33%) | |
| בדיקת בלוטת לימפה בבית השחי | 9.43 ± 7.27 | |
| גרורות בבלוטות הלימפה בבית השחי | 0.57 ± 1.07 | |
| דיסקציה של בלוטות הלימפה בבית השחי | כן | 11 (36.67) |
| לא | 19 (63.33) | |
| משך הניתוח (דקות) | 147.73 ± 60.38 | |
| ימי אשפוז | 8.00 ± 5.68 | |
טבלה 1: נתונים קליניים כלליים של 30 חולים.
| פירוק חתך | ||
| לא (n = 27) | כן (n = 3) | |
| ניקוז כולל ביום הראשון (מ"ל) | 132.96 ± 60.12 | 225 ± 101.49 |
| ניקוז כולל ביום השני (מ"ל) | 103.26 ± 51.41 | 193.33 ± 103 |
| ניקוז כולל ביום השלישי (מ"ל) | 50.69 ± 56.62 | 73.33 ± 64.29 |
| ניקוז כולל (מ"ל) | 285.04 ± 122.37 | 491.67 ± 267.32 |
| ציון שביעות רצון מהשד | 73.94 ± 5.88 | 61.33 ± 7.09 |
| ציון שביעות רצון משירות רפואי | 83.15 ± 17.88 | 46.67 ± 11.55 |
| ציון בריאות פסיכו-סוציאלית | 75.31 ± 6.31 | 64 ± 6 |
| ציון בריאות גופנית | 78.93 ± 8.2 | 75.83 ± 6.51 |
| ציון בריאות מינית | 79.67 ± 10.65 | 64 ± 14.42 |
טבלה 2: פירוק חתך ושביעות רצון המטופל.
| זיהום חתך | ||
| לא (n = 26) | כן (n = 4) | |
| ניקוז כולל ביום הראשון (מ"ל) | 129.23 ± 58.03 | 226.25 ± 82.9 |
| ניקוז כולל ביום השני (מ"ל) | 98.38 ± 45.62 | 202.5 ± 86.07 |
| ניקוז כולל ביום השלישי (מ"ל) | 49.15 ± 57.46 | 86.67 ± 41.63 |
| ניקוז כולל (מ"ל) | 276.77 ± 116.85 | 493.75 ± 218.3 |
| ציון שביעות רצון מהשד | 74.44 ± 4.71 | 61.25 ± 9.46 |
| ציון שביעות רצון משירות רפואי | 84.81 ± 13.82 | 45 ± 25.17 |
| ציון בריאות פסיכו-סוציאלית | 75.67 ± 5.75 | 64.5 ± 8.06 |
| ציון בריאות גופנית | 78.96 ± 8.44 | 76.38 ± 4.4 |
| ציון בריאות מינית | 81.04 ± 9.53 | 59 ± 5.03 |
טבלה 3: זיהום חתך, שביעות רצון המטופל ונפח הניקוז.
| במה | n | ציוני שביעות רצון מהשד ( ) ) | |
| T | 1 | 22 | 71.82 ± 7.71 |
| 2 | 8 | 75.06 ± 4.12 | |
| N | 0 | 21 | 74.31 ± 5.75 |
| 1 | 8 | 67.56 ± 8.06 | |
| 2 | 1 | 79.50 ± 0.00 | |
| M | 0 | 30 | 72.68 ± 7.02 |
טבלה 4: ניתוח ציוני שביעות רצון מהשד ושלב TNM.
| לפני הניתוח | לאחר הניתוח | הבדל | |
| ציון שביעות רצון מהשד | 64.58 ± 10.93 | 71.9 ± 7 | 7.32 ± 15.24 |
| ציון בריאות פסיכו-סוציאלית | 69.28 ± 11.25 | 73.33 ± 7.21 | 4.05 ± 16.29 |
| ציון בריאות גופנית | 71.07 ± 10.64 | 78.47 ± 8.25 | 7.4 ± 15.22 |
| ציון בריאות מינית | 66.67 ± 9.36 | 77.02 ± 11.95 | 10.35 ± 16.95 |
טבלה 5: ניתוח ציוני שביעות רצון השד לפני ואחרי הניתוח.
| אחוזונים | יום |
| עמ' 25 | 117 |
| עמ' 50 | 512.5 |
| עמ' 75 | 820.75 |
טבלה 6: משך המעקב.
איור משלים 1. פטוזיס שד לאחר הניתוח. (א) ללא פטוזיס. (ב) פטוזיס קל. (ג) פטוזיס בינוני. אנא לחץ כאן להורדת קובץ זה.
Discussion
שחזור שד הפך למרכיב חיוני בשיפור איכות החיים של חולות העוברות ניתוח נרחב לסרטן השד. לגבי שחזור מבוסס תותבות, השימוש במדבקות חיוני כדי להבטיח יציבות תותבת ולהשיג תוצאה אסתטית אופטימלית 14,15. למרות שהשימוש במצנחי קו מתיחה מסורתיים בשחזור שד בילדים מציג יתרונות מסוימים, הארכת משך הניתוח הפכה לאתגר משמעותי בפרקטיקה הקלינית16. שיטה זו דורשת תפרים מרובים סביב התיקון, המתפקדים באופן דומה לחוט המשיכה של מצנח כדי לסגור את התותבת17. על ידי משיכה בקווים אלה, התותבת סגורה18. עם זאת, לגישה זו יש מגבלות מסוימות. מתיחת התפר מכוונת לכיוון בית השחי, ואילו המדבקה חייבת לעטוף את התותבת פנימה. סתירה כיוונית זו מסבכת את מיקום המדבקה ומאריכה את זמן הניתוח. בנוסף, מורכבות ההליך וניסיונו של המנתח משפיעים באופן משמעותי על משך הניתוח19. מנתחים פחות מנוסים דורשים לרוב יותר זמן כדי לשלוט בהיבטים הטכניים של שיטת מצנח קו המתיחה, מה שמאריך עוד יותר את זמן הניתוח. לפיכך, אופטימיזציה של התהליך הכירורגי והפחתת זמן הניתוח הפכו למטרות העיקריות של מחקר זה.
טכניקה זו מורכבת משני שלבים חיוניים. ראשית, המדבקה נתפרת לקצה התחתון של שריר החזה הגדול לאחר שחזור תותבת לאחר השלמת סרטן שד רדיקלי. נעשה שימוש בתפירה רציפה עם חוטים נספגים, מבטל שלבים מיותרים ומפחית משמעותית את זמן הניתוח בהשוואה לטכניקות מסורתיות. שנית, התותבת מושתלת מאחורי שריר החזה הגדול, והמדבקה מונחית כלפי מטה לאורך הקשת הטבעית של התותבת כדי להשיג עטיפה ללא דופי.
במהלך מיקום התותבת, מיקום מדויק של התותבת הוא חיוני לשחזור מוצלח. עם זאת, קיבועי תפרים מרובים הופכים את התאמת מיקום התותבת למאתגרת. מחקרים הצביעו על כך שקווי מתיחה עלולים לגרום להזזת תותבת במהלך ההשתלה, מה שמשפיע לרעה על תוצאת השחזור20. יתר על כן, הערכת המנתח את מיקום התותבת במהלך ההליך תלויה בניסיון, בהירות השדה הניתוחי ובווריאציות אנטומיות. לכן, שיפור הדיוק של מיקום התותבת והפחתת הסבירות לסיבוכים לאחר הניתוח נותרו תחומי החקירה המרכזיים. בטכניקה זו, התותבת ממוקמת ולאחר מכן נעטפת ומאובטחת ברגע שהיא מגיעה למיקום שנקבע מראש. בהשוואה לשיטות כירורגיות מסורתיות, גישה זו מאפשרת התאמה קלה יותר של מיקום התותבת ומיקום מדויק יותר.
יתר על כן, הבטחת שטוחות טלאי היא שיקול קריטי. מחקרים הצביעו על כך שקמטים או חוסר אחידות לאחר הניתוח יכולים לא רק להשפיע על האסתטיקה אלא גם לתרום להתפתחות סיבוכים לאחר הניתוח21. מספר גורמים משפיעים על שטוחות הטלאי, כולל רמת המיומנות של המנתח, תכונות חומר התיקון והטיפול לאחר הניתוח22. כתוצאה מכך, הקפדה על יישום תיקון שטוח יותר היא חיונית. בשיפור טכנולוגי זה, השתמשנו בהדמיה ישירה ובטכניקת עטיפה כלפי מטה עבור התותבת. בראייה אנדוסקופית ישירה, עטפנו בתחילה את התותבת הצדדית לאורך הקשת הטבעית שלה, מה שמבטיח יישום חלק ואחיד. לאחר מכן, עקבו אחר קו העטיפה החיצוני כדי לתחום את הקצה התחתון של התותבת. לבסוף, נערכה בדיקה אנדוסקופית, ובוצעו התאמות נדרשות כדי להבטיח עטיפה אחידה. טכניקה זו, המבוצעת תחת השגחה ישירה, היא פשוטה ומדויקת.
יתר על כן, תפירת המדבקה לשריר החזה הגדול היא שלב קריטי בהליך. התפרים חייבים לא רק לאבטח את המדבקה ואת החזה הגדול, אלא גם למנוע פגיעה בשרירי החזה הגדול. מחקרים הראו כי השימוש בחוטי ויקריל לתפירה רציפה קשור לשיעורי סיבוכים נמוכים יותר ולשביעות רצון גבוהה יותר של המטופלים במהלך ההחלמה לאחר הניתוח23. במהלך עטיפת התיקון התחתון של התותבת, היישום של טכנולוגיית התפרים הרציפים מספק יתרונות ניכרים. ראשית, חוט הוויקריל מפגין תאימות ביולוגית וחוזק מתיחה מצוינים, מה שמקל על תהליך תפירה חלק יותר תוך הפחתת הסיכון לזיהום לאחר הניתוח. שנית, תפירה רציפה מפזרת ביעילות מתח, ממזערת נזק לרקמות מקומיות ומפחיתה את הסבירות לקריעת שרירי החזה. לא נצפו מקרים של קרעים בשרירי החזה או תזוזה באף מטופל.
הערכת אסתטיקה לאחר הניתוח היא מדד מכריע בניתוחי שחזור שד, מכיוון שהם קשורים קשר הדוק לאיכות החיים של המטופל. תוצאות אסתטיות יכולות להשפיע באופן משמעותי על ההערכה העצמית של המטופלים, האינטראקציות החברתיות והרווחה הפסיכולוגית. צורת התותבת משפיעה על האסתטיקה של ניתוח לאחר שחזור. התותבת מחולקת בעיקר למעגלית ואנטומית (כלומר, צורת טיפת מים). התותבת העגולה עגולה יחסית וצורתה מלאה; התותבת בצורת טיפת מים מדמה את צורת השד הטבעי בעמידה, כאשר החצי העליון מחמיא מעט והחצי התחתון שמנמן ותואם יותר את צורת השד הטבעית של גוף האדם24. מחקרים הראו כי ציון שביעות הרצון ואיכות החיים הכוללת של תותבת בצורת טיפת מים גבוהים משמעותית מזה של תותבת עגולה10,25. לכן, כל התותבות שהוצבו במחקר זה היו בצורת טיפת מים, והאסתטיקה הוערכה באמצעות שאלון BREAST-Q25. באמצעות הערכה מקצועית ניתן להשיג הבנה מקיפה של התוצאות שלאחר הניתוח, המשמשת בסיס לקבלת החלטות קליניות. ציון שביעות הרצון הממוצע מהשד של המטופלות 3 חודשים לאחר הניתוח עלה על 70 נקודות, שהיה גבוה משמעותית מאלה שדווחו במחקרים אחרים26.
לסיכום, טכניקת כריתת שד רדיקלית לפרוסקופית ושחזור שד בגישת חור יחיד בבית השחי הדגימה תוצאות מבטיחות בטיפול רדיקלי ובעיצוב אסתטי של סרטן השד. שיטת עטיפת התותבת כלפי מטה קלה לביצוע וחוסכת זמן ניתוח. טכניקה זו מציגה מאפייני עטיפת תותבות מצוינים ויכולה להוביל לרמות גבוהות של שביעות רצון מהשד. מכיוון שמחקר זה לא היה מחקר פרוספקטיבי, הוא מגביל את היכולת להשוות מדעית את זמן הניתוח, זיהומי חתך ונמק בעור. יש צורך באימות נוסף של המסקנות הבאות.
Disclosures
למחברים אין ניגודי אינטרסים להצהיר ביחס לתוכן מאמר זה.
Acknowledgements
עבודה זו נתמכה על ידי קרן נינגשיה למדעי הטבע (2024AAC03619, 2020AAC03385) ופרויקט סטארט-אפ מיוחד למימון מחקר מדעי של האוניברסיטה הרפואית נינגשיה (XT2023039).
Materials
| Name | Company | Catalog Number | Comments |
| 10 mm Trocar with Valve | Zhejiang Tiansong Medical Instrument Co., Ltd. | TS-TK-105 | |
| 30° Laparoscopic Telescope | Karl Storz GmbH & Co. KG | 26003BA | |
| 5 mm Trocar with Valve | Zhejiang Tiansong Medical Instrument Co., Ltd. | TS-TK-105 | |
| Absorbable Suture (Vicryl 3-0) | Ethicon Endo-Surgery, Inc. | VCP375 | |
| Closed Wound Negative Pressure Drainage Set | Shandong Weigao Xinsheng Medical Instrument Co., Ltd. | PVA-20×15×1 | |
| Disposable High-Frequency Electrosurgical Pen (Hook Type, Laparoscopic-Specific) | Wuhan Banbiantian Medical Technology Development Co., Ltd. | BBT-DGB-03-23 | |
| Disposable Laparoscopic Aspirator | Wuhan Donghu Medical Technology Co., Ltd. | DH-LA-01-5×30 | |
| Disposable Open Surgery Electrosurgical Pen | Tyco Healthcare Group LP | FORCE-EZ Open | |
| Gel Breast Implant | MENTOR Worldwide LLC | SILTEX 354 | |
| Harmonic Focus (Long) Shears + Adaptive Tissue | Ethicon Endo-Surgery, Inc. | HARH36 | |
| Incision Protective Sleeve | Hubei Bokang Medical Technology Co., Ltd. | BKQYK-II | |
| SPSS | IBM | Version 25 | |
| Titanized Mesh Implant | pfm medical titanium gmbh | TiLOOP Bra | |
| V-Loc 180 Absorbable Suture (3-0) | Ethicon Endo-Surgery, Inc. | 1803H |
References
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved