Method Article
הדפסה תלת מימדית בסיוע רופא אנדוגרפים משופרים מותאמים לתיקון מפרצת אבי העורקים האנדווסקולרית של בית החזה באזור 1
* These authors contributed equally
In This Article
Summary
פרוטוקול זה מתאר גישה לתיקון מפרצות בקשת אבי העורקים באזור 1 באמצעות השתלות פנימיות שעברו שינוי רופא בסיוע הדפסה תלת מימדית.
Abstract
מפרצת בקשת אבי העורקים היא הפרעה קרדיווסקולרית מסכנת חיים הדורשת התערבות רפואית בזמן. מפרצות באזור 1 מערבות בדרך כלל עורקים מסועפים מרובים, מה שהופך את התיקון למאתגר. תיקון כירורגי פתוח מביא לרוב לטראומה כירורגית משמעותית, אובדן דם מסיבי וזמן ניתוח ממושך. עם ההתקדמות בטכנולוגיה האנדווסקולרית, נעשה שימוש בתיקון אבי העורקים האנדווסקולרי של בית החזה (F/B TEVAR) לתיקון קשת אבי העורקים ושחזור עורקי הסתעפות. השתלות סטנט עבור F/B TEVAR דורשות שינוי וייצור מותאמים אישית על בסיס אנטומיה של המטופל. אנדוגרפים מותאמים על ידי רופא (PMEGs) מציעים גישה אפשרית לתיקון מפרצת קשת אבי העורקים בהתאמה אישית באזור 1. עם זאת, ייצור PMEGs דורש הבנה מעמיקה של אנטומיה וניסיון רב, מה שהופך אותו למאתגר עבור רוב המנתחים. כדי לפשט תהליך זה, נעשה שימוש בהדפסה תלת מימדית כדי לסייע בעיצוב מדויק. PMEGs המונחים על ידי הדפסה תלת מימדית משפרים את הסבלנות של עורק הענף ומפחיתים אנדוליקציות לאחר הניתוח בעקבות F/B TEVAR. יש צורך במעקב נוסף כדי להעריך את היתרונות והיעילות ארוכי הטווח של טכניקה זו.
Introduction
מפרצת אבי העורקים היא מחלות אבי העורקים הנפוצות מסכנות חיים הדורשות הערכה בזמן והתערבות טיפולית1. מפרצת קשת אבי העורקים מערבת לעתים קרובות ענפים עורקיים עיקריים, כולל העורק האינומינט, עורק הצוואר המשותף השמאלי והעורק התת-בריחי השמאלי1. על פי הוועדה המשותפת של איגוד הלב האמריקאי / הקולג' האמריקאי לקרדיולוגיה להנחיות לתרגול קליני, אבי העורקים מחולק ל-11 אזורי נחיתה2. תיקון מפרצת בקשת אבי העורקים באזור 1 דורש שחזור של עורקי ענף קשת אבי העורקים, מה שמציב אתגרים אנטומיים משמעותיים.
הגישה הראשונית לתיקון קשת אבי העורקים הייתה תיקון כירורגי פתוח. DeBakey et al. תיקנו לראשונה בהצלחה מפרצת בקשת אבי העורקים בשנת 19573. עם זאת, מספר מגבלות מגבילות את היישום של תיקון כירורגי פתוח4, כולל טראומה כירורגית חמורה, אובדן דם משמעותי, שיעורי סיבוכים גבוהים ומשך ניתוח ממושך5. עם ההתקדמות בטכנולוגיה האנדווסקולרית, תיקון אבי העורקים האנדווסקולרי של בית החזה (TEVAR) הוכח כיעיל לטיפול במפרצות ודיסקציות של אבי העורקים החזי 6,7,8. בהתבסס על TEVAR קונבנציונלי, פותח תיקון אבי העורקים האנדווסקולרי של בית החזה (F/B TEVAR) כדי לטפל במפרצת אבי העורקים החזי המערבת עורקים מסועפים 9,10. יש לציין כי F/B TEVAR הוכיח הצלחה טכנית גבוהה ותמותה מקובלת לאחר הניתוח בחולים עם מפרצת בית החזה לאחר דיסקציה11,12.
F/B TEVAR יכול להחזיר את זרימת הדם הפיזיולוגית התקינה ולהשיג שיעורי סבלנות גבוהים בעורקים מסועפים לאחר תיקון מפרצת אבי העורקים החזי13,14. פנסטרציה מדויקת על שתל הסטנט של הגוף הראשי חיונית לשחזור עורקי ענפים. מפרצת קשת אבי העורקים באזור 1 מערבת בדרך כלל עורקים מסועפים מרובים ודורשת השתלות סטנט עם פנסטרציות משולשות. עם זאת, לא ניתן להתאים את הסטנטים המסחריים הנוכחיים על סמך האנטומיה האישית של המטופל. השתלות פנימיות מותאמות לרופא (PMEGs) מציעות אלטרנטיבה בת קיימא לטיפול מותאם אישית במפרצות אבי העורקים החזי באזור 115,16.
ייצור מוצלח של PMEGs דורש תרגול וניסיון נרחבים, מה שיכול להיות מאתגר עבור מנתחים רבים. כדי לפשט את תהליך ההכנה, מאמר זה מציג שיטה לייצור PMEGs עבור F/B TEVAR. הדפסה תלת מימדית (תלת מימד) שימשה להשגת פנסטרציה מדויקת על שתל הסטנט של הגוף הראשי, ואחריה הצמדת סטנטים ענפים בכיוון המתאים. מחקר זה מדווח על סדרת מקרים של 21 מטופלים שעברו F/B TEVAR באמצעות PMEGs, המספקים תובנות חדשות לגבי היעילות והישימות של טכניקה זו.
Protocol
הפרוטוקולים הכירורגיים המתוארים כאן אושרו על ידי ועדת האתיקה של בית החולים Nanjing Drum Tower, המסונף לבית הספר לרפואה של אוניברסיטת נאנג'ינג. הכתב התקבל מהמטופלים שהשתתפו במחקר זה. פרטי הריאגנטים והציוד המשמש מפורטים בטבלת החומרים.
1. הערכה טרום ניתוחית
- החל את קריטריוני ההכללה הבאים: מטופלים מעל גיל 18; אבחנה מאושרת של מפרצת אבי העורקים באזור 1 של אבי העורקים באמצעות אנגיוגרפיה טומוגרפית ממוחשבת (CTA); אין התוויות נגד ל-F/B TEVAR; הסכמה מדעת לניתוח.
- החל את קריטריוני ההחרגה הבאים: חולים עם מחלות אבי העורקים אחרות (כגון כיב אבי העורקים ודיסקציה); חולים עם מחלות חמורות במקביל (כגון אי ספיקת כליות או כבד, סוכרת בלתי מבוקרת, זיהומים פעילים חמורים); נשים בהריון; מטופלים שעברו ניתוח קשת אבי העורקים.
- בצע CTA לפני הניתוח ושחזר את אבי העורקים כדי להעריך את מיקום המפרצת של אבי העורקים (איור 1A,B).
- בצע בדיקות נוספות, כולל בדיקה גופנית שגרתית, בדיקות דם ובדיקות שתן.
2. הכנת המודל המודפס בתלת מימד
- ייבא את נתוני ה-CTA המקוריים (פורמט DICOM) של המטופל לתוכנת השחזור התלת מימדי.
- לחץ על SEGMENT ובצע סף על ידי הגדרת ערכי הסף המקסימליים והמינימליים.
- לחץ על חשב חלק כדי ליצור תצוגה מקדימה תלת מימדית של אבי העורקים.
- לחץ על ערוך מסכות כדי לייעל את המודל התלת-ממדי.
- ייצאו את דגם התלת-ממד כקובץ בתבנית STL.
- ייבא את קובץ הפורמט STL לתוכנת ניתוח הסימולציה.
- לחץ על ערוך-בחר חריגים כדי למחוק את רוב הנקודות הלא חוקיות.
- לאחר מכן, לחץ על Edit-Discontinued Components. זהו את הנקודות הלא חוקיות שנותרו בעזרת האפשרויות Separation ו-Size, ולאחר מכן מחקו אותן.
- לחץ על נקודות-הפחתת רעש ובחר צורות חופשיות כדי להפחית נתונים רועשים.
- לחץ על Points-Wrap כדי ליצור מודל תלת מימד עם עטיפת מצולע.
- לחץ על Polygons-Fill Holes-Fill Single כדי למלא חורים במודל התלת-ממדי.
- לחץ על Decimate כדי לפשט את המודל בהתאם לעקמומיות.
- לחץ על Smooth-Relax/Sandpaper כדי לחדד את משטח הדגם.
- לחץ על Repair-Defeature כדי לייעל עוד יותר את הדגם.
- עצב פתחים על-ידי חיתוך עורקי הסתעפות במודל התלת-ממדי.
- ייצא את המודל התלת-ממדי הסופי כקובץ בפורמט STL (איור 1C).
- ייבא את קובץ פורמט STL למדפסת תלת מימד והדפס את מודל התלת מימד של אבי העורקים באמצעות חומרי MED610 שקופים תואמים ביולוגית.
- עקר את הדגם עם תחמוצת אתילן כדי להכין אותו לשינוי ה- PMEG.
3. ייצור תוך ניתוחי של PMEGs
- הנח את מעטפת המסירה עם שתל הסטנט הראשי של הגוף לתוך הדגם הסטרילי המודפס בתלת מימד לפני ההליך הכירורגי.
- שחרר את שתל הסטנט הראשי של הגוף בתוך הדגם המודפס בתלת מימד.
- סמנו את העורקים המסועפים באמצעות עט סמן (איור 2A).
הערה: הנח סימונים בין קצוות מתכת כדי למנוע הפרעה להרחבת הסטנט. - צרו מחסומים במקומות המסומנים באמצעות עט צריבה חשמלית (איור 2B).
- תפר סלילי מתכת כסמני בחירה בפתחים.
- הגבל את שתל הסטנט של הגוף הראשי באמצעות חוט מנחה, והגביל את הקוטר ל-50%-70% מהמקור.
הערה: הכנס את חוט ההנחיה דרך מעטפת המסירה הדיסטלית של שתל הסטנט לאחר השלמת שינוי הסטנט. הנח באופן סימטרי 4-0 תפרים שאינם נספגים על ההיבטים האחוריים של שני צידי הגג ועגן אותם היטב לחוט המנחה. - התקן מחדש את ה-PMEG המוכן לתוך מעטפת המסירה של סטנט הגוף הראשי.
- הטיית ה-PMEG לפני ההשתלה כדי להקל על העברתו לאבי העורקים (איור 2C).
4. הליך כירורגי
- יש להרדים את המטופל באמצעות חומרי אינדוקציה להרדמה (פרופופול 20 מ"ג/מ"ל), משככי כאבים (פנטניל 50 מיקרוגרם/מ"ל) ומרפי שרירים (וקורוניום 10 מ"ג/מ"ל) הניתנים באמצעות הזרקה תוך ורידית (בהתאם לפרוטוקולים שאושרו על ידי המוסד).
- מקם את המטופל במצב שכיבה ואתר את העורקים המשמשים כנקודות גישה כירורגיות באמצעות ציוני דרך מלעוריים.
הערה: השתמש בעורקי הירך כגישה להשתלת הסטנט של הגוף הראשי ובעורקי הצוואר והזרוע המשותפים השמאליים כגישה לסטנטים הענפיים. - חשוף את העורקים וצור גישה על ידי הכנסת מעטפות משלוח.
הערה: השתמש במעטפת מסירה ארוכה (18-20 F) עבור השתלת הסטנט של הגוף הראשי ובמעטפות המסירה (4-6 F) עבור סטנטים ענפים. - השתל חוט מנחה של 150 ס"מ וצנתר 4 F. בצע אנגיוגרפיה חיסור דיגיטלית (DSA) כדי להעריך את מפרצת קשת אבי העורקים.
- מתן הפריניזציה מערכתית (הפרין, 1 מ"ג/ק"ג).
- החלף את חוט ההנחיה בחוט מנחה תומך כדי להקל על מיקום המכשיר והחלפתו.
- העבירו את ה-PMEG לקשת אבי העורקים דרך גישת עורק הירך ומקמו אותו במיקום המתוכנן (איור 3A).
- שחרר לאט את המקטע הקדמי של שתל הסטנט הראשי של הגוף תוך שמירה על הסטנט במצבו המכווץ (איור 3B).
הערה: המצב המצומצם מאפשר התאמות מיקום. משיכת חוט ההנחיה משחררת באופן אמין את התפרים הדו-צדדיים, ומאפשרת התרחבות מבוקרת של שתל הסטנט כדי ליישר את הפנסטרציות עם עורקי הענפים. - הכנס קטטר דרך כל גישה לעורק הסתעפות. קדם צנתרים באופן סלקטיבי לתוך הפנסטרציות המתאימות של העורק האיננומינטי, עורק הצוואר המשותף השמאלי והעורק התת-בריחי השמאלי (איור 3C).
- משוך החוצה את החוט המגביל ושחרר במלואו את שתל הסטנט הראשי של הגוף.
- השתלה ושחרור של סטנטים ענפים בעורק האינומינט, עורק הצוואר המשותף השמאלי והעורק התת-בריחי השמאלי.
- הרחבת בלוני התפשטות באתרי הגישור בין סטנט הגוף הראשי לסטנטים הענפים.
- אמת את הסבלנות של כל עורק ענף ובדוק אם יש אנדוליקס באמצעות DSA (איור 3D).
- הסר צנתרים, חוטי הנחיה ומעטפות מסירה. לתפור את העורקים באמצעות תפרים שאינם נספגים (6-0 או 7-0).
5. ניטור וטיפול לאחר הניתוח
- העבר את המטופל ליחידה לטיפול לאחר הרדמה (PACU) או ליחידה לטיפול נמרץ (ICU).
- עקוב אחר סימנים חיוניים, כולל לחץ דם, קצב לב, תפקוד נשימתי וריווי חמצן בדם.
- להעריך סיבוכים, כגון שבץ מוחי, איסכמיה של חוט השדרה ואנדוליקס.
- ליזום טיפול בכאב ושיקום.
תוצאות
21 חולים, בגילאי 35 עד 87 שנים, עברו F/B TEVAR לתיקון מפרצת קשת אבי העורקים באמצעות PMEGs. זרימת הדם בכל עורקי ענף קשת אבי העורקים (עורק אינומינט, עורק הצוואר המשותף השמאלי והעורק התת-בריחי השמאלי) שוחזרה באמצעות פנסטרציות משולשות בכל המקרים (איור 4). זמן הניתוח הממוצע היה 234.3 דקות ± 70.4 דקות. איבוד הדם תוך כדי הניתוח היה 150 מ"ל (IQR = 300). השהות בטיפול נמרץ לאחר הניתוח עמדה בממוצע על 1.2 ±-2.2 ימים, בעוד שהשהות הכוללת בבית החולים הייתה 9.0 ±-4.9 ימים. שיעור התמותה סביב הניתוח היה 4.8%, ואף אחד מהחולים לא נזקק להתערבות חוזרת. משך המעקב הממוצע היה 17.4 ±-8.6 חודשים (לוח 1).
מטופל אחד מת לאחר הניתוח מסיבה לא ידועה. שני מטופלים חוו שבץ מוחי לאחר הניתוח, וכתוצאה מכך שיעור היארעות שבץ מוחי של 9.5%. בנוסף, שני חולים פיתחו שיתוק לאחר הניתוח עקב איסכמיה של חוט השדרה. אנדוליקס התרחשו בשלושה חולים (שניים מסוג Ia ואחד מסוג Ic) במהלך התקופה הפרי-ניתוחית, עם שכיחות אנדוליקה כוללת של 14.3%.
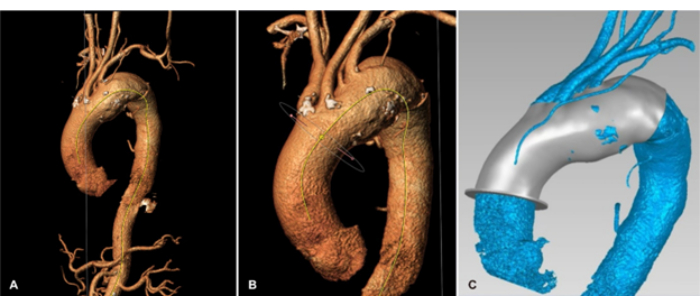
איור 1: הערכה טרום ניתוחית ובניית מודל תלת מימדי (3D). (A,B) סריקות אנגיוגרפיה טומוגרפיה ממוחשבת (CTA) של מפרצת קשת אבי העורקים באזור 1. (C) מודל תלת-ממדי מתוכנן של מפרצת אבי העורקים בהתבסס על CTA. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
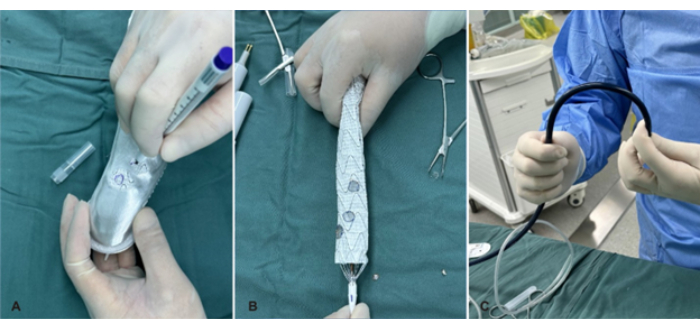
איור 2: הכנת האנדוגרפט המותאם על ידי רופא (PMEG). (A) סימון פנסטרציות על שתל הסטנט הראשי של הגוף. (B) הכנת PMEG עם פנסטרציות. (C) הטיית ה-PMEG לפני ההשתלה. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 3: פריסת ה-PMEG ותיקון המפרצת. (א) שחרור הדרגתי של ה-PMEG. (ב) התקדמות סלקטיבית של צנתרים לתוך פנסטרציות. (ג) פריסת סטנטים ענפיים. (ד) אימות סבלנות אבי העורקים והעורקים המסועפים באמצעות אנגיוגרפיה חיסור דיגיטלית (DSA). אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 4: תיקון אבי העורקים האנדווסקולרי המנוקד והמסועף (F/B EVAR) בסיוע הדפסת תלת מימד לתיקון מפרצת קשת אבי העורקים באזור 1. (A,B) תמונת CTA טרום ניתוחית ושחזור תלת מימד של מפרצת קשת אבי העורקים. (C) מודל תלת-ממדי מתוכנן של מפרצת אבי העורקים בהתבסס על CTA. (D) שחרור שתל הסטנט הראשי של הגוף במודל המודפס בתלת מימד. (ה,ו) תמונת CTA לאחר הניתוח ושחזור תלת מימד של מפרצת קשת אבי העורקים. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
| מדדי תוצאה | חולים עם מפרצת בקשת אבי העורקים באזור 1 (N = 21) |
| משך פעולה ממוצע (דקות) | 234.3 ± 70.4 |
| איבוד דם תוך ניתוחי (מ"ל) | 150 (300) |
| שהייה בטיפול נמרץ לאחר הניתוח (ימים) | 1.2 ± 2.2 |
| שהות בבית חולים לאחר הניתוח (ימים) | 9.0 ± 4.9 |
| שיעור תמותה סביב הניתוח (%) | 4.8 |
| שכיחות שבץ מוחי (%) | 9.5 |
| שכיחות כוללת של אנדוליק (%) | 14.3 |
| משך מעקב ממוצע (חודשים) | 17.4 ± 8.6 |
טבלה 1: מדדי תוצאה של תיקון אבי העורקים האנדווסקולרי המסועף (F/B EVAR) באמצעות השתלות אנדווסקולריות שעברו שינוי רופא (PMEGs). הנתונים מוצגים כממוצע ± סטיית תקן או חציון (טווח בין-רבעוני) עבור משתנים רציפים.
Discussion
F/B TEVAR היא גישה מתאימה לתיקון מפרצות בקשת אבי העורקים באזור 1, תוך שמירה יעילה על סבלנות עורק הענף. בהשוואה לתיקון כירורגי פתוח, F/B TEVAR קשור לתחלואה ותמותה נמוכות יותר סביב הניתוח 15,17. עם זאת, סביר להניח שאנדוליקס יתרחש באתרי גישור פנסטרציה לאחר הניתוח, מה שעלול לדרוש התערבות חוזרת18. מחקרים הראו שמספר גדול יותר של פנסטרציות מגדיל את הסבירות לאנדוליפות הקשורות לכלי המטרה19. לכן, פנסטרציה מדויקת חיונית ל-F/B TEVAR משולש כדי למזער אנדוליקס.
השתלות סטנט מותאמות אישית מאפשרות חיפוי מדויק לתיקון קשת אבי העורקים האנדווסקולרי. רוב השתלות הסטנט הזמינות מסחרית אינן יכולות להיות מותאמות לאנטומיה של המטופל האישי או לספק השתלות מדויקות. לעומת זאת, PMEGs היו בשימוש נרחב ב-F/B TEVAR והראו תוצאות חיוביות15,20. יתר על כן, לא נמצא הבדל משמעותי בביצועים בין סטנטים ממוסחרים לבין PMEGs21, התומך ביעילות ובבטיחות של PMEGs. בעוד ש-PMEGs כפולים שימשו לתיקון קשת אבי העורקים במחקרים אחרונים22,23, הדיווחים על PMEGs משולשים עבור F/B TEVAR נותרו מוגבלים. תיקון מפרצות בקשת אבי העורקים באזור 1 דורש PMEG משולש כאשר F/B TEVAR מבוצע עם נחיתה פרוקסימלית באזור 0. נוכחותם של פנסטרציות נוספות מגבירה את המורכבות הטכנית, מה שהופך את ההכנה המדויקת של PMEGs לדאגה קריטית.
כדי לשפר את הדיוק ולייעל את תהליך ה-fenestration ב-F/B TEVAR, נעשה שימוש במודל מודפס בתלת מימד כדי לסייע בייצור PMEGs. מודלים מודפסים בתלת מימד הוכחו כגישה אפשרית לשינוי השתלות סטנטים, במיוחד במצבי חירום שבהם סטנטים מותאמים אישית אינם זמינים 24,25,26. בפרקטיקה הקלינית, הוכח כי הדפסת תלת מימד מקצרת את זמן הכנת PMEG, שהוא קריטי להפחתת התמותה27. בנוסף, נצפה כי ברגע שנבחר פנסטרציה אחת באמצעות קטטר מוביל תיל, שאר הפנסטרציות נוטות להתיישר באופן ספונטני במהלך ההליך הכירורגי. יתר על כן, ניתן להשתמש בסטנטים שונים הזמינים מסחרית כסטנטים העיקריים לייצור PMEG, מה שמדגיש את הישימות הרחבה של F/B TEVAR בסיוע תלת מימד. בהשוואה ל-TEVAR באמצעות סטנטים פנימיים של שלושה כלי דם28, F/B TEVAR בסיוע תלת מימד הראה תמותה נמוכה יותר (4.8%) ושיעורי שבץ (9.5%). התמותה לאחר הניתוח בחולים שעברו F/B TEVAR עם PMEGs לתיקון מחלת קשת אבי העורקים הייתה נמוכה מזו שדווחה על ידי Zhu et al.29. בנוסף, שכיחות אנדוליק (14.3%) השתפרה בהשוואה למחקרים קודמים30. ממצאים אלה מצביעים על כך ש-PMEGs בסיוע תלת מימד הם גישה בטוחה ויעילה לתיקון נגעים בקשת אבי העורקים באזור 1.
למרות יתרונותיו, ל-F/B TEVAR בסיוע תלת מימד יש מספר מגבלות. ראשית, ייצור PMEG תוך ניתוחי מאריך את ההרדמה ואת משך הניתוח. שנית, שינוי וחיפוי של סטנטים דורשים מומחיות כירורגית. שלישית, ייצור מודלים מודפסים בתלת מימד מחייב תמיכה טכנית במחשב. לבסוף, הבטיחות והאמינות של גישה זו דורשות אימות נוסף.
Disclosures
כל המחברים מצהירים שאין ניגוד עניינים.
Acknowledgements
עבודה זו נתמכה על ידי מחקר הסטנדרטיזציה והיישום החדשני של מאגר הנתונים של מרפאת מחלות כירורגיית כלי דם אזורית, פרויקט תוכנית המחקר המדעי לפיקוח על תרופות של מינהל התרופות המחוזי של ג'יאנגסו (מס' 202014).
Materials
| Name | Company | Catalog Number | Comments |
| 3D printer | Stratasys | Eden260VS | Used for printing 3D models |
| Ankura TAA Stent Graft System | Lifetech | TAA2622B100 | Used as the main body stent grafts |
| Biocompatible PolyJet material | Stratasys | MED610 | |
| Fluency Plus Endovascular Stent Graft | Bard Peripheral Vascular | FEM10100 | Used as the branch stents |
| Geomagic Wrap software | OQTON | Used for simulation analysis of vascular remodeling after stent implantation | |
| GORE DRYSEAL Flex Introducer Sheath | W.L. Gore & Associates | DSF1065 | Used as the delivery sheaths |
| GORE VIABAHN Endoprosthesis | W.L. Gore & Associates | VBHR051002A | Used as the branch stents |
| Hi-Torque Supra Core peripheral extra supportive guide wires | Abbott | 1002703 | Used as the guidewires |
| INFINITI DIAGNOSTIC CATHETER | Cordis | SRD6642 | Used as the catheters |
| Lunderquist Extra-Stiff Wire Guide | COOK MEDICAL | G49228 | Used as the guidewires |
| Mimics software | Materialise | Used for performing 3D reconstructions of the aorta | |
| Nester Embolization Coil | COOK MEDICAL | G47332 | Used as the coils |
| PROLENE Polypropylene Suture | Johnson&Johnson MedTech | SXPP1B201 | Used as the operative suture |
| RADIFOCUS Angiographic Catheter | Terumo Interventional Systems | RF-DB1500GM | Used as the catheters |
| RADIFOCUS Guide Wire M | Terumo Interventional Systems | RF-GA18153M | Used as the guidewires |
| SurVeil Drug-Coated Balloon | Abbott | SRV03513504010 | Used as the expansion balloons |
| V-18 & V-14 ControlWire Guidewire | Boston Scientific Corporation | 39216-71822, 46-850 | Used as the guidewires |
| Valiant thoracic stent graft with Captivia delivery system | Medtronic | VAMF2626C100TU | Used as the main body stent grafts |
References
- Bossone, E. Eagle, K. A. Epidemiology and management of aortic disease: Aortic aneurysms and acute aortic syndromes. Nat Rev Cardiol. 18 (5), 331-348 (2021).
- Isselbacher, E. M. et al. 2022 ACC/AHA guideline for the diagnosis and management of aortic disease: A report of the American Heart Association/American College of Cardiology joint committee on clinical practice guidelines. Circulation. 146 (24), e334-e482 (2022).
- De Bakey, M. E., Crawford, E. S., Cooley, D. A., Morris, G. C. Successful resection of fusiform aneurysm of aortic arch with replacement by homograft. Surg Gynecol Obstet. 105 (6), 657-664 (1957).
- Kavanagh, E. P. et al. Hybrid repair versus conventional open repair for aortic arch dissection. Cochrane Database Syst Rev. 7 (7), Cd012920 (2021).
- Hsieh, R. W. et al. Comparison of type b dissection by open, endovascular, and medical treatments. J Vasc Surg. 70 (6), 1792-1800.e3 (2019).
- Liu, J. et al. Comparisons of open surgical repair, thoracic endovascular aortic repair, and optimal medical therapy for acute and subacute type b aortic dissection: A systematic review and meta-analysis. BMC Cardiovasc Disord. 25 (1), 86 (2025).
- Seike, Y., Green, S. B., Mori, K., Reid, K., Matsuda, H. Outcomes of thoracic endovascular aortic repair for complicated type b acute aortic dissection from a multicenter Japanese post-market surveillance study. Gen Thorac Cardiovasc Surg. 10.1007/s11748-025-02123-4 (2025).
- Parodi, J. C., Palmaz, J. C., Barone, H. D. Transfemoral intraluminal graft implantation for abdominal aortic aneurysms. Ann Vasc Surg. 5 (6), 491-499 (1991).
- Liu, D., Luo, H., Lin, S., Zhao, L., Qiao, C. Comparison of the efficacy and safety of thoracic endovascular aortic repair with open surgical repair and optimal medical therapy for acute type b aortic dissection: A systematic review and meta-analysis. Int J Surg. 83, 53-61 (2020).
- Xodo, A. et al. Peri-operative management of patients undergoing fenestrated-branched endovascular repair for juxtarenal, pararenal and thoracoabdominal aortic aneurysms: Preventing, recognizing and treating complications to improve clinical outcomes. J Pers Med. 12 (7), 1018 (2022).
- Gorgatti, F. et al. Post-dissection thoraco-abdominal aortic aneurysm managed by fenestrated or branched endovascular aortic repair. Eur J Vasc Endovasc Surg. 68 (3), 325-334 (2024).
- Gallitto, E. et al. Fenestrated and branched endografts for post-dissection thoraco-abdominal aneurysms: Results of a national multicentre study and literature review. Eur J Vasc Endovasc Surg. 64 (6), 630-638 (2022).
- Motta, F. et al. Outcomes and complications after fenestrated-branched endovascular aortic repair. J Vasc Surg. 70 (1), 15-22 (2019).
- Arnaoutakis, D. J. et al. Comparative outcomes of open, hybrid, and fenestrated branched endovascular repair of extent II and III thoracoabdominal aortic aneurysms. J Vasc Surg. 71 (5), 1503-1514 (2020).
- Scali, S. T. et al. Outcomes of surgeon-modified fenestrated-branched endograft repair for acute aortic pathology. J Vasc Surg. 62 (5), 1148-1159.e2 (2015).
- Yang, G. et al. Endovascular repair of postdissection aortic aneurysms using physician-modified endografts. Ann Thorac Surg. 112 (4), 1201-1208 (2021).
- Tenorio, E. R., Lima, G. B., Marcondes, G. B., Oderich, G. S. Sizing and planning fenestrated and branched stent-grafts in patients with chronic post-dissection thoracoabdominal aortic aneurysms. J Cardiovasc Surg (Torino). 61 (4), 416-426 (2020).
- Dossabhoy, S. S. et al. Reinterventions after fenestrated or branched endovascular aortic aneurysm repair. J Vasc Surg. 68 (3), 669-681 (2018).
- Chen, Z. et al. Risk factors for target vessel endoleaks after physician-modified fenestrated or branched endovascular aortic repair for postdissection thoracoabdominal aortic aneurysms. J Vasc Surg. 77 (3), 685-693.e2 (2022).
- Doumenc, B. et al. Management of type ia endoleak after evar by explantation or custom-made fenestrated endovascular aortic aneurysm repair. Eur J Vasc Endovasc Surg. 61 (4), 571-578 (2021).
- Dossabhoy, S. S. et al. Fenestrated endovascular aortic aneurysm repair using physician-modified endovascular grafts versus company-manufactured devices. J Vasc Surg. 67 (6), 1673-1683 (2018).
- Lounes, Y. et al. Endovascular aortic arch repair with a pre-cannulated double-fenestrated physician-modified stent graft: A benchtop experiment. Interact Cardiovasc Thorac Surg. 32 (6), 942-949 (2021).
- Canaud, L. et al. Double homemade fenestrated stent graft for total endovascular aortic arch repair. J Vasc Surg. 70 (4), 1031-1038 (2019).
- Coles-Black, J., Barber, T., Bolton, D., Chuen, J. A systematic review of three-dimensional printed template-assisted physician-modified stent-grafts for fenestrated endovascular aneurysm repair. J Vasc Surg. 74 (1), 296-306.e1 (2021).
- Tong, Y. H. et al. Use of 3D printing to guide creation of fenestrations in physician-modified stent-grafts for treatment of thoracoabdominal aortic disease. J Endovasc Ther. 27 (3), 385-393 (2020).
- Tong, Y. et al. Three-dimensional printing to guide the application of modified prefenestrated stent grafts to treat aortic arch disease. Ann Vasc Surg. 66, 152-159 (2020).
- Katsargyris, A., Uthayakumar, V., Marques De Marino, P., Botos, B., Verhoeven, E. L. Aneurysm rupture and mortality during the waiting time for a customised fenestrated/branched stent graft in complex endovascular aortic repair. Eur J Vasc Endovasc Surg. 60 (1), 44-48 (2020).
- Tenorio, E. R. et al. Multicenter global early feasibility study to evaluate total endovascular arch repair using three-vessel inner branch stent-grafts for aneurysms and dissections. J Vasc Surg. 74 (4), 1055-1065.e4 (2021).
- Zhu, J. et al. Fenestrated thoracic endovascular aortic repair using physician-modified stent grafts (PMSGS) in zone 0 and zone 1 for aortic arch diseases. Cardiovasc Intervent Radiol. 42 (1), 19-27 (2019).
- Marecki, H. L. et al. Characterization and management of type ii and complex endoleaks after fenestrated/branched endovascular aneurysm repair. J Vasc Surg. 78 (1), 29-37 (2023).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved