Method Article
Utilisation d’un laser à grenat d’yttrium et d’aluminium dopé au néodyme de 1064 nm pour l’hyperpigmentation périorbitaire
Dans cet article
Résumé
Ici, nous présentons un protocole pour décrire l’utilisation d’un laser picoseconde de 1064 nm à grenat d’yttrium et d’aluminium dopé au néodyme (Nd :YAG) avec un réseau de microlentilles pour traiter l’hyperpigmentation périorbitaire.
Résumé
L’hyperpigmentation périorbitaire est une affection complexe avec de multiples causes sous-jacentes, telles que des facteurs pigmentés, vasculaires, structurels et mixtes. La nature multidimensionnelle de la maladie présente des défis et des complexités importants dans son traitement, ce qui en fait une maladie difficile à traiter efficacement. Ces options comprennent des cosmétiques topiques qui peuvent améliorer l’apparence des zones touchées et divers traitements chimiques. De plus, des produits de comblement sont disponibles pour améliorer le volume et lisser la texture, tandis que des méthodes chirurgicales peuvent être utilisées dans les cas plus graves. Malgré ces progrès, le traitement de l’hyperpigmentation périorbitaire reste difficile. De nos jours, les lasers se sont avérés être des outils très efficaces dans le traitement d’un large éventail de maladies pigmentaires. Cependant, il existe de nombreux types de lasers, et l’absence de directives correspondantes rend le traitement de l’hyperpigmentation périorbitaire difficile. Ici, nous présentons un protocole décrivant l’utilisation d’un laser picoseconde Nd :YAG de 1064 nm avec un réseau de microlentilles pour le traitement de l’hyperpigmentation périorbitaire. Nous discutons des paramètres énergétiques optimaux, des paramètres du traitement et d’autres effets secondaires tout en améliorant l’efficacité du traitement. Cette approche fournit une base aux cliniciens pour dépister et traiter les patients présentant des paupières, des cernes, garantissant ainsi l’efficacité et la sécurité.
Introduction
L’hyperpigmentation périorbitaire (HPO), également connue sous le nom de cernes oculaires, est un trouble esthétique cutané courant causé par diverses affections. Cliniquement, il se présente sous la forme de plaques hyperpigmentées symétriques autour des yeux réparties sur la paupière inférieure et supérieure et peut s’étendre jusqu’à impliquer la glabelle et le haut du nez1. Certaines étiologies qui contribuent à l’HPO sont la pigmentation, la vascularisation proéminente, le relâchement cutané et des facteurs mixtes. Le cerne autour des yeux provoque une apparence fatiguée et âgée, ce qui devient une préoccupation psychologique pour les patients, qui cherchent donc des moyens de le traiter. La maladie est facile à diagnostiquer mais réfractaire à traiter. Divers équipements et outils ont été développés pour améliorer le trouble, tels que les cosmétiques topiques, les peelings chimiques, les lasers, les appareils à radiofréquence, la carboxythérapie, les charges comblantes, les injections de graisse et les procédures chirurgicales2.
La thérapie laser est une méthode efficace pour le traitement POH3. Les lasers ont une capacité sélective à cibler les chromophores endogènes. Le laser à grenat d’yttrium et d’aluminium dopé au néodyme (Nd :YAG) est utilisé efficacement pour traiter les cernes périorbitaires4. Le laser ND : YAG est connu sous le nom de système de photothermolyse sélective. La largeur d’impulsion laser est extrêmement courte, ce qui permet d’atteindre une puissance de crête extrêmement élevée en un instant, produisant ainsi un effet photoacoustique sur la base de couleur cible. L’énergie d’absorption non linéaire de la base de couleur cible produit un effet de photodécomposition, qui produit finalement un phénomène de dynamitage conduisant à la formation de cavitation dans l’épiderme ou le derme, dans un processus connu sous le nom de claquage optique induit par laser (LIOB)5,6. Il n’y a pas de dommages aux tissus autour du LIOB, et la réaction inflammatoire est également très légère. Avec l’apparition de LIOB, de nouveaux collagènes et fibres élastiques peuvent apparaître dans le derme7. Le laser picoseconde Nd :YAG de 1064 nm avec réseau de microlentilles fractionnées offre plusieurs avantages, notamment un ciblage efficace des particules de pigment, une courte durée de traitement, des résultats notables et des effets indésirables minimes. Cet article décrit le fonctionnement et les précautions de sécurité associées à l’utilisation du laser picoseconde Nd :YAG de 1064 nm pour le traitement de l’hyperpigmentation périorbitaire et présente des cas cliniques pour illustrer l’efficacité de ce traitement.
Protocole
Toutes les procédures qui impliquent la participation de sujets humains respectent strictement les normes éthiques établies par le Comité d’éthique du premier hôpital affilié de l’Université Soochow et suivent la Déclaration d’Helsinki. La collecte de données d’images a été effectuée avec le consentement du patient, et des photographies d’examen de routine ont été prises avant le traitement.
1. Évaluation préopératoire
- Examinez les antécédents médicaux du patient.
REMARQUE : Les antécédents médicaux du patient, y compris les antécédents de médicaments, les antécédents d’allergies, les contre-indications au traitement, les changements pigmentaires, les traitements cosmétiques antérieurs et la chirurgie manuelle. - Effectuez un examen physique approfondi. Le thérapeute et le patient tiennent tous deux un miroir pour examiner en même temps la zone à traiter.
- Demandez au patient de signer le formulaire de consentement éclairé et de prendre les données d’image à l’aide d’un appareil photo numérique et d’un système d’imagerie d’analyse de la peau.
REMARQUE : Les photos ont été prises à des angles de 0°, 45° et 90° avant et après le traitement, et une lumière et une position constantes doivent être sélectionnées lors de la prise de photos.
2. Préparation au traitement au laser
- Demandez au patient de mettre des couvre-chaussures lorsqu’il entre dans la salle de traitement. Demandez au patient de s’allonger sur le dos pour exposer la zone de traitement. Retirez les bijoux et les lentilles de contact.
- Utilisez un démaquillant et nettoyez la zone avec un produit nettoyant doux.
- Rasez les poils de la zone traitée pour éviter de brûler les cheveux et de concurrencer la mélanine pour l’absorption de l’énergie laser.
- Allumez les lumières de la salle de traitement au laser et pré-désinfection de la pièce à main laser avec de l’alcool à 75 %.
- Prenez une position confortable, généralement assise, lavez-vous les mains et portez un chapeau, un masque et des gants.
REMARQUE : Les patients utilisent des lunettes hors des yeux. Le thérapeute portait des lunettes de sécurité laser pour la longueur d’onde utilisée.
3. Traitement
- Choisissez la pièce à main Resolve 1064 (Figure 1A) pour le traitement du patient.
REMARQUE : Le système fournit un réseau de 10 × 10 de microfaisceaux de 150 μm de diamètre disposés dans une zone de traitement carrée de 6 mm × 6 mm. - Réglez le niveau d’énergie entre 2,1 et 2,9 mJ/microfaisceau, durée d’impulsion de 450 ps, fréquence de 5 Hz (Figure 1B).
REMARQUE : Les patients atteints de Fitzpatrick III ou IV ont généralement besoin d’une énergie de traitement de 2,1 à 2,3 mJ. - Placez l’extrémité de la pièce à main de traitement contre la peau, en vous assurant que la pièce à main est perpendiculaire à la peau.
REMARQUE : Dans la zone périoculaire, l’orientation de la pièce à main laser doit être éloignée du globe oculaire pour réduire le risque de blessure oculaire. - Assurez-vous que les impulsions se chevauchent de 20 % et couvrez toute la zone de traitement avec des impulsions laser. Effectuez le traitement du côté vers le milieu du visage.
- Visez le point final idéal du traitement, qui est l’assombrissement léger de la lésion avec une légère exsudation et des saignements.
REMARQUE : Un laser Nd :YAG picoseconde de 1064 nm avec une fluence moyenne de 2,1-2,9 J/cm2 a été utilisé à des intervalles de 1 mois. Traitement une fois par mois pour un total de 3 traitements.
4. Soins postopératoires
- Appliquez un sac de glace pendant 15 à 20 minutes après le traitement et appliquez une crème corticostéroïde à action moyenne deux fois par jour pendant 3 jours.
- Utilisez des produits apaisants et hydratants pendant 2 semaines après la chirurgie et évitez les produits de soins de la peau agressifs.
- Évitez de vous exposer au soleil pendant 4 semaines après le traitement pour réduire les risques tels que l’hyperpigmentation post-inflammatoire (HPI). Utilisez un écran solaire à large spectre avec SPF30+ tous les jours, et utilisez des parapluies, des chapeaux, des lunettes de protection, etc.
Résultats
Nous avons évalué 20 patients âgés de 21 à 44 ans (8 femmes et 12 hommes, âge moyen 32,4 ± 6,05 ans). Au total, 4 patients ont été classés comme ayant le type de peau de Fitzpatrick III, et 16 patients ont été classés comme ayant le type de peau de Fitzpatrick IV . Au total, 7 patients avaient des antécédents familiaux de HPO, et 13 patients n’avaient aucun antécédent familial de POH (tableau 1).
Tous les patients ont reçu trois séances de traitement consécutives à l’aide d’un laser picoseconde de 1064 nm avec un réseau de microlentilles à 1 mois d’intervalle. L’énergie a été fixée à 2,3 mJ/μbeam pour les patients de Fitzpatrick III et à 2,1 mJ/μbeam pour les patients de Fitzpatrick IV, avec une fréquence de 5 Hz pour tous. Il est important de couvrir toute la zone de traitement avec des impulsions laser à chaque passage. Ce processus doit être répété trois fois au total pour obtenir les meilleurs résultats possibles. (Figure 2, Figure 3 et Figure 4).
Le résultat thérapeutique a été évalué par deux dermatologues qualifiés et expérimentés, comme suit dans le tableau 2. La satisfaction du patient a été évaluée subjectivement après le dernier traitement à l’aide d’une échelle de Likert à cinq points : 1 = extrêmement insatisfait, 2 = insatisfait, 3 = ni satisfait ni insatisfait, 4 = satisfait et 5 = très satisfait.
L’évaluation photographique des patients montre que 2 patients ont eu une amélioration significative, 11 patients ont eu une amélioration modérée, 6 patients ont eu une légère amélioration et seulement 1 patient n’a eu aucun changement. L’évaluation subjective du patient a révélé qu’aucun d’entre eux n’était extrêmement insatisfait ou insatisfait, 3 (15 %) n’étaient ni satisfaits ni insatisfaits, 12 (60 %) étaient satisfaits, 5 (25 %) étaient très satisfaits et l’échelle de satisfaction était de 4,1 ± 0,64. L’observation a révélé que le traitement améliorait significativement l’HPO par rapport à l’inclusion (p < 0,05) (tableau 3).
Le traitement de l’HPO est considéré comme une option douce et douce. Aucun des patients n’a ressenti d’effets secondaires graves au cours de l’étude. Tout au long de l’étude, nous avons traité un total de 20 patients, et tous ont atteint avec succès le point final du traitement. Ce critère d’évaluation impliquait de légères lésions foncées ainsi qu’une légère exsudation et des saignements, deux réactions attendues et temporaires. Notamment, tous ces changements ont été observés pour disparaître spontanément en quelques jours et n’ont pas entraîné d’hyperpigmentation persistante après le traitement. Avant de commencer la procédure au laser, nous avons informé tous les patients du risque de ressentir de la douleur pendant le traitement. 12 (60 %) patients ont ressenti une douleur légère, 4 (20 %) ont ressenti une douleur modérée et 4 (20 %) n’ont ressenti aucune douleur. Aucun des patients n’a choisi de se retirer du processus de traitement en raison de la douleur, qui était dans les limites acceptables.

Figure 1 : Laser picoseconde Nd :YAG de 1064 nm avec réseau de microlentilles fractionnées. (A) Pièce à main Resolve 1064. (B) Interface de réglage des paramètres laser picosecondes Nd :YAG de 1064 nm. Veuillez cliquer ici pour voir une version agrandie de cette figure.
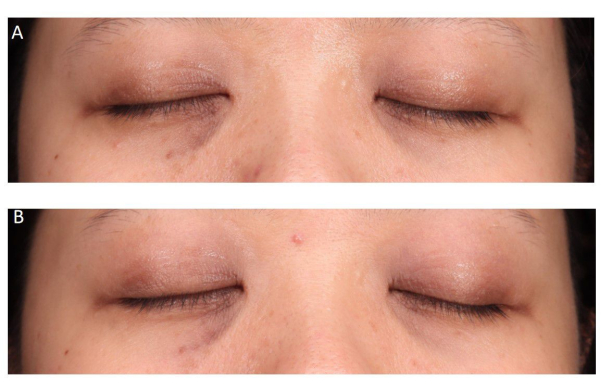
Figure 2 : Vues frontales du cas 1. (A) Avant le traitement et (B) après trois séances de traitement. Score d’évaluation photographique : 2. Score d’évaluation subjective du patient : 3. Veuillez cliquer ici pour voir une version plus grande de cette figure.
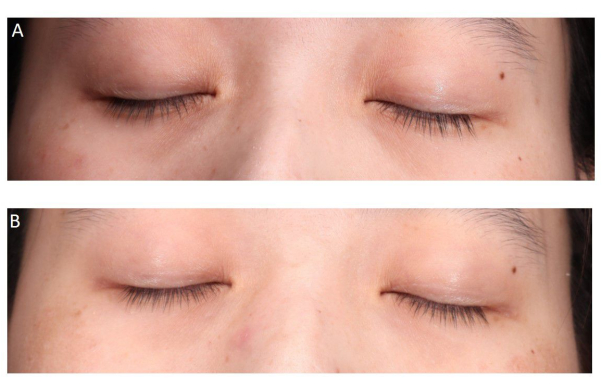
Figure 3 : Vues frontales du cas 2 : (A) Avant le traitement et (B) après trois séances de traitement. Score d’évaluation photographique : 3. Score d’évaluation subjective du patient : 4. Veuillez cliquer ici pour voir une version plus grande de cette figure.

Figure 4 : Vues frontales du cas 3. (A) Avant le traitement et (B) après trois séances de traitement. Score d’évaluation photographique : 3. Score d’évaluation subjective du patient : 5. Veuillez cliquer ici pour voir une version agrandie de cette figure.
| Âge | 32,4 ± 6,05 (21 à 44) | |
| Genre | Femelle | 8 (40%) |
| Mâle | 12 (60%) | |
| Type de peau Fitzpatrick | III | 4 (20%) |
| IV | 16 (80%) | |
| Antécédents familiaux | Positif | 7 (35%) |
| Négatif | 13 (65%) |
Tableau 1 : Données cliniques des patients.
| Score | Progrès | Pourcentage |
| 0 | Aucun changement | 0% |
| 1 | légère amélioration | 1% - 25% |
| 2 | Amélioration modérée | 26% -50% |
| 3 | Amélioration significative | 51% - 75% |
| 4 | Excellente amélioration | 76% - 100% |
Tableau 2 : Score d’évaluation photographique des patients.
| Évaluation photographique | |
| Aucun changement | 1 (5%) |
| Légère amélioration | 6 (30%) |
| Amélioration modérée | 11 (55%) |
| Amélioration significative | 2 (10%) |
| Excellente amélioration | 0 (0%) |
| Évaluation subjective du patient | |
| 1 (Extrêmement insatisfait) | 0 (0%) |
| 2 (Insatisfait) | 0 (0%) |
| 3 (Ni satisfait ni insatisfait) | 3 (15%) |
| 4 (Satisfait) | 12 (60%) |
| 5 (Très satisfait) | 5 (25%) |
| Échelle de satisfaction de Likert | 4,1± 0,64 |
Tableau 3 : Résultat du traitement des patients par des évaluations photographiques et subjectives.
Discussion
L’HPO se manifestait par des taches pigmentaires brunes ou brun foncé dans la région périoculaire bilatérale. Il existe différentes causes d’hyperpigmentation périorbitaire, telles que la génétique, le sexe, l’âge, les conditions physiques, les différences anatomiques, les vaisseaux sanguins excessifs, etc. C’est une préoccupation à tout âge, car elle peut donner l’impression qu’une personne est triste, vieille ou fatiguée et affaiblir son sentiment de bien-être et d’estime de soi. L’approche thérapeutique doit varier en fonction de la cause, car la POH est causée par une variété de facteurs. Pour l’HPI due à la mélanine, il existe actuellement différentes options de traitement, telles que les médicaments topiques, le stripping chimique et le laser. Pour l’HPO causée par la fine peau de la paupière sur le muscle orbicularis oculi, le traitement consiste à restaurer le volume sous la paupière, comme les produits de comblement et la greffe de graisse autologue 8,9,10.
Les lasers ont été largement utilisés dans le traitement de l’HPO, tels que leCO2 fractionné à commutation Q, à impulsions longues et fractionnée. Un principe important de la thérapie laser pour l’HPO est sa capacité à cibler sélectivement les chromophores endogènes tels que la mélanine et l’hémoglobine. La mélanine a un large spectre d’absorption, avec la plus forte absorption dans la gamme ultraviolette et diminuant progressivement avec l’augmentation des longueurs d’onde. En raison du temps de relaxation thermique court des mélanosomes (<1 ms), une durée d’impulsion extrêmement courte est nécessaire pour limiter les effets photothermiques et photoacoustiques de la mélanine11. Ces dernières années, les lasers Nd :YAG à faible flux Q-switched (LFQSNY) ont été largement utilisés pour traiter le mélasma, en particulier en Asie, communément appelé « virage laser (LT) ». LT est connu pour être délivré plusieurs fois à travers de grandes tailles de spot pour optimiser le transfert d’énergie12. Dans le traitement de l’HPO comme démontré dans le traitement du mélasma, l’utilisation répétée du traitement LFQSNY (fluences plus élevées que pour le mélasma) peut réduire la quantité de mélanine et ainsi augmenter l’éclat de la peau. Le laser picoseconde Nd :YAG de 1064 nm délivre de l’énergie en durées d’impulsion de l’ordre de la nanoseconde et est capable de cibler la mélanine. En utilisant le principe de l’action photoacoustique, le laser produit instantanément une énergie élevée et est absorbé par les particules de pigment pour se dilater et se rompre, brisant ainsi la mélanine. Ensuite, la mélanine sous-cutanée est décomposée en petites particules facilement métabolisées, semblables à la poussière13. Le laser picoseconde Nd :YAG de 1064 nm avec réseau de microlentilles fractionnées émet de nombreux faisceaux de petit diamètre uniforme et utilise le principe de la photothermolyse fractionnée pour créer des colonnes microscopiques de lésions thermiques dans le derme, appelées zones microthermiques (MTZ). Le laser élimine le pigment de mélanine de l’épiderme et du derme grâce à une « navette de mélanine » qui exsude le pigment de la peau à travers les MTZ14.
Le laser picoseconde Nd :YAG de 1064 nm avec réseau de microlentilles aide à promouvoir la production de nouveau collagène, de fibres élastiques et de facteurs de croissance et améliore la texture de la peau. Ce traitement est fréquemment utilisé pour améliorer l’apparence des pores dilatés ainsi que pour aider à l’amélioration des cicatrices, qui peuvent inclure des cicatrices post-acné, des cicatrices atrophiques et des cicatrices atrophiques post-traumatiques et postopératoires 15,16,17. L’application de ce traitement pour la prise en charge de diverses maladies pigmentaires est rarement documentée dans la littérature disponible. Cette étude est limitée par son focalisation sur une seule ethnie, le manque de diversité dans les types de peau de Fitzpatrick et la petite taille de l’échantillon. Il est essentiel de mener des études futures de nature prospective et englobant une population à grande échelle comprenant diverses ethnies ainsi que différents types de peau Fitzpatrick. De plus, il est important de reconnaître que les événements indésirables ou les effets secondaires qui peuvent survenir après un traitement au laser peuvent varier considérablement d’une personne à l’autre, ce qui souligne la nécessité d’une compréhension plus approfondie de ces différences.
L’importance de la méthode par rapport aux méthodes existantes est la suivante. Tout d’abord, la largeur d’impulsion extrêmement courte de la picoseconde la rend plus adaptée au sablage de particules de pigment de plus petit diamètre, tandis que les particules de pigment dans POH sont plus petites que celles dans des maladies telles que les taches de rousseur. Deuxièmement, la bande de 1064 nm a un effet photothermique sélectif sur les vaisseaux sanguins, et la formation de POH comprend une vascularisation proéminente, ce qui est plus adapté et efficace pour les patients POH. Enfin, la peau du contour de l’œil est très fine et sensible. Si l’utilisation de Q-switched ou de picosecondes ordinaires, il est facile de provoquer une chute de couleur secondaire ou une perte de couleur, aggravant la situation locale. Le mode fractionnel a une énergie plus faible qu’un faisceau unique, mais conserve en même temps l’effet de l’effet photothermique sélectif, ce qui peut être relativement bon pour améliorer le POH.
Certains problèmes doivent être notés tout au long du traitement au laser, comme indiqué ci-dessous. Prenez une anamnèse détaillée pour déterminer s’il y a des activités qui interfèrent avec le traitement, telles que l’exposition prolongée à la lumière du jour, le surf en plein air, la natation, etc. Les contre-indications au traitement comprennent l’infection active dans la zone traitée, les maladies de la peau dans la zone traitée telles que le vitiligo, le psoriasis, la dermatite atopique, l’utilisation de produits de bronzage 2 semaines avant le traitement, l’utilisation de médicaments photosensibles, les maladies photosensibles, la grossesse ou l’allaitement, les attentes irréalistes des patients.
Déterminez si les lésions cutanées à traiter sont compliquées par des télangiectasies, un relâchement cutané, des rides et d’autres maladies de la peau. Si les vaisseaux sanguins sont abondants, la dilatation vasculaire peut être traitée en premier. Si la dilatation des vaisseaux sanguins n’est pas visible à l’œil nu, le laser 1064 nm peut également l’améliorer partiellement. La combinaison du relâchement cutané et des rides indique souvent que les photodommages cutanés du patient sont excessifs. La disposition des fibres élastiques et des fibres de collagène dans la peau est désordonnée et l’ombre autour des yeux peut être approfondie en raison de changements locaux du contour stéréoscopique chez ces patients. Le traitement au laser n’est pas efficace et un traitement chirurgical est nécessaire.
Les patients à la recherche de traitements esthétiques ont des attentes plus élevées et une tolérance plus faible aux effets secondaires. Avant le traitement : une discussion détaillée de l’efficacité et des effets secondaires, des méthodes de traitement alternatives, ainsi que de leurs avantages et inconvénients. Donnez au patient suffisamment de temps pour poser des questions et résoudre ses doutes. Informez le patient de la nature et des détails du programme de traitement.
Le traitement au laser de l’hyperpigmentation périorbitaire ne nécessite pas d’anesthésie conventionnelle. L’anesthésie peut interférer avec la réponse du patient et affecter le choix des paramètres du laser. Si le patient a un seuil de douleur bas, les anti-inflammatoires non stéroïdiens (AINS) analgésiques peuvent être pris par voie orale 1 h avant le traitement.
La densité d’énergie a été choisie en fonction du type de peau Fitzpatrick du patient et des caractéristiques des lésions pigmentaires dans la zone de traitement, et la fréquence a été choisie en fonction de la taille de la zone de traitement. Lorsque vous utilisez une thérapie à haute fréquence, gardez les impulsions adjacentes les unes aux autres pour éviter de manquer la zone de traitement. Une densité d’énergie plus élevée peut être utilisée pour les patients à la peau claire de type Fitzpatrick, et une densité d’énergie plus faible peut être utilisée pour les patients à la peau foncée de type Fitzpatrick. L’interaction laser-tissu et le critère d’évaluation du traitement ont été observés de près pendant le traitement. Si un paramètre de traitement adéquat n’est pas atteint dans les lésions dispersées, le point final du traitement peut être amélioré avec une densité d’énergie identique ou légèrement inférieure.
Un œdème léger, un érythème et un purpura sont normaux et disparaissent généralement spontanément en quelques heures à quelques jours après le traitement. De légères démangeaisons peuvent survenir dans la zone traitée, qui disparaissent généralement spontanément en 3 jours sans traitement spécial. Les lésions pigmentées deviennent plus foncées environ 1 jour après le traitement, indiquant la formation de micro-croûtes, mais elles ne peuvent pas être touchées. La croûte se décollera environ 1 semaine après le traitement, laissant une lésion cutanée peu profonde.
Pour les patients à la peau foncée de type Fitzpatrick, l’acide kojique, l’arbutine, la niacinamide et d’autres produits topiques peuvent être appliqués 1 mois avant le traitement pour réduire la synthèse pigmentaire et les effets secondaires de l’hyperpigmentation post-inflammatoire. Il est crucial de bien comprendre l’état de la peau du patient et de l’équipement et de sélectionner les paramètres de traitement appropriés. Pour différentes indications, le traitement suivant doit être effectué selon le cycle d’intervalles prescrit par le médecin.
Déclarations de divulgation
Les auteurs n’ont aucun conflit d’intérêts à déclarer.
Remerciements
Aucun.
matériels
| Name | Company | Catalog Number | Comments |
| 1064-nm Nd:YAG picosecond laser | Syneron-Candela, Wayland, MA, USA | Resolve 1064 handpiece | 1064-nm Nd:YAG picosecond laser with fractional microlens array |
Références
- Roberts, W. E. Periorbital hyperpigmentation: review of etiology, medical evaluation, and aesthetic treatment. J Drugs Dermatol. 13 (4), 472-482 (2014).
- Michelle, L., Pouldar Foulad, D., Ekelem, C., Saedi, N., Mesinkovska, N. A. Treatments of periorbital hyperpigmentation: a systematic review. Dermatol Surg. 47 (1), 70-74 (2021).
- Nilforoushzadeh, M. A., et al. Comparison of carboxy therapy and fractional Qswitched ND:YAG laser on periorbital dark circles treatment: a clinical trial. Lasers Med Sci. 36 (9), 1927-1934 (2021).
- Alavi, S., et al. Evaluation of efficacy and safety of lowfluence Qswitched 1064nm laser in infraorbital hyperpigmentation based on biometric parameters. J Lasers Med Sci. 13, e16 (2022).
- Tanghetti, E. A. The histology of skin treated with a picosecond alexandrite laser and a fractional lens array. Lasers Surg Med. 48 (7), 646-652 (2016).
- Yeh, Y. -. T., Peng, J. -. H., Peng, P. Histology of ex vivo skin after treatment with fractionated picosecond ND:YAG laser in high and lowenergy settings. J Cosmet Laser Ther. 22 (1), 43-47 (2020).
- Habbema, L., Verhagen, R., Van Hal, R., Liu, Y., Varghese, B. Minimally invasive nonthermal laser technology using laserinduced optical breakdown for skin rejuvenation. J Biophotonics. 5 (2), 194-199 (2012).
- Kounidas, G., Kastora, S., Rajpara, S. Decoding infraorbital dark circles with lasers and fillers. J Dermatol Treat. 33 (3), 1563-1567 (2022).
- Lipp, M., Weiss, E. Nonsurgical treatments for infraorbital rejuvenation: a review. Dermatol Surg. 45 (5), 700-710 (2019).
- Park, K. Y., Kwon, H. J., Youn, C. S., Seo, S. J., Kim, M. N. Treatments of infraorbital dark circles by various etiologies. Ann Dermatol. 30 (5), 522-528 (2018).
- Anderson, R. R., et al. Selective photothermolysis of cutaneous pigmentation by Qswitched ND:YAG laser pulses at 1064, 532, and 355 nm. J Invest Dermatol. 93 (1), 28-32 (1989).
- Chan, N. P. Y., Ho, S. G. Y., Shek, S. Y. N., Yeung, C. K., Chan, H. H. A case series of facial depigmentation associated with low fluence Qswitched 1064 nm ND:YAG laser for skin rejuvenation and melasma. Lasers Surg Med. 42 (8), 712-719 (2010).
- Sowash, M., Alster, T. Review of laser treatments for postinflammatory hyperpigmentation in skin of color. Am J Clin Dermatol. 24 (3), 381-396 (2023).
- Laubach, H. -. J., Tannous, Z., Anderson, R. R., Manstein, D. Skin responses to fractional photothermolysis. Lasers Surg Med. 38 (2), 142-149 (2006).
- Liu, X., et al. Comparison of the 1064nm picosecond laser with fractionated microlens array and 1565nm nonablative fractional laser for the treatment of enlarged pores: a randomized, splitface, controlled trial. Lasers Med Sci. 39 (1), 80 (2024).
- Dai, R., Cao, Y., Su, Y., Cai, S. Comparison of 1064nm ND:YAG picosecond laser using fractional microlens array vs. ablative fractional 2940nm Er:YAG laser for the treatment of atrophic acne scar in Asians: a 20week prospective, randomized, splitface, controlled pilot study. Front Med. 10, 1248831 (2023).
- Disphanurat, W., Charutanan, N., Sitthiwatthanawong, P., Suthiwartnarueput, W. Efficacy and safety of fractional 1064nm picosecond laser for atrophic traumatic and surgical scars: a randomized, singleblinded, splitscarcontrolled study. Lasers Surg Med. 55 (6), 536-546 (2023).
Réimpressions et Autorisations
Demande d’autorisation pour utiliser le texte ou les figures de cet article JoVE
Demande d’autorisationExplorer plus d’articles
This article has been published
Video Coming Soon