Method Article
Escisión laparoscópica del quiste de colédoco y coledocojunostomía en Y de Roux en adultos
* Estos autores han contribuido por igual
En este artículo
Resumen
Los quistes de colédoco en adultos son relativamente raros y pocos informes tienen opciones de tratamiento detalladas. Presentamos un caso que demuestra la resección laparoscópica de quistes de colédoco y coledocojuneyunostomía en Y de Roux de colon posterior en adultos, ofreciendo una alternativa para el manejo clínico.
Resumen
Los quistes de colédoco (CC), conocidos como dilataciones congénitas de colédoco, son más prevalentes en Asia. La mayoría de los pacientes con síntomas abdominales son diagnosticados y tratados durante la primera infancia, lo que resulta en una menor prevalencia de CC en adultos. El tratamiento de elección para las CC es la extirpación completa del quiste seguida de coledocojunyunostomía. La cirugía laparoscópica ahora es más ampliamente aceptada que la cirugía abierta tradicional debido a sus incisiones más pequeñas, recuperación más rápida y menos dolor postoperatorio. Sin embargo, hay pocos informes sobre la escisión laparoscópica de CC en adultos. Este artículo presenta un protocolo que describe y demuestra el procedimiento completo para la exéresis laparoscópica de un quiste de colédoco y la coloqueoyeyunostomía en Y de Roux. Mujer de 32 años diagnosticada de CC de 2,5 cm por 3 cm intervenida quirúrgicamente por vía laparoscópica con anastomosis postcolónica. El procedimiento duró 290 min con una pérdida de sangre estimada de aproximadamente 100 mL. La TAC abdominal de seguimiento al sexto día postoperatorio mostró una recuperación satisfactoria, lo que llevó a su alta al noveno día. Este estudio tiene como objetivo demostrar la factibilidad y seguridad de la escisión de CC asistida por laparoscopia en adultos. Se espera que este procedimiento se convierta en la opción quirúrgica preferida para los CC en adultos debido a su mínimo trauma quirúrgico y rápida recuperación postoperatoria.
Introducción
Los quistes de colédoco (CC), también conocidos como dilataciones congénitas de colédoco, pueden ser simples o múltiples e involucran los conductos biliares intrahepáticos o extrahepáticos. Estos quistes se encuentran con mayor frecuencia en Asia, donde la incidencia es aproximadamente 100 veces mayor que en Europa y los Estados Unidos, afectando aproximadamente a 1 de cada 1,000individuos. Las CC se diagnostican con mayor frecuencia en niños2. Sin embargo, el número de pacientes adultos diagnosticados con CC ha aumentado en los últimos años, especialmente entre las mujeres jóvenes, que se ven afectadas en una tasa cuatro veces mayor que los hombres3. La etiología de las CC sigue siendo incierta, pero es ampliamente aceptado que la causa puede ser el reflujo de líquido pancreático hacia el colédoco, que es causado por una unión ductal pancreaticobiliar anómala (APBDU)4,5. Los CC en adultos no tienen síntomas específicos y, a menudo, se presentan con dolor abdominal, ictericia y fiebre, que comúnmente se deben a las complicaciones de la colangitis. Además de la colangitis, otras complicaciones de las CC incluyen cálculos biliares, pancreatitis, cálculos en las vías biliares y colangiocarcinoma6. Debido al riesgo de colangiocarcinoma y otras complicaciones, se recomienda la extirpación de los quistes de colédoco (CC)2.
La clasificación de Todani es el criterio clínico más utilizado para la estadificación de los quistes de colédoco (CC). Clasifica los CC en cinco tipos, siendo el 80% de las lesiones en adultos quistes de tipo I7. El tratamiento para la dilatación biliar tipo I ha evolucionado; Inicialmente implicó un quiste-yeyunostomía, pero ha progresado hasta la extirpación completa del quiste y la reconstrucción del conducto biliar. Anteriormente, el tratamiento para los quistes de colédoco tipo I (CC) era la enterostomía quística. Sin embargo, posteriormente se descubrió que este procedimiento estaba asociado con complicaciones a largo plazo, incluyendo estenosis anastomótica, colangitis recurrente y neoplasia maligna8. La extirpación total abierta del quiste y la reconstrucción biliar son ahora comunes9 y se han convertido en los procedimientos quirúrgicos dominantes para el tratamiento de los quistes de colédoco10. Al ser un grupo con alta morbilidad, las mujeres más jóvenes exigen más resultados cosméticos de sus cirugías, y esta demanda ha llevado a un mayor uso de la laparoscopia en el tratamiento de los quistes de colédoco11. Varios estudios han demostrado que la resección laparoscópica de CC es comparable en eficacia a la cirugía abierta, pero menos invasiva, lo que la convierte en una mejor opción para los quistes de colédoco 11,12,13.
En este artículo se presenta un caso de exéresis laparoscópica de un quiste de colédoco (CC, Todani tipo I) y una coledocojununostomía en Y de Roux detrás del colon en un adulto. Describe el procedimiento completo de resección laparoscópica del CC y la anastomosis en Y de Roux coledochal-yeyunal. Después de diseccionar y extirpar el CC, se extirpó la vesícula biliar. Posteriormente, se preparó el asa yeyunal y se incidieron el ligamento gastrocólico y el mesocolon transverso para crear un canal para el asa yeyunal. A continuación, el asa yeyunal se elevó a través de este canal hasta el ligamento hepatoduodenal para una anastomosis de extremo a lado con el conducto biliar común. Posteriormente, la abertura mesocólica se cerró. Se realizó una anastomosis lateral del yeyuno aproximadamente a 45 cm del estoma anastomótico yeyunal. Tras la limpieza de la cavidad abdominal y la hemostasia, se dio por concluida la operación. Este enfoque es eficaz, permite una rápida recuperación postoperatoria y preserva la posición anatómica del intestino, lo que lo convierte en una opción de tratamiento preferida para la CC (Todani tipo I).
Protocolo
El protocolo del estudio se llevó a cabo de acuerdo con el Comité de Ética del Hospital Popular de Shenzhen, Segunda Facultad de Medicina de la Universidad de Jinan. Se obtuvo el consentimiento informado por escrito de los pacientes para este estudio y la cirugía posterior.
NOTA: Paciente femenina de 36 años de edad que presentó dolor epigástrico intermitente y fue diagnosticada de quiste de colédoco (CC), dilatación de colédoco tipo I, mediante colangiopancreatografía por resonancia magnética (CPRM). No se observaron cálculos ni otras obstrucciones en los conductos biliares.
1. Estudio preoperatorio
- Determinar la localización, el tamaño y la vascularización periférica del quiste con base en estudios de imagen y seleccionar el abordaje quirúrgico adecuado (Figura 1).
- Utilizar la ecografía abdominal para la valoración inicial de los pacientes. Si la ecografía sugiere la presencia de CC, se deben realizar más pruebas diagnósticas, como la tomografía computarizada (TC) abdominal y la CPRM para confirmar el diagnóstico.
- Excluyendo contraindicaciones para la cirugía.
- Dado que se trata de una afección benigna, concentre la evaluación preoperatoria primaria en el estado general del paciente, incluida la función hepática, renal, pulmonar y cardíaca, para asegurarse de que el paciente pueda tolerar el procedimiento.
- Después de normalizar la función hepática del paciente y una vez que la inflamación haya disminuido, realice el procedimiento.
NOTA: En los casos en los que hay dilatación secundaria del conducto biliar común debido a cálculos biliares u otras causas, no es necesaria la extirpación del quiste de colédoco; En cambio, el tratamiento de la enfermedad primaria tiene prioridad.
2. Anestesia
- Realice la operación bajo anestesia general.
- Insertar un catéter venoso central (8Fr) en el preoperatorio para administrar la medicación intraoperatoria y postoperatoria.
- Inserte un catéter de arteria radial (20 G) y déjelo en su lugar para monitorear la presión arterial intraoperatoria en tiempo real. Para prevenir la infección intraoperatoria, administrar 1,5 g de cefuroxima sódica por vía intravenosa 30 min antes de la cirugía.
NOTA: Los anestesiólogos determinan la dosis de anestésico para los pacientes en función de su altura, peso, edad y otras características personales.
3. Técnica quirúrgica
- Ajuste de la operación
- Coloque al paciente en una posición de inclinación con los pies hacia abajo con las piernas separadas. El cirujano se coloca a la izquierda del paciente, mientras que el primer asistente y el operador de cámara se colocan a la derecha y entre las piernas del paciente.
- Inserte un trocar de 10 mm debajo del ombligo del paciente para crear un orificio de observación. Establecer un neumoperitoneo de dióxido de carbono y luego insertar cuatro trócares quirúrgicos bajo visión laparoscópica directa.
- Coloque dos trócares de 12 mm en la línea medioclavicular, equidistantes de la apófisis xifoides al ombligo (coloque el trócar superior en la línea medioclavicular izquierda y el trócar inferior en la derecha).
- Coloque dos trócares de 5 mm en la línea axilar anterior, también equidistantes de la apófisis xifoides al ombligo (proyecte el trócar superior a la línea axilar anterior derecha y el trócar inferior a la izquierda) (Figura 2).
- Fase de exploración
- Antes de la disección, explore las cavidades abdominal y pélvica en sentido contrario a las agujas del reloj para detectar otras lesiones, como derrame, adherencias o secreción purulenta.
NOTA: Teniendo en cuenta que se trata de una afección benigna, solo se realizó una breve exploración de las cavidades abdominal y pélvica.
- Antes de la disección, explore las cavidades abdominal y pélvica en sentido contrario a las agujas del reloj para detectar otras lesiones, como derrame, adherencias o secreción purulenta.
- Fase de disección
- Retire la extirpación de la vesícula biliar.
- Realizar una disección completa de las estructuras dentro del triángulo de Calot, pinzando y cortando la arteria cística y el conducto cístico, seguido de la extirpación completa de la vesícula biliar del hígado (Figura 3A, B).
- Suspender el ligamento hepático redondo.
- Corta el ligamento hepático redondo y luego suspende de la pared abdominal anterior. Levante el hígado hacia arriba para visualizar el área quirúrgica completamente (Figura 3C).
- Diseccionar el ligamento hepatoduodenal y exponer el colédoco.
- Comenzar la disección en el lado derecho del ligamento hepatoduodenal para evitar dañar ningún vaso (Figura 3D). Después de exponer el colédoco, libérelo del lado izquierdo para evitar daños en las venas y arterias hepáticas (Figura 3E).
- Luego, diseccionar el quiste distalmente hacia los lados hepático y pancreático hasta reducirlo al tamaño de un conducto normal (Figura 3F).
- Si el quiste está tan adherido a los tejidos circundantes que la disección es difícil, retire solo el revestimiento del conducto biliar común, dejando la capa externa intacta para evitar daños en la vena porta y la arteria hepática ubicada detrás de ella.
- Separe el extremo distal del CC.
- Pinzar el conducto biliar común aproximadamente 3 cm por debajo del CC y luego seccionar el conducto biliar común por encima del pinzamiento (Figura 3G).
- Utilice dos hemobloqueos grandes (12 mm) para cerrar la parte inferior del conducto biliar común, evitando el desplazamiento del clip o el reflujo pancreático.
NOTA: En este paciente, se cortó un sitio sano de unos 3 cm por debajo del quiste; El cirujano debe pinzar la bilis común lo más distalmente posible.
- Exploración colangiscópica
- Utilice la coledocoscopia para detectar la presencia de cálculos en las vías biliares o variaciones anatómicas de las vías biliares (Figura 3H).
NOTA: Se deben eliminar las piedras en los conductos biliares. La colangioscopia intraoperatoria tiene como objetivo identificar variantes del conducto biliar para confirmar la ubicación del conducto hepático común cortado. Además, combina los resultados de la colangiopancreatografía por resonancia magnética (CPRM) preoperatoria para aclarar las variaciones anatómicas de la confluencia biliopancreática, con el objetivo de extirpar la mayor cantidad posible de quiste biliar distal evitando la lesión del conducto pancreático.
- Utilice la coledocoscopia para detectar la presencia de cálculos en las vías biliares o variaciones anatómicas de las vías biliares (Figura 3H).
- Retire la extirpación de la vesícula biliar.
- Fase de reconstrucción
- Establecer el canal intestinal postcolónico.
- Busque dos áreas avasculares en el mesenterio del colon transverso y el ligamento gastrocólico, y luego use un bisturí ultrasónico para hacer dos aberturas, cada una de aproximadamente 3 cm de diámetro, para que sirvan como canales para el asa aferente (Figura 3I, J).
NOTA: Para prevenir hernias intraperitoneales postoperatorias, el tamaño de las aberturas debe corresponder al diámetro del yeyuno del paciente. Si es necesario, se puede reducir el diámetro de los orificios mediante sutura después de la coledocooyeyunostomía.
- Busque dos áreas avasculares en el mesenterio del colon transverso y el ligamento gastrocólico, y luego use un bisturí ultrasónico para hacer dos aberturas, cada una de aproximadamente 3 cm de diámetro, para que sirvan como canales para el asa aferente (Figura 3I, J).
- Eliminar CC.
- Separe el quiste del conducto biliar común, retire la muestra y envíela para su examen patológico.
NOTA: En este caso, los resultados finales no mostraron evidencia de malignidad (Figura 3K). - Combinar los resultados de la CPRM preoperatoria para aclarar las variaciones anatómicas de la confluencia biliopancreática y extirpar la mayor cantidad posible del quiste biliar distal, evitando la lesión del conducto pancreático. Cierre el muñón con dos hemo-cerraduras grandes.
NOTA: El tipo de APBDU en este paciente es que el conducto biliar común se une al conducto pancreático fuera de la pared duodenal. En tales casos, el conducto biliar común se puede cortar en la unión de los conductos biliares dilatados y normales, y la probabilidad de lesión del conducto pancreático es generalmente baja. Supongamos que hay una combinación de conductos pancreáticos que se unen al conducto biliar común fuera de la pared intestinal duodenal u otros tipos complejos de confluencia; El conducto biliar dilatado suele estar cerca del conducto pancreático. En esos casos, cada estructura ductal alrededor de la pared del saco debe identificarse cuidadosamente para evitar daños en el conducto pancreático. Si es necesario, se puede identificar el páncreas apretándolo y observando la presencia de líquido pancreático que sale de la abertura en la pared del saco para identificar el conducto pancreático.
- Separe el quiste del conducto biliar común, retire la muestra y envíela para su examen patológico.
- Coledocojunostomía laparoscópica.
- Incidir el yeyuno a unos 10 cm del ligamento de Treitz. Luego, levante la extremidad inferior seccionada hacia arriba a través del mesenterio colónico transverso y el ligamento gastrocólico hasta el área del conducto biliar común a través del canal.
- Hacer una incisión de 1,5 cm en el yeyuno con un bisturí ultrasónico y luego anastomosarlo hasta el colédoco. Utilice dos suturas de polidioxanona (PDS) 5-0 para anastomosar el extremo a lado y la mucosa a la mucosa. Cerrar consecutivamente las paredes posterior y anterior de la anastomosis (Figura 3L, M).
NOTA: Para prevenir la estenosis anastomótica, se recomienda el uso de suturas interrumpidas para cerrar la anastomosis en pacientes con un diámetro de la vía biliar común inferior a 8 mm. Es importante asegurar una alineación sin tensión de los tejidos y una buena circulación sanguínea en la pared del tubo; De lo contrario, se pueden formar fácilmente fístulas anastomóticas.
- Yeyunoyeyunostomía
- Realizar una yeyuunoyunostomía entre el yeyuno (situado a 40 cm distal del estoma anastomótico yeyunal) y el miembro superior seccionado mediante una grapadora de corte lineal de lado a lado (Figura 3N). Posteriormente, utilizar suturas 4-0 PDS para reforzar la anastomosis y evitar fugas.
- Limpie la cavidad abdominal y coloque drenajes.
- Retirar la gasa de la cavidad abdominal y asegurar una hemostasia adecuada. Finalmente, coloque dos drenajes 22F con ranuras laterales, uno en cada anastomosis.
- Establecer el canal intestinal postcolónico.
Resultados
La operación duró 290 min con alrededor de 100 mL de pérdida de sangre. El CC del paciente fue extirpado por completo. El paciente se recuperó bien después de la cirugía, sin mostrar signos de fístula pancreática postoperatoria ni fístula biliar. El líquido de drenaje se clarificó y disminuyó diariamente. La TAC de seguimiento de abdomen superior al sexto postoperatorio indicó una buena recuperación postoperatoria (Figura 4). Los drenajes se retiraron al octavo día del postoperatorio y el paciente fue dado de alta al noveno día. El paciente tiene seguimientos ambulatorios regulares después del alta y actualmente no presenta complicaciones ni molestias postoperatorias.

Figura 1: Imágenes MRCP. El quiste de colédoco se muestra en círculos rojos. Haga clic aquí para ver una versión más grande de esta figura.

Figura 2: Ajuste de la posición quirúrgica y colocación del trócar. (A) Trócar de 10 mm para observación (B,C) Trócares de 12 mm para operación, (D,E) Trócares de 5 mm para operación. Haga clic aquí para ver una versión más grande de esta figura.

Figura 3: Fase de la cirugía. (A,B) Extirpación de la vesícula biliar, CA: arteria quística. (C) Suspender el ligamento hepático redondo. (D) Diseccionar el ligamento hepatoduodenal. (E) Exponer el conducto biliar común, CBD: conducto biliar común. (F)Exponga los quistes de colédoco (que se muestran en el círculo rojo). (G) Separar el extremo distal del quiste de colédoco. H) Exploración colangiscópica. (I,J) Establecer el canal intestinal postcolónico. (K) Exéresis del quiste de colédoco. (L) Coledocoyeyunostomía: sutura la pared posterior de la anastomosis. (M) Coledocoyeyunostomía: sutura la pared anterior de la anastomosis. (N) Yeyunoeyunostomía. Haga clic aquí para ver una versión más grande de esta figura.
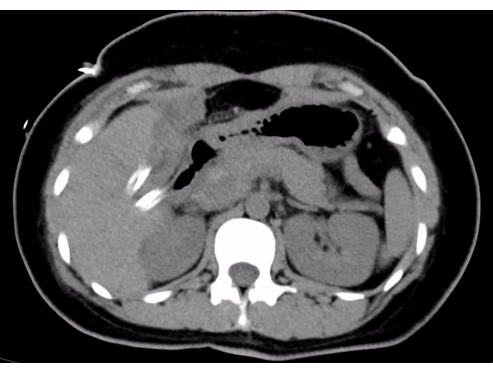
Figura 4. Imagen de TC postoperatoria en día 6. Haga clic aquí para ver una versión más grande de esta figura.
| Detalles postoperatorios del paciente | |
| Duración de la cirugía | 290 minutos |
| Pérdida de sangre | 100 mL |
| Extracción del tubo de drenaje | 8º día postoperatorio |
| Día de alta | 9º día postoperatorio |
| Tamaño del quiste | 2.5 cm ' 3 cm |
| Tipo patológico | Quiste de colédoco |
Tabla 1: Evolución quirúrgica y detalles postoperatorios del paciente.
Discusión
Los quistes de colédoco son propensos a complicaciones como la colangitis, que puede causar dolor abdominal recurrente, ictericia y fiebre; La inflamación repetida puede incluso conducir a transformaciones malignas. Por lo tanto, es necesario el diagnóstico precoz y la extirpación completa del quiste14. La ecografía abdominal debe ser la primera opción ante la sospecha de un quiste de colédoco (CC). Si la ecografía muestra ecos anormales en el área del conducto biliar común, se justifica la toma de imágenes adicionales. La tomografía computarizada (TC) es una prueba complementaria importante para visualizar la ubicación y el tamaño de los quistes; La TC mejorada puede determinar la distribución vascular alrededor de la lesión y ayudar en la planificación del abordaje quirúrgico. La colangiopancreatografía por resonancia magnética (CPRM) es un examen no invasivo bien establecido que utiliza secuencias de pulso fuertemente ponderadas en T2 para representar el sistema biliar rico en líquido y se ha utilizado ampliamente en el diagnóstico de enfermedades biliopancreáticas, incluidas las CC15. La CPRM puede identificar los quistes de colédoco (CC) con mayor claridad que la TC, mostrando la ubicación y morfología de los quistes y excluyendo otras lesiones de las vías biliares. Recomendamos que los pacientes con CC se sometan a CPRM antes de la operación.
La opinión predominante en la actualidad sobre la etiología de los quistes de colédoco es que son el resultado de una unión ductal pancreaticobiliar anómala (APBDU)2. Esta perspectiva sugiere que la unión de los conductos pancreático y biliar se encuentra fuera de la pared duodenal. En consecuencia, el esfínter de Oddi no influye funcionalmente en esta unión, lo que permite que ocurra el reflujo pancreatobiliar, que puede conducir a diversas condiciones patológicas en la vía biliar4. En 1977, Todani clasificó los quistes de colédoco (CC) en cinco tipos, un sistema de clasificación que ha estado en uso desde entonces16. Los quistes de tipo I son los más prevalentes, representando alrededor del 70% de todos los quistes de colédoco (CC). Se presentan como dilataciones quísticas o fusiformes de las vías biliares extrahepáticas. Históricamente, el tratamiento de las CC tipo I implicaba enterostomía quística; Sin embargo, más tarde se descubrió que este procedimiento estaba asociado con complicaciones a largo plazo, incluyendo estenosis anastomótica, colangitis recurrente y neoplasia maligna8. La exéresis de todo el quiste y el restablecimiento de la continuidad biliar-entérica constituyen la opinión predominante. La escisión del quiste y la hepaticoyeyunostomía con anastomosis en Y de Roux pueden tratar los quistes de colédoco (CC) de tipo I. Si el grado de dilatación del colédoco compromete el segmento de la cabeza pancreática o incluso alcanza la confluencia ductal pancreática, se debe considerar el riesgo de pancreaticoduodenectomía17. En los casos en que la resección completa es difícil, se puede extirpar la mucosa distal al colédoco para proteger la unión pancreaticobiliar18. Incluso se ha descrito la electrocauterización de las paredes del quiste que no pueden ser extirpadas por completo y la realización de la reconstrucción de la hepaticoeyunostomía de Roux-n-Y de ladoa lado 19.
La tecnología laparoscópica está transformando rápidamente el tratamiento de enfermedades en cirugía abdominal. En comparación con la cirugía abierta tradicional, la laparoscopia ofrece las ventajas de un menor traumatismo, una mejor estética y una recuperación postoperatoria más rápida, pero también presenta desventajas como el espacio limitado para el movimiento del instrumento, la falta de retroalimentación táctil y la dificultad en el control y la exposición al sangrado20. Los cirujanos pueden preferir la opción más segura de la cirugía abierta para áreas de anatomía compleja o procedimientos con procedimientos quirúrgicos engorrosos. Sin embargo, con el advenimiento de los instrumentos laparoscópicos como el bisturí ultrasónico, el cortador lineal endoscópico articulado y el hem-o-lock, muchos procedimientos quirúrgicos como la hemostasia, la anastomosis y la ligadura se han vuelto mucho más fáciles21. Las dificultades en la resección de CC son la exposición completa y la anastomosisprecisa 22, que es precisamente donde sobresale la tecnología laparoscópica. La laparoscopia puede ampliar la visión y permitir una manipulación intraoperatoria más precisa, reduciendo la incidencia de lesiones y complicaciones quirúrgicas adversas19. La cirugía laparoscópica de los quistes de colédoco ha sido intentada por algunos investigadores con buenos resultados, pero aún no ha sido ampliamente adoptada 11,12,13.
En este artículo, describimos el procedimiento para la exéresis laparoscópica de un quiste de colédoco y la coledocojununostomía en Y de Roux para los quistes de Todani tipo I. Los pasos clave en este procedimiento son la extirpación del quiste de colédoco y la anastomosis bilioentérica. La CPRM preoperatoria se combinó con colangioscopia intraoperatoria para esclarecer la presencia y el tipo de variante anatómica. En este paciente, el tipo de confluencia anómala es donde el conducto biliar se une al conducto pancreático fuera del duodeno. En tales casos, el conducto biliar común se puede cortar en la unión de los conductos biliares dilatados y normales, y la probabilidad de lesión del conducto pancreático es generalmente baja. Supongamos que hay una combinación de confluencia del conducto pancreático y el conducto biliar u otros tipos complejos de confluencia; El conducto biliar dilatado suele estar cerca del conducto pancreático. En esos casos, cada estructura ductal alrededor de la pared del saco debe identificarse cuidadosamente para evitar daños en el conducto pancreático. Si es necesario, se puede identificar el páncreas apretándolo y observando la presencia de líquido pancreático que sale por la abertura en la pared del saco para identificar el conducto pancreático23. Si el quiste está tan adherido a los tejidos circundantes que es difícil diseccionarlo, es aceptable extirpar solo el revestimiento del quiste, dejando la capa externa intacta para evitar daños en la vena porta y la arteria hepática ubicada detrás de él19.
Para la anastomosis bilioentérica, es crucial asegurarse de que no haya tensión en la anastomosis y evitar lesiones durante la sutura. Las suturas de polidioxanona (5-0) son más adecuadas para el cierre de anastomosis porque son menos traumáticas para los tejidos circundantes y tienen propiedades antimicrobianas24. Para prevenir la estenosis anastomótica, recomendamos el uso de suturas interrumpidas para cerrar la anastomosis en pacientes con un diámetro de la vía biliar común inferior a 8 mm. Para diámetros superiores a 8 mm, se pueden utilizar suturas continuas para la anastomosis. La sutura laparoscópica especializada también es un factor clave para reducir el daño colateral y garantizar una alineación anastomótica adecuada. Si se determina que la operación es difícil intraoperatoriamente, se debe considerar la conversión a cirugía abierta. La cirugía abdominal laparoscópica asistida por robot ofrece ventajas adicionales en la manipulación de las suturas y tal vez una nueva opción para los quistes de colédoco25.
En conclusión, la cistectomía de colédoco es un procedimiento relativamente complejo que requiere una operación meticulosa para garantizar su seguridad y eficacia. La escisión laparoscópica total de las CC tiene las ventajas de la precisión anatómica, menos lesión tisular y una recuperación rápida. Este procedimiento se puede intentar como una alternativa a la cirugía abierta en centros médicos avanzados.
Divulgaciones
Los autores no tienen nada que revelar.
Agradecimientos
Este trabajo contó con el apoyo de la Fundación de Innovación Científica y Tecnológica de Shenzhen (Nº JCYJ20220530152200001), el Fondo de Investigación Médica en Ciencia y Tecnología de Guangdong (Nº B2023388) y el Fondo de Proyectos del Programa de Ciencia y Tecnología de Shenzhen (Nº SGDX20230116092200001). Agradecemos a los anestesiólogos y enfermeras de quirófano que ayudaron con la operación.
Materiales
| Name | Company | Catalog Number | Comments |
| 5-0 Polydioxanone sutures | Ethicon Medical Technology Co. | W9733T | |
| Articulating Endoscopic Linear Cutter | Jinhuawai Medical Technology Co. | HWQM60A | |
| Harmonic | Ethicon Medical Technology Co. | HAR36 | |
| High frequency ablation of hemostatic electrodes | Shuyou Medical Equipment Co. | sy-vIIc(Q)-5 | |
| Ligature clips | Wedu Medical Equipment Co. | WD-JZ(S) | |
| Ligature clips | Wedu Medical Equipment Co. | WD-JZ(M) | |
| Linear Cutter universal loading unit | Jinhuawai Medical Technology Co. | HWQM60K | |
| Two-electrode voltage-clamp | Karl Storz Se & Co. | 38651ON |
Referencias
- Ronnekleiv-Kelly, S. M., Soares, K. C., Ejaz, A., Pawlik, T. M. Management of choledochal cysts. Curr Opin Gastroenterol. 32 (3), 225-231 (2016).
- Soares, K. C., et al. Choledochal cysts: Presentation, clinical differentiation, and management. J Am Coll Surg. 219 (6), 1167-1180 (2014).
- Xia, H. T., Yang, T., Liang, B., Zeng, J. P., Dong, J. H. Treatment and outcomes of adults with remnant intrapancreatic choledochal cysts. Surgery. 159 (2), 418-425 (2016).
- Cha, S. W., et al. Choledochal cyst and anomalous pancreaticobiliary ductal union in adults: Radiological spectrum and complications. J Comput Assist Tomogr. 32 (1), 17-22 (2008).
- Park, S. W., Koh, H., Oh, J. T., Han, S. J., Kim, S. Relationship between anomalous pancreaticobiliary ductal union and pathologic inflammation of bile duct in choledochal cyst. Pediatr Gastroenterol Hepatol Nutr. 17 (3), 170-177 (2014).
- Saluja, S. S., Nayeem, M., Sharma, B. C., Bora, G., Mishra, P. K. Management of choledochal cysts and their complications. Arch Surg. 78 (3), 284-290 (2012).
- Abbas, H. M., Yassin, N. A., Ammori, B. J. Laparoscopic resection of type I choledochal cyst in an adult and roux-en-y hepaticojejunostomy: A case report and literature review. Surg Laparosc Endosc Percutan Tech. 16 (6), 439-444 (2006).
- Xia, H. T., Dong, J. H., Yang, T., Liang, B., Zeng, J. P. Selection of the surgical approach for reoperation of adult choledochal cysts. J Gastrointest Surg. 19 (2), 290-297 (2015).
- Stringer, M. D. Laparoscopic management of choledochal cysts: Is a keyhole view missing the big picture. Pediatr Surg Int. 33 (6), 651-655 (2017).
- Ahmed, B., Sharma, P., Leaphart, C. L. Laparoscopic resection of choledochal cyst with roux-en-y hepaticojejunostomy: A case report and review of the literature. Surg Endosc. 31 (8), 3370-3375 (2016).
- Jang, J. Y., et al. Laparoscopic excision of a choledochal cyst in 82 consecutive patients. Surg Endosc. 27 (5), 1648-1652 (2012).
- Diao, M., Li, L., Cheng, W. Laparoscopic versus open roux-en-y hepatojejunostomy for children with choledochal cysts: Intermediate-term follow-up results. Surg Endosc. 25 (5), 1567-1573 (2011).
- Margonis, G. A., et al. Minimally invasive resection of choledochal cyst: A feasible and safe surgical option. J Gastrointest Surg. 19 (5), 858-865 (2015).
- Yuan, H., Dong, G., Zhang, N., Sun, X., Zhao, H. Minimally invasive strategy for type I choledochal cyst in adult: Combination of laparoscopy and choledochoscopy. Surg Endosc. 35 (3), 1093-1100 (2020).
- Bogveradze, N., et al. Is MRCP necessary to diagnose pancreas divisum. BMC Med Imaging. 19 (1), 33 (2019).
- Todani, T., Watanabe, Y., Narusue, M., Tabuchi, K., Okajima, K. Congenital bile duct cysts: Classification, operative procedures, and review of thirty-seven cases including cancer arising from choledochal cyst. Am J Surg. 134 (2), 263-269 (1977).
- Shao-Cheng, L., et al. Technical points of total laparoscopic choledochal cyst excision. Chin Med J (Engl). 126 (5), 884-887 (2013).
- Sastry, A. V., Abbadessa, B., Wayne, M. G., Steele, J. G., Cooperman, A. M. What is the incidence of biliary carcinoma in choledochal cysts, when do they develop, and how should it affect management. World J Surg. 39 (2), 487-492 (2015).
- Senthilnathan, P., et al. Laparoscopic management of choledochal cyst-technical modifications and outcome analysis. World J Surg. 39 (10), 2550-2556 (2015).
- Morise, Z., Wakabayashi, G. First quarter century of laparoscopic liver resection. World J Gastroenterol. 23 (20), 3581-3588 (2017).
- Zheng, M. H., Zhao, X. Next era of the thirty-year Chinese laparoscopic surgery: Past, present, and future. Zhonghua Wei Chang Wai Ke Za Zhi. 24 (8), 653-656 (2021).
- Yang, X. W., et al. Case-control study of the efficacy of retrogastric roux-en-y choledochojejunostomy. Oncotarget. 8 (46), 81226-81234 (2017).
- Biliary Surgery Group of the Chinese Medical Association Surgery Branch. Guideline for the diagnosis and treatment of bile duct dilatation (2017 edition). Chinese Journal of Digestive Surgery. 16 (08), 767-774 (2017).
- Gierek, M., et al. Absorbable sutures in general surgery - review, available materials, and optimum choices. Pol Przegl Chir. 90 (2), 34-37 (2018).
- Lee, H., et al. Comparison of surgical outcomes of intracorporeal hepaticojejunostomy in the excision of choledochal cysts using laparoscopic versus robot techniques. Ann Surg Treat Res. 94 (4), 190-195 (2018).
Reimpresiones y Permisos
Solicitar permiso para reutilizar el texto o las figuras de este JoVE artículos
Solicitar permisoThis article has been published
Video Coming Soon
ACERCA DE JoVE
Copyright © 2025 MyJoVE Corporation. Todos los derechos reservados