Method Article
Um vídeo educativo de demonstração de como prover um paciente intubado gravemente doente
Neste Artigo
Resumo
Proning um paciente criticamente enfermo com síndrome do desconforto respiratório agudo grave (SDRA) é um procedimento complexo, mas benéfico. Excelentes habilidades de comunicação, trabalho em equipe e colaboração multidisciplinar são fundamentais para a segurança do paciente e da equipe. Um procedimento padrão deve ser utilizado ao sondar pacientes ventilados com tubos, drenos e dispositivos de acesso vascular.
Resumo
No início da pandemia da doença 2019 do coronavirus (COVID-19), foi relatado que a posição prona era benéfica para pacientes COVID-19 ventilados mecanicamente com síndrome do desconforto respiratório agudo (SARA). No entanto, para a equipe de alguns hospitais de pequeno e grande porte, a experiência com essa intervenção foi baixa. Hospitais selecionados puderam montar equipes de proning; Mas, à medida que as instalações começaram a enfrentar escassez de pessoal, eles acharam as equipes de proning insustentáveis, e menos pessoal especializado precisava aprender a prover pacientes com segurança.
Proning é um procedimento de alto risco - a falta de uma abordagem padrão pode resultar em confusão da equipe e resultados ruins para o paciente, incluindo perda não intencional do tubo endotraqueal (TE), deslocamento do acesso vascular e ruptura da pele. Dada a acuidade e o alto volume de pacientes, traduzir um procedimento complexo em política escrita pode não ser totalmente eficaz. Enfermeiros de terapia intensiva, terapeutas respiratórios, fisioterapeutas, enfermeiros, enfermeiros, assistentes médicos e médicos precisam estar preparados para realizar com segurança este procedimento para um paciente COVID-19 agudamente doente.
A comunicação, o trabalho em equipe e a colaboração multidisciplinar são fundamentais para evitar complicações. Intervenções para prevenir o deslocamento do tubo e do acesso vascular, ruptura da pele e lesão do plexo braquial e tecidos moles devem ser implementadas durante o procedimento. O reposicionamento do paciente em decúbito ventral, bem como o retorno ao decúbito dorsal, devem ser componentes de um plano abrangente de proning.
Introdução
O cuidado com pacientes com SDRA melhorou muito nas últimas cinco décadas. Menk e col. revisaram os padrões de manejo ventilatório, farmacoterapia e adjuntos à ventilação no tratamento desse processo inflamatório1. A limitação individualizada da pressão e do volume ventilatório, o uso da pressão positiva expiratória final (PEEP) para oxigenação e recrutamento pulmonar e os ensaios respiratórios espontâneos para minimizar a atrofia diafragmática são pilares do cuidado que continua evoluindo1. Villar e col., em um ensaio clínico randomizado e controlado multicêntrico, verificaram que a administração precoce de dexametasona em pacientes com SDRA moderada a grave reduziu o tempo de ventilação mecânica e a mortalidade geral2. Ensaios clínicos randomizados multicêntricos adicionais, como RECOVERY e CoDex, estudaram o uso de dexametasona em pacientes com SDRA relacionada à COVID-19. Eles descobriram que a administração precoce de dexametasona a pacientes com COVID-19 e SDRA moderada ou grave, juntamente com o tratamento padrão, reduziu o tempo no ventilador e resultou em menor mortalidade em 28 dias 3,4.
O posicionamento prono, um adjuvante ventilatório eficaz para pacientes com SDRA moderada a grave, não é uma intervenção nova. demonstraram que a posição prona para SDRA reduz significativamente a mortalidade em 28 e 90 dias e aumenta a chance de sucesso na extubação5. No entanto, colocar um paciente na posição prona não é isento de riscos; Complicações iatrogênicas como obstrução do TE, deslocamento do cateter central e lesão por pressão podem ocorrer ao se tentar essa manobra com paciente ventilado mecanicamente 6,7.
Antes da pandemia de COVID-19, algumas instituições iniciaram o posicionamento propenso para SDRA moderada a grave ad hoc ou com pouca frequência, semelhante ao que Spece e col. relataram sobre a adoção lenta da ventilação de baixo volume corrente para SDRA, apesar das evidências convincentes de sua eficácia 6,8,9. A pandemia de COVID-19, no entanto, exigiu uma rápida implementação de novos conhecimentos, independentemente de lacunas anteriores na aplicação da pesquisa clínica ao cuidado do paciente.
Durante a pandemia, tanto os primeiros relatos anedóticos, bem como estudos bem construídos mais tarde, estabeleceram que a sondagem não apenas melhorou os parâmetros fisiológicos, mas também reduziu a mortalidade do paciente para pacientes com SARA COVID-19. Shelhamer e col. encontraram que uma morte intra-hospitalar foi evitada para cada oito pacientes com SDRA moderada a grave, que foram pronados durante a internação na UTI10. O posicionamento prono foi fortemente apoiado como um tratamento padrão para o paciente COVID-19 com SDRA versus ser uma manobra de última vala 1,7. No entanto, a escassez de pessoal durante a pandemia COVID-19 resultou na realocação de pessoal de cuidados não críticos para áreas de cuidados críticos. Esses funcionários remanejados, sem experiência com esse procedimento de alto volume e alto risco11. Os estressores dessas equipes, tanto no trabalho quanto em casa, resultaram em incerteza e dificuldade na manutenção dos processos. Era imperativo desenvolver uma estratégia para mitigar os eventos adversos relacionados à posiçãoprona12.
O objetivo deste protocolo é demonstrar a eficácia de uma abordagem passo a passo baseada em equipe para a manobra de proning para pacientes com SARA COVID-19. Mostramos que esse procedimento apresenta baixo risco de deslocamento do dispositivo e outros eventos adversos. No contexto da pandemia da COVID-19, a ocorrência de sondagens é frequente. As vantagens da técnica aqui utilizada incluem acesso visual e físico total ao paciente com tubos, fios e outros equipamentos acoplados, menor estresse para o paciente e para os profissionais de saúde com o uso de um tapete de transferência respirável e participação da equipe multidisciplinar para diminuir os desfechos adversos13.
Com outros métodos de sondagem manual, como o "burrito", tubos, linhas e fios acoplados não podem ser visualizados durante todo o processo de proning14. Técnicas adicionais encontradas no corpo mais amplo da literatura dependem de uma estrutura de sondagem portátil ou de um leito de sondagem especializado. Embora eficazes, esses métodos podem ser proibitivos se o equipamento não estiver prontamente disponível, for muito caro ou se a equipe não tiver treinamento interprofissional sobre o manejo de situações de emergência que possam ocorrer durante o uso do equipamento14,15,16.
Equipe
A crise da COVID-19 revelou a necessidade de adotar uma mentalidade de equipe devido ao alto volume de pacientes, escassez de insumos e recursos humanos entre os profissionais de saúde baseados em hospitais. Embora a colaboração interprofissional na área da saúde não seja um conceito novo, ser capaz de reunir rapidamente uma equipe e realizar um procedimento de alto risco não é algo que a maioria da equipe de enfermagem e profissionais de saúde aliados treina para fazer17. Alguns funcionários descobriram que tinham vários níveis de proficiência e confiança em relação à sondagem de um paciente, bem como ideias concorrentes sobre a melhor abordagem com a menor quantidade de complicações do paciente.
Liderança, respeito, adaptabilidade, monitoramento do desempenho uns dos outros, comunicação em circuito fechado e orientação para a equipe são elementos-chave para uma equipe segura e eficaz17. Ter uma visão compartilhada das considerações críticas pode ser alcançado promovendo um procedimento operacional padrão que apoie o cuidado seguro e eficaz para o paciente que precisa ser examinado. recomendam um procedimento escrito e treinamento detalhado para as equipes de proning18.
Simulação
Praticar ou simular a manobra de proning usando uma equipe multidisciplinar pode ser uma ferramenta eficaz tanto para a nova equipe quanto para uma revisão para a equipe incumbente16. Estar atento e atento às possíveis complicações durante e após a pronatação pode ser alcançado por meio de educação focada e equipes multidisciplinares para aproning8. Um enfermeiro de UTI e um terapeuta respiratório (TR) focados no gerenciamento de tubos críticos e acesso vascular, um especialista em feridas ou defensor da pele focado na prevenção de lesões de pele e um fisioterapeuta avaliando a mecânica corporal e a prevenção de lesões de tecidos moles são exemplos de gerenciamento eficaz da carga de trabalho. O máximo benefício clínico pode ser alcançado com o uso dos pontos fortes únicos da equipe especializada19.
Protocolo
1. Procedimento: preparação
- Peça à equipe que estabeleça que o paciente é um bom candidato para o posicionamento prono em relação ao estado hemodinâmico.
- Obtenha uma ordem do provedor para posicionamento prono, que idealmente deve indicar o número de horas em posição prona.
- Explicar o procedimento ao paciente (se não estiver sedado) e/ou a outras pessoas significativas.
NOTA: Considere a hora do dia e a equipe disponível sobre quando iniciar o ciclo de pronsão. Isso é especialmente relevante se houver vários pacientes em uma unidade/enfermaria que precisam ser colocados em decúbito ventral8. - Certifique-se de que todos os potenciais participantes sejam notificados do plano, incluindo o RT.
- Obter uma amostra de gasometria arterial para análise, a partir de uma linha arterial de demora, ou por punção arterial antes do procedimento8.
- Transfira o paciente para uma superfície de redistribuição de pressão antes de iniciar o ciclo de proning19.
- Use uma folha deslizante ou fosco de transferência de ar para evitar ferimentos no cuidador.
- Se um tubo de alimentação estiver em uso, verifique a integridade da fixação ou use um freio para reduzir qualquer chance de deslocamento.
- Pare a alimentação por tubo.
- Fixe meticulosamente todos os cateteres intravasculares e coloque curativos de espuma na pele sob os cubos e orifícios se o paciente estiver deitado sobre eles quando estiver na posição prona.
NOTA: Se o paciente estiver em isolamento, inicie um sensor vestível para monitoramento contínuo de glicose, se aplicável e disponível. - Anote o comprimento do TE nos lábios ou dentes. Remova a cabeceira.
- Se um suporte de TE comercial estiver em uso, peça ao enfermeiro do TR e da UTI que remova esse dispositivo e prenda o tubo com fita adesiva aprovada para a fixação de tubos críticos.
- Coloque curativos de espuma no rosto, inclusive sobre as bochechas e o lábio superior, antes de grampear o tubo ET. Opcional: colocar curativo de espuma no queixo, nariz e testa20 (Tabela 1).
- Sucção do TE e boca e realizar a higiene bucal.
- Aplicar curativos de espuma em ambos os joelhos e em quaisquer outras proeminências ósseas ou áreas de risco, ou seja, esterno e sob dispositivos médicos que não possam ser movimentados20,21.
- Drenos vazios, bolsa coletora e bolsas para estomia.
- Se o paciente estiver farmacologicamente paralisado ou se as pálpebras não estiverem fechadas, instile lubrificação nos olhos e, em seguida, feche as pálpebras e prenda-as com fita adesiva suave.
- Verifique a disponibilidade imediata de um membro da equipe competente em intubação e a acessibilidade de um kit de intubação de emergência, carrinho de código, eletrodos extras, roupa de cama extra, travesseiros e curativos de espuma de vários tamanhos.
- Suspender as perfusões não essenciais e o monitoramento antes de iniciar o procedimento. Desconecte a alimentação por sonda, remova a sonda de oximetria e o manguito de pressão arterial se o paciente também tiver uma linha arterial, remova os dispositivos de perna para prevenção de trombose venosa profunda e bota(s) de calcanhar e soltei a sonda de segurança do cateter urinário.
- Monitorar a oximetria de pulso ou a pressão arterial invasiva durante todo o procedimento.
- Avaliar a dor e o estado de sedação imediatamente antes da pronação e tratar de acordo com a administração de medicação para otimizar a sedação e prevenir a dor.
2. Procedimento: supino a prono
- Fazer com que o enfermeiro da UTI designado, em colaboração com o enfermeiro responsável, reúna o número adequado de pessoal de enfermagem; idealmente quatro (dois de cada lado do leito) mais a RT, mas quantos funcionários estiverem disponíveis e necessários para o tamanho do paciente, para facilitar um procedimento seguro. Deixe que os membros da equipe se apresentem, se necessário, e discutam o papel de cada membro da equipe antes de prosseguir.
- Colocar o TR a cargo da via aérea na cabeceira do leito (HOB).
- Colocar o enfermeiro da UTI como responsável pela monitorização das linhas intravasculares críticas e assistência ao TR.
- Peça a outros membros da equipe que monitorem os ralos e outros tubos e auxiliem com lençóis e rolos.
- Designe o enfermeiro da ferida, ou o campeão da pele, se disponível, para direcionar medidas de prevenção para proeminências ósseas e pele sob dispositivos médicos e ajudar com rolo de roupa de cama.
- Designe um membro da equipe para assistir ao monitor.
- Tenha um profissional de saúde disponível dentro ou fora do quarto, disponível para reintubar se necessário.
- Verifique a segurança dos drenos torácicos e de quaisquer outros tubos percutâneos.
- Peça ao RT ou Provedor, juntamente com o enfermeiro da UTI, que decida a direção em que o paciente será enrolado e comunique aos demais membros da equipe.
OBS: O ideal é rolar em direção ao ventilador, longe das linhas venosas centrais. - Faça com que o RT/Provedor ajuste as configurações do ventilador conforme solicitado/necessário.
- Deitar o paciente deitado no leito em decúbito dorsal (Figura 1).
- Crie um rolo de cama usando um lençol deslizante extra ou almofada de transferência de ar, lençol de cama plano e sob a almofada. Encha o colchão ao máximo, se for o caso.
- Usando o lençol deslizante ou o elevador de ar sob o paciente, puxe o paciente para a borda da cama que está mais distante do ventilador.
- Coloque o rolo da cama para que ele possa ser desenrolado na lateral da cama que fica oposta ao ventilador.
- Coloque o rolo de linho sob o paciente no lado do ventilador. Certifique-se de que apenas 25%-30% do rolo esteja escondido sob o paciente.
- Na contagem do membro da equipe do HOB, enrole cuidadosamente o paciente da posição supina até uma posição de 90° lateralmente deitada com a face do paciente em direção ao ventilador (Figura 2).
- Mover os eletrodos de telemetria do tórax do paciente para as costas do paciente (Figura 3).
NOTA: A colocação de novos eletrodos na parte de trás também pode ocorrer quando o paciente está deitado prono. - Coloque um travesseiro na cama que será posicionado sob o peito/ombros do paciente.
- Se o paciente for inflexível e/ou tiver flexores de quadril apertados, coloque um travesseiro sob o quadril/pelve e/ou uma almofada de ar sob os joelhos.
- Na contagem do membro da equipe do HOB, deitar cuidadosamente o paciente de bruços com um travesseiro sob a parte superior do tórax/ombros e centralizar o paciente no meio do leito com o topo da cabeça do paciente na borda superior do leito (Figura 4).
- Peça aos membros da equipe na cabeceira da cama que girem a cabeça do paciente para a esquerda ou para a direita e coloquem o travesseiro da cama sob a cabeça. Certifique-se de que o rosto do paciente esteja na borda do travesseiro para que o nariz esteja livre de pressão e haja espaço adequado para o TE e a tubulação do ventilador para aspiração.
- Certifique-se de que os braços do paciente sejam posicionados na posição de crawl do nadador: face em direção à mão proeminente, palmar para baixo, punho neutro, cotovelo mais baixo que o ombro e cotovelo fletido 6,22. Certifique-se de que o braço contralateral esteja estendido para baixo ao longo do corpo, com um travesseiro sob o ombro e o braço anteriores, com o lado palmar da mão voltado para cima.
- Coloque um travesseiro no horizonte do paciente sob ambas as pernas para permitir que os joelhos fiquem levemente flexionados e não permitir flexão plantar extrema e evitar lesões por pressão nos pés e dedos.
- Reconecte o equipamento de monitoramento e os tubos que foram desconectados antes do posicionamento prono.
- Conclua uma avaliação cutânea do sacro, cóccix e nádegas. Coloque um curativo protetor de espuma no sacro na expectativa de retornar ao posicionamento supino após o tempo de prona prescrito.
- Colocar o leito em posição de Trendelenburg inversa, aproximadamente 30° para evitar complicações 8,12.
- Reinicie a alimentação por sonda, se aplicável.
3. Procedimento: mudanças de posição durante a deitação prona
- Mobilizar o paciente a cada 2-3 h para evitar lesão por pressão e otimizar a drenagem e aspiração de secreções dos segmentos pulmonares para a via aérea central.
NOTA: A frequência exata de reposicionamento do paciente pode ser influenciada por ambos os fatores do paciente, como tolerância hemodinâmicae fatores de pessoal6. - Garantir a disponibilidade de um mínimo de três cuidadores para mudanças de cargo. Peça ao TR que se encarregue de gerenciar o TE e mais dois cuidadores, um enfermeiro de UTI, auxiliem na mobilização do paciente.
- Tire a cama da posição de Trendelenburg inversa para uma posição plana, paralela ao chão.
- Usando um lençol deslizante ou almofada de transferência de ar, puxe o paciente para cima na cama, se necessário (com o colchão inflado ao máximo, se aplicável).
- Mova cuidadosamente o braço que está dobrado no cotovelo para o lado do paciente.
- Depois de aspirar as vias aéreas e a boca do paciente, conforme necessário, faça com que a RT fixe o TE e levante a cabeça do paciente do travesseiro.
- Aguarde a enfermeira do HOB retirar o travesseiro debaixo da cabeça do paciente enquanto o TR gira a cabeça para a direção oposta. Certifique-se de que o travesseiro está virado ou a fronha trocada e a cabeça colocada de volta na borda do travesseiro, sem pressão sobre o nariz ou ET.
- Traga o braço do lado que a cabeça está voltada agora está na posição de nadador, cotovelo dobrado e mais baixo que o ombro, pulso em neutro.
- Certifique-se de que o braço contralateral esteja em neutro ao lado do corpo, com um travesseiro enfiado para apoiar o ombro e o braço anteriores, com o lado palmar da mão voltado para cima.
NOTA: Para um paciente inflexível e/ou aqueles com rotação limitada do pescoço, um travesseiro pode ser ligeiramente enfiado sob o abdômen no lado em que a cabeça é voltada para facilitar a rotação do pescoço e garantir a descarga do nariz e queixo.
4. Procedimento: propenso a supino
- Designar um enfermeiro de UTI para colaborar com o enfermeiro responsável na montagem de um número adequado de pessoal para completar o procedimento.
NOTA: Normalmente, são necessários pelo menos quatro membros da equipe, mas monte quantos forem necessários para o tamanho do paciente e para facilitar um procedimento seguro. Os membros da equipe se apresentam, se necessário, e discutem o papel de cada membro da equipe antes de prosseguir.- Certifique-se de que o RT ou Provedor é responsável pelas vias aéreas no HOB.
- Colocar o enfermeiro intensivista como responsável pela monitorização das linhas intravasculares críticas e assistência ao TR.
- Peça para o(s) outro(s) membro(s) da equipe monitorar drenos e outros tubos e auxiliar com a roupa de cama e o turno.
- Drenos vazios e bolsa coletora urinária.
- Certifique-se de que o curativo de espuma protetor esteja no sacro.
- Peça a um membro da equipe que observe o monitor.
- Tenha o provedor dentro ou fora da sala, disponível para reintubar se necessário.
- Permitir que a decisão sobre a direção em que o paciente será rolado seja tomada em conjunto pelo TR e pelo enfermeiro de terapia intensiva/UTI. Rolar o paciente em direção ou para longe do ventilador, dependendo da localização das linhas venosas centrais, localização da bomba IV e preferência do enfermeiro da RT e da UTI.
- Desconecte tubulações e dispositivos não críticos.
- Tire a cama do Trendelenburg reverso para uma posição plana paralela ao chão. Encha o colchão ao máximo, se for o caso.
- Endireitar cuidadosamente o braço/mão que está em frente ao rosto e colocá-lo suavemente ao lado do paciente.
- Remova todos os travesseiros de baixo do paciente, incluindo o peito, a parte inferior das pernas e o tronco lateral, se aplicável.
- Puxe o paciente para o lado da cama mais distante da direção da virada.
- Crie o rolo da cama com um lençol deslizante ou almofada de transferência de ar, lençol plano ou sob a almofada. Enrole-o longitudinalmente e coloque 20% sob o paciente do lado para o qual o paciente irá rolar.
- Reúna eletrodos/fios extras para o monitor cardíaco.
- Faça com que o RT ajuste as configurações do ventilador conforme necessário/solicitado.
- Depois que um plano claro para a virada for estabelecido, coloque a mão do paciente no lado para o qual o paciente será virado, com a palma da mão para cima sob a coxa.
- Vire cuidadosamente o paciente 90° de lado, segure o paciente brevemente nessa posição enquanto os eletrodos de monitoramento cardíaco são removidos das costas e novos são colocados no tórax.
NOTA: Se preferir, a colocação de novos eletrodos também pode ocorrer após o paciente estar deitado em decúbito dorsal. - Na contagem do membro da equipe no HOB, abaixe suavemente o paciente para a posição supina.
- Reconecte os tubos/equipamentos de monitoramento que foram retirados para o turno.
- Peça ao TR com a enfermeira da UTI que verifique o posicionamento do TE e a fixação de todas as linhas intravasculares, tubos e equipamentos de monitorização. Ajuste o ângulo da cama conforme apropriado.
NOTA: Normalmente, 30° de elevação da cabeça é necessário.
Resultados
Após uma revisão das instruções passo a passo de como prover um paciente intubado criticamente doente, a equipe de terapia intensiva foi capaz de retornar uma demonstração segura de proning. Recomenda-se a liderança de enfermagem adicional, por exemplo, um enfermeiro clínico especialista, enfermeiro certificado em feridas e/ou um fisioterapeuta para proporcionar uma tomada de decisão rápida durante os pontos críticos, por exemplo, bandagem e reposicionamento do tubo do TE, bem como o posicionamento da cabeça e do braço. Após algumas práticas, estima-se que o procedimento leva aproximadamente 10-15 min e requer pelo menos quatro profissionais de saúde, incluindo o RT ou outro profissional de saúde qualificado, para gerenciar com segurança o TE.
Validação do protocolo
Em relação à eficácia da técnica que está sendo apresentada, revisamos os dados de UTI COVID do sistema de prontuário eletrônico e do sistema de Relatórios de Eventos de uma grande instalação de atendimento terciário acadêmico no norte do estado de Nova York para o período de 10 de março de 2020 a 10 de fevereiro de 2022. Cerca de 1.100 pacientes com diagnóstico de SDRA COVID19 foram internados na UTI durante esse período. Cerca de 17% dessa população esteve em decúbito ventral pelo menos uma vez durante a internação na UTI. O maior número de sessões de proning para um único paciente foi de 22. A maioria dos pacientes foi pronada por 16 horas consecutivas; alguns outliers tiveram ciclos de sondagem mais longos. Usando a segurança como proxy para validação deste protocolo em pacientes intubados criticamente enfermos, foi relatado o deslocamento de apenas uma sonda de jejunostomia. Além disso, houve uma preocupação relatada quando o protocolo não foi seguido, e a RT não foi notificada de que um paciente precisava ser reposicionado. Em relação à ocorrência de lesões por pressão na face, incluindo queixo, nariz, fronte/face e lábio/língua, as contagens diminuíram para todas as localizações, principalmente para o mento com 12 lesões a menos (Tabela 2). Dada a baixa incidência de complicações de proning, este protocolo é preliminarmente válido nestes tempos de rápida mudança, e mais pesquisas e testes são necessários.

Figura 1: Paciente em decúbito dorsal. Clique aqui para ver uma versão maior desta figura.

Figura 2: Paciente sendo deslocado da posição supina para a decúbito ventral. Tubo endotraqueal fixado pelo terapeuta respiratório. Clique aqui para ver uma versão maior desta figura.

Figura 3: Colocação dos eletrodos no dorso do paciente. Clique aqui para ver uma versão maior desta figura.
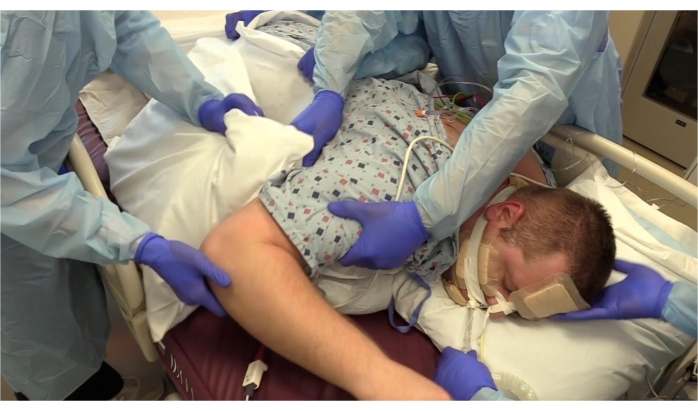
Figura 4: Paciente em decúbito ventral. Almofadas sendo ajustadas; peças de espuma no rosto; Ballard sendo passado através do tubo endotraqueal. Clique aqui para ver uma versão maior desta figura.
| Localização do corpo | Tamanho do curativo em polegadas |
| Rosto - bochechas | 3 x 3 ou 4 x 4 |
| Sobre o lábio | Corte 1 x 4 tiras |
| Queixo | 3 x 3 ou 4 x 4 |
| Testa | 4 x 4 |
| Esterno | 6 x 6 |
| Joelhos | 6 x 6 |
| Crista ilíaca anterior (opcional) | 6 x 6 |
| Sacro | Em forma de sacro |
Tabela 1: Tamanhos de curativos de espuma para locais corporais. Seis locais corporais são fornecidos, e os tamanhos de curativo recomendados estão incluídos na tabela.
| Localização | Pré-contagem | Pós-contagem | Delta |
| Queixo | 17 | 5 | 12 |
| Nariz | 16 | 7 | 9 |
| Testa/rosto | 9 | 1 | 8 |
| Lábio/língua | 22 | 15 | 7 |
Tabela 2: Lesões por pressão facial pré e pós-educação. Quatro locais são fornecidos com pré e pós-contagens com pontuações delta acompanhantes.
Discussão
A parte mais importante da enfermagem no processo de sondar um paciente intubado criticamente é o preparo. Por exemplo, é necessário que haja ampla consideração e coleta de suprimentos necessários para ter disponível, incluindo fita adesiva para fixar o TE, curativos de espuma para cobrir proeminências ósseas, eletrodos extras para monitoramento cardíaco, roupas de cama extras, travesseiros e almofadas inferiores; tudo essencial para um processo eficiente e uma experiência segura para o paciente.
A disponibilidade dos suprimentos necessários, a equipe qualificada, a comunicação bidirecional clara e o trabalho em equipe eficaz são fundamentais para a conclusão bem-sucedida desse procedimento com os mais altos níveis de prevenção de complicações. A presença de um Provedor qualificado para reintubar ou restabelecer o acesso intravascular central, se necessário, é imperativa8. A fixação cuidadosa do TE e das linhas intravasculares centrais e de quaisquer outros tubos críticos pode prevenir eventos que podem levar a desfechos negativos. Esse procedimento resultou em zero extubações não planejadas e zero perda de linhas de acesso intravenoso central durante as múltiplas sessões de proning de aproximadamente 185 pacientes.
O manuseio seguro do paciente com dispositivo de transferência de ar, folha plástica deslizante ou outro método que diminua o atrito com o movimento do paciente e diminua a lesão do cuidador deve ser fortemente considerado8. Se o paciente estiver deitado em um colchão de baixa perda de ar ou pressão alternada, a inflação máxima do colchão tornará mais fácil para os cuidadores puxar e virar o paciente. Um leito bariátrico ou mais largo deve ser considerado para um paciente com obesidade mórbida. Para um paciente em uma cama mais larga, os cuidadores podem precisar ficar em pé sobre um banquinho para evitar lesões e/ou dificuldades para mover o paciente.
Modificações e solução de problemas
Métodos alternativos de sondar um paciente, incluindo o envolvimento do paciente entre duas folhas (o método burrito), podem interferir na observação do paciente, incluindo linhas críticas durante todos os aspectos do procedimento e colocação de eletrodos de monitorização cardíaca, até que o paciente esteja totalmente prono. Leitos e estruturas especializadas estão disponíveis para diminuir a sobrecarga do cuidador e otimizar o manuseio seguro do paciente, mas podem não ser apropriados para pacientes bariátricos ou pacientes que precisam ficar em decúbito ventral por longos períodos de tempo14.
Limitações/métodos alternativos
Os resultados de segurança de um método de proning manual são afetados em parte pelo conhecimento, experiência e força dos profissionais de saúde que executam o procedimento. Optou-se por um método manual de proning, uma vez que a equipe tinha experiência prévia com esse procedimento, os limites de peso associados a um leito de sondagem especializado, bem como seu custo e disponibilidade, foram considerados problemáticos.
Aplicações futuras
Embora a posição prona seja usada principalmente para melhorar a oxigenação em um paciente com SDRA, o uso dessa técnica para pacientes com lesões por pressão extensas de espessura total/estágio 4 na região sacral poderia ser explorado se outros métodos de descarga fossem ineficazes. Esse procedimento também pode ser útil para pacientes com queimaduras na face dorsal do corpo para promover a cicatrização dos enxertos e/ou para o controle adjuvante da dor.
Atenção precisa ser dada ao risco de lesões por pressão adquiridas no hospital, especificamente relacionadas ao posicionamento prono. relataram que as lesões por pressão são a complicação mais comum da proning, e os principais fatores de risco incluíram dias de ventilação mecânica, duração das sessões de proning e número de sessões consecutivas de proning19. O National Pressure Injury Advisory Panel (NPIAP) recomenda a prevenção antes da proning, durante a posição prona e com o retorno à posição supina20. É importante ressaltar que o preenchimento de proeminências ósseas e sob e ao redor de dispositivos médicos com curativos de espuma multicamadas de silicone macio podem ser específicos para o habitus corporal do paciente, bem como a presença e ausência de dispositivos médicos.
Em conclusão, a pronúncia de pacientes críticos melhora a ventilação e a sobrevida, mas é um procedimento trabalhoso, complicado e que requer pessoal hospitalar qualificado e monitoramento diligente para prevenir iatrogenias.
Divulgações
Os autores não têm conflitos de interesse a declarar.
Agradecimentos
Agradecemos a Anthony Pietropaoli, fisioterapeutas do Serviço de Terapia Intensiva do Strong Memorial Hospital, John Horvath, Michael Maxwell, E. Kate Valcin e Craig Woeller.
Materiais
| Name | Company | Catalog Number | Comments |
| HoverMatt | HoverTech International | HM34SPU-B | Single patient use |
| Mepilex 4x4 | Molnlycke Healthcare | 294199 | Strip cut and placed over top lip |
| Mepilex Border Flex 3x3 | Molnlycke Healthcare | 595200 | Chin |
| Mepilex Border Flex 4x4 | Molnlycke Healthcare | 595300 | Cheeks (and forehead if needed) |
| Mepilex Border Flex 6x6 | Molnlycke Healthcare | 595400 | Knees (and anterior iliac crests if needed) |
| Mepilex Border Sacrum 8x9 | Molnlycke Healthcare | 282455 | Sacrum |
Referências
- Menk, M., et al. Current and evolving standards of care for patients with ARDS. Intensive Care Medicine. 46 (12), 2157-2167 (2020).
- Villar, J., et al. Dexamethasone treatment for the acute respiratory distress syndrome: a multicenter, randomized controlled trial. The Lancet. Respiratory Medicine. 8 (3), 267-276 (2020).
- The RECOVERY Collaborative Group. Dexamethasone in hospitalized patients with COVID-19. The New England Journal of Medicine. 384 (8), 693-704 (2021).
- Tomazini, B. M., et al. Effect of dexamethasone on days alive and ventilator-free in patients with moderate or severe acute respiratory distress syndrome and COVID-19. Journal of the American Medical Association. 324 (13), 1307-1316 (2020).
- Guérin, C., et al. Prone positioning in severe acute respiratory distress syndrome. The New England Journal of Medicine. 368 (23), 2159-2168 (2013).
- Binda, F., et al. Nursing management of prone positioning in patients with COVID-19. Critical Care Nurse. 41 (2), 27-35 (2021).
- Guérin, C., et al. Prone position in ARDS patients: why, when, how and for whom. Intensive Care Medicine. 46 (12), 2385-2396 (2020).
- Rowe, C. Development of clinical guidelines for prone positioning in critically ill adults. Nursing in Critical Care. 9 (2), 50-57 (2004).
- Spece, L. J., et al. Low tidal volume ventilation use remains low in patients with acute respiratory distress syndrome at a single center. Journal of Critical Care. 44, 72-76 (2018).
- Shelhamer, M. C., et al. Prone positioning in moderate to severe acute respiratory distress syndrome due to COVID-19: A cohort study and analysis of physiology. Journal of Intensive Care Medicine. 36 (2), 241-252 (2021).
- Traylor, A. M., Tannenbaum, S. I., Thomas, E. J., Salas, E. Helping healthcare teams save lives during COVID-19: insights and countermeasures from team science. The American Psychologist. 76 (1), 1-13 (2021).
- Gonzalez-Seguel, F., Pinto-Concha, J. J., Aranis, N., Leppe, J. Adverse events of prone positioning in mechanically ventilated adults with ARDS. Respiratory Care. 66 (12), 1898-1911 (2021).
- Dirkes, S., Dickinson, S., Havey, R., O'Brien, D. Prone positioning Is it safe and effective?. Critical Care Nursing Quarterly. 35 (1), 64-75 (2012).
- Wiggermann, N., Zhou, J., Kumpar, D. Proning patients with COVID-19: a review of equipment and methods. Human Factors. 62 (7), 1069-1076 (2020).
- Dickinson, S., Park, P. K., Napolitano, L. M. Prone-positioning therapy in ARDS. Critical Care Clinics. 27 (3), 511-523 (2011).
- Poor, A. D., et al. Implementing automated prone ventilation for acute respiratory distress syndrome via simulation-based training. American Journal of Critical Care. 29 (3), 52-59 (2020).
- Weller, J., Boyd, M., Cumin, D. Teams, tribes and patient safety: overcoming barriers to effective teamwork in healthcare. Postgraduate Medical Journal. 90 (1061), 149-154 (2014).
- Papazian, L., et al. Formal guidelines: management of acute respiratory distress syndrome. Annals of Intensive Care. 9 (1), 69 (2019).
- Team, V., Jones, A., Weller, C. D. Prevention of hospital-acquired pressure injury in COVID-19 patients in the prone position. Intensive & Critical Care Nursing. 68, 103142 (2021).
- . Pressure injury prevention PIP tips for prone positioning Available from: https://cdn.ymaws.com/npiap.com/resource/resmgr/online_store/posters/npiap_pip_tips_-_proning_202.pdf (2020)
- Martel, T., Orgill, D. P. Medical device-related pressure injuries during the COVID-19 pandemic. Journal of Wound, Ostomy and Continence Nursing. 47 (5), 430-434 (2020).
- Miller, C., O'Sullivan, J., Jeffrey, J., Power, D. Brachial plexus neuropathies during the COVID-19 pandemic: a retrospective case series of 15 patients in critical care. Physical Therapy. 101 (1), 191 (2021).
Reimpressões e Permissões
Solicitar permissão para reutilizar o texto ou figuras deste artigo JoVE
Solicitar PermissãoThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Todos os direitos reservados