Case Report
Uniportal كامل بالمنظار الخلفي الجانبي عبر الثقب القطني بينجي الأجسام
In This Article
Summary
يقدم البروتوكول طريقة قيمة توضح بالتفصيل كل خطوة من خطوات إجراء FE-TLIF. من خلال التعليم المناسب ، يمكن تعلم FE-TLIF بشكل فعال ، مما يؤدي إلى نتائج سريرية إيجابية.
Abstract
أظهر اندماج الأجسام القطنية الخلفية الوحشي بالمنظار الكامل أحادي البوابة (FE-TLIF) مؤخرا نتائج واعدة. ومع ذلك ، قد يواجه المبتدئون تحديات في إتقان المهارات التقنية المطلوبة للتغلب على منحنى التعلم من أجل إجراء أكثر كفاءة وأمانا. تتمثل أهداف هذه الدراسة في توفير إجراء مفصل FE-TLIF وتقديم شرح خطوة بخطوة لجميع الطرق ، بالإضافة إلى استخدام نص مكتوب لوصف التقنيات والاحتياطات الرئيسية لضمان إجراء أكثر أمانا وكفاءة. نقدم حالة انزلاق الفقار التنكسي L4-L5 مع متلازمة تضيق العمود الفقري وعرق النسا الأيمن. تقدم الدراسة لقطات فيديو تعليمية قيمة توضح بالتفصيل كل خطوة من خطوات إجراء FE-TLIF. يشتمل البروتوكول على استخدام العديد من الأدوات الشائعة في إجراءات TLIF التقليدية ، وهي تقنية فعالة من الخارج إلى الداخل مع تريفين لاستئصال IAP ، والتصور بالمنظار لإعداد الصفيحة النهائية ، وحماية الأعصاب. من خلال التعليم المناسب ، يمكن تعلم FE-TLIF بشكل فعال ، مما يؤدي إلى نتائج سريرية إيجابية مع تقليل المضاعفات.
Introduction
يعتبر الاندماج القطني العلاج القياسي لمختلف الحالات القطنيةالتنكسية 1. مع الانتشار المتزايد لجراحة العمود الفقري طفيفة التوغل ، أدت التطورات في تقنيات وأدوات التنظير الداخلي إلى توسيع مؤشرات جراحة العمود الفقري بالمنظار2. أظهر الاندماج بمساعدة التنظير الداخلي مؤخرا نتائج واعدة ، بما في ذلك الشفاء الأسرع ، وتقليل فقدان الدم ، وتقليل إصابة عضلات الظهر3،4،5. بالمقارنة مع الاندماج بالمنظار عبر كامبين الذي يحافظ على الوجه ، فإن الاندماج بين الأجسام القطنية عبر الثقب الخلفي (TLIF) له ميزة الممر المألوف نسبيا كنهج أنبوبي طفيف التوغل TLIF (MIS-TLIF) ، والتصور المباشر أثناء تخفيف الضغط على العمود الفقري وإصابات جذر الأعصاب الأقلخروجا 6.
يختلف اندماج الأجسام القطنية عبر الثقب الخلفي بالمنظار أحادي البوابة بشكل كبير في التقنية والأداة الجراحية مقارنة ب TLIF بمساعدة التنظير الداخلي ثنائي البوابة أحادي الجانب (UBE-TLIF) 3،6،7. على الرغم من أن كلتا تقنيتي الاندماج بالمنظار قد أظهرتا نتائج مواتية مماثلة في وقت مبكر ومتوسط المدى بعد الجراحة5،8 ، إلا أن منحنى التعلم ل FE-TLIF أكثر حدة. قد يواجه المبتدئون تحديات في إتقان المهارات التقنية المطلوبة للتغلب على منحنى التعلم من أجل إجراء أكثر كفاءة وأمانا4.
يتضمن بروتوكول FE-TLIF الموضح أدناه التقنيات التي وصفتها مجموعة Kim and Wu6،7،9،10،11 مع بعض التعديلات. بالإضافة إلى استخدام معدات التنظير الداخلي الأصغر مع ذراع ذراع أطول7 ، يمثل الإجراء تحديات مثل قيود المعدات ، لا سيما أدوات استئصال القرص وإعداد الصفيحة النهائية للغضروف12 ، بالإضافة إلى عدم وجود حماية مرئية للأعصاب عند استخدام الطائرات الشراعية المتخصصة في القفص أثناء الإجراءات المجاورة ، مما يزيد من خطر إصابة جذرالعصب 13. أبلغ وو وآخرون 11 عن معدل مضاعفات بنسبة 6٪ ينطوي على اجتياز إصابات الجذر بين 35 مريضا يخضعون ل FE-TLIF ، حتى في أيدي الجراحين ذوي الخبرة. على العكس من ذلك ، لاحظ Zhao et al.14 معدل مراجعة بنسبة 9.6٪ في الثلث الأول من المرضى المعالجين ، إلى جانب زيادة كبيرة في وقت التعرض للأشعة السينية أثناء منحنى التعلم.
للتغلب على هذه التحديات ، في البروتوكول ، نقوم بدمج استخدام العديد من الأدوات الشائعة في إجراءات TLIF التقليدية ، والتصور بالمنظار لحماية الأعصاب أثناء تحضير الصفيحة النهائية وإدخال القفص. كانت المزايا على المراجع القابلة للتطبيقالمذكورة أعلاه 7،11،14 ذات شقين: أولا ، الإلمام بأدوات مثل ماكينة الحلاقة الطرفية ، والقمع ، والقفص القياسي غير القابل للتوسيع TLIF يعزز السلامة الإجرائية. وثانيا ، تضمن حماية الأعصاب المرئية حماية الهياكل العصبية بشكل صحيح.
تتمثل أغراض هذه الدراسة في تسجيل إجراء FE-TLIF بالفيديو وتقديم شرح خطوة بخطوة مصحوبا بمقاطع فيديو واستخدام نص مكتوب لوصف التقنيات والاحتياطات الرئيسية لضمان إجراء أكثر أمانا وكفاءة.
عرض الحالة:
نقدم رجلا يبلغ من العمر 68 عاما يعاني من آلام أسفل الظهر وآلام في ربلة الساق اليمنى وصعوبة في المشي. تضمنت الأعراض المصاحبة تنميل في منطقة L5 اليمنى وعرج متقطع. كشف التصوير عن انزلاق الفقار التنكسي L4-L5 مع متلازمة تضيق العمود الفقري (الشكل 1). بعد مناقشة مستفيضة ، تم تحديد موعد للمريض للانصهار بين الأجسام القطنية عبر الثقب القطني بالمنظار الأحادي L4-L5 الأيمن (FE-TLIF).
Protocol
تمت الموافقة على هذه الدراسة (المرجع رقم 202500125B0) من قبل مجلس المراجعة المؤسسية لمؤسسة تشانغ غونغ الطبية ، تايوان ، وتم الحصول على الموافقة المستنيرة المناسبة.
1. تحديد المواقع وعلامات الجلد وإعداد المريض
- وضع المريض: بعد التخدير العام ، ضع المريض على إطار ويلسون مع ثني طفيف لتحسين كفاءة تخفيف الضغط.
- قم بإجراء علامات على الجلد الموجهة بالتنظير الفلوري كما هو موضح أدناه.
- ضع علامة على نقطة الدخول اللولبية الصحيحة L4 المجاورة للبرزخ الأيمن في عرض AP كبوابة عمل بالمنظار.
ملاحظة: عادة ما تقع نقطة الدخول اللولبية التقليدية عبر القدمين بالقرب من عين عنيق L4 في المنظر الفلوري الأمامي الخلفي. يسمح الإدخال المعدل ، الذي يتم وضعه بشكل وسطي وذيلي ، بوصول أفضل إلى تخفيف الضغط المقابل وإعداد القرص ، على التوالي. - ضع علامة على نقاط الدخول اللولبية الثلاث الأخرى عبر الأرقيق كمنطقة معتادة ، بجوار عين عنيق L4 و L5 الثنائية في عرض التنظير الفلوري الأمامي الخلفي.
- ضع علامة على نقطة الدخول اللولبية الصحيحة L4 المجاورة للبرزخ الأيمن في عرض AP كبوابة عمل بالمنظار.
- إجراء التحضير للجراحة كما هو موضح أدناه.
- قم بالتطهير ببوفيدون اليود من منتصف الظهر إلى الأرداف.
- ثنى المجال الجراحي بشكل معقم. تجهيز المجال الجراحي بسد وكيس ماء ، وهما ضروريان لتدفق المياه في الجراحة بالمنظار. ضع كيس الماء ككيس ري على جانب الحقل الجراحي المربع الشكل الأقرب إلى الجراح. ارفع الجوانب الثلاثة الأخرى باستخدام ستارة جراحية لإنشاء سد ، مما يسمح للمياه بالتدفق إلى الكيس. أخيرا ، قم بتأمين الإعداد باستخدام ستارة شق مضادة للميكروبات مقاومة للماء.
- اضبط الأدوات وكيس المحلول الملحي العادي المعلق على ارتفاع حوالي 2 متر للسماح بتدفق الجاذبية. تشمل الأدوات: منظار داخلي متصل بنظام كاميرا ، وكابل ألياف بصرية ، وأنبوب ري ، ونتوءات بالمنظار ، ومكثف ترددات راديوية بالمنظار. قم بتثبيت هذه الأدوات بإحكام على الستارة باستخدام المشابك ، مما يسمح بنطاق جيد من الحركة.
2. إنشاء مساحة عمل وتحديد المعالم
- قم بإعداد بوابة العمل بالمنظار كما هو موضح أدناه.
- قم بإنشاء بوابة بالمنظار عن طريق عمل شق طولي بطول 1.2 سم بواسطة مشرط عند العلامة الأولى في الخطوة 1.2 وشق لفافة أوسع تحتها. اللفافة هي أول طبقة صلبة تقع أسفل الأنسجة تحت الجلد مباشرة. قم بعمل شق في الجمجمة والذيلية في اللفافة باستخدام مشرط بطول إجمالي 2.5-3.0 سم.
- قم بإرساء السدادة في منطقة برزخ L4 اليمنى عن طريق فحص التنظير الفلوري. استخدم السدادة للاتصال بالعظم وتأكيد موضعه بالتصوير الفلوري.
- ضع الموسعات التسلسلية ، وأخيرا ، أنبوب العمل المخروطي المفتوح (القطر الخارجي 11.2 مم / القطر الداخلي 10.2 مم ؛ الشكل 2 أ). أدخل الموسعات أثناء استخدام السدادة التي يتم تثبيتها بثبات كدليل. إذا كان هناك أي شك ، فقم بتغيير موضع السدادة للاتصال بالعظم مرة أخرى والتحقق من الموضع باستخدام التنظير الفلوري.
- للعثور على المعالم ، أدخل منظارا داخليا بزاوية 15 درجة (قطر خارجي 10 مم). قم بتشريح الأنسجة الرخوة باستخدام استئصال الترددات الراديوية لإخلاء المساحة حول الوجه الأيمن L4 / L5 وتحديد نقاط وووكيم 7 بصور تنظيرية (الشكل 2B-C). استخدم الأزيز لإنشاء سطح عظمي كمعالم بعد التحقق من الموضع عن طريق التنظير الفلوري لتجنب الارتباك.
3. تخفيف الضغط المماثل
- إزالة العملية المفصلية السفلية (IAP): استخدم تقنية الخارج إلى الداخل10 لإزالة IAP بكفاءة من نقطة وو إلى نقطة كيم باستخدام تريفين وعظم العظام. عندما يتم كسر قطعة عظم IAP في التريفين أو من العظم ، احفظ القطعة كطعم ذاتي.
- قم بتغيير أنبوب العمل إلى أنبوب أكبر لمخرطة الثقوب (12.5 مم القطر الخارجي / 11.5 مم الداخلي) وقم بدفع غمد أنبوب العمل إلى مساحة المفصل لتحقيق الاستقرار عند استخدام التريفين لإزالة العملية المفصلية السفلية. قم بتدوير التريفين برفق مع الحفاظ على ثبات أنبوب العمل باليد الأخرى. عندما يتم كسر قطعة عظم IAP في التريفين ، سوف يدور العظم أثناء دوران التريفين.
- قم بإزالة IAP المتبقي باستخدام قطع العظم بالمنظار. احفظ قطعة العظام كطعم ذاتي.
- قم بإجراء تخفيف الضغط على الجافية واستئصال الرفرفة المماثل كما هو موضح أدناه.
- تحديد أصل وإدخال الرباط المماثل عن طريق إزالة الصفيحة الذيلية لليمين L4 ، والصفيحة القحفية لليمين L5 ، والقاعدة الإنسية للعملية المفصلية العلوية (SAP). استخدم إما شفرات ماسية عالية السرعة مقاس 4 مم أو Kerrison Rongeur.
ملاحظة: بدلا من تقنية الخارج إلى الداخل في تخفيف الضغط15 ، نستخدم تقنية من الداخل إلى الخارج ونستخدم البنية العصبية كمرجع تشريحي لتخفيف الضغط. - قم بإزالة الرباط المماثل قطعة قطعة لفضح L5 الأيمن يعبر الجذر والقرص الثقبة مع الغدة النخامية بالمنظار أو Kerrison Rongeur.
- تحديد أصل وإدخال الرباط المماثل عن طريق إزالة الصفيحة الذيلية لليمين L4 ، والصفيحة القحفية لليمين L5 ، والقاعدة الإنسية للعملية المفصلية العلوية (SAP). استخدم إما شفرات ماسية عالية السرعة مقاس 4 مم أو Kerrison Rongeur.
4. تخفيف الضغط المقابل
- تقنية مبالغ فيها: قم بإزالة قاعدة العملية الشائكة حتى تظهر الصفيحة القحفية المقابلة والصفيحة الذيلية والوجه المقابل.
- تخفيف الضغط على الدوام الدارا واستئصال الرفق المقابل: إزالة أصل وإدخال الرباط المقابل فلافوم. قم بإزالة القاعدة الإنسية المقابلة ل SAP لتحرير الجذر الأيسر L5.
- تحديد هذه الهياكل هو الخطوة الأكثر أهمية. قم بإزالة الصفيحة القحفية والذيلية حتى يظهر بوضوح أصل وإدخال الرباط المقابل flavum. استخرج بعناية الرباط الفلافوم المحرر قطعة قطعة باستخدام غدة النخامية بالمنظار أو Kerrison rongeur حتى تتعرض الجافية.
- يمتد الجزء الجانبي من الرباط الفلافوم تحت القاعدة الإنسية ل SAP. قم بإزالة القاعدة الإنسية ل SAP مع الحفاظ على الجزء الخارجي من الرباط لحماية جذر العبور المقابل ، والذي يقع على الجانب الجانبي من الجافية. أخيرا ، قم بإزالة الرباط المقابل بالكامل. يرجى الرجوع إلى الفيديو لمزيد من التفاصيل التشريحية.
5. خلوص مساحة القرص وإعداد الصفيحة النهائية
- تأكد من وجود مساحة كافية لدخول القفص القحفي عن طريق إزالة الطرف الجمجفي للعملية المفصلية العلوية بواسطة العظم حتى حافة الجمجمة للعنيق. تأكد من وجود مساحة متوسطة وحلية كافية عن طريق إخلاء المساحة فوق الجافية بالقرب من الجذر الأيمن L5 العابر.
- قم بإجراء استئصال القرص بالمنظار عن طريق اجتياز حماية الجذور كما هو موضح أدناه.
- اسحب أنبوب العمل الأصلي وقم بالتغيير إلى أنبوب عمل أكبر بمقبض وشفة طويلة (قطر خارجي 16 مم / قطر داخلي 15 مم). استخدم التشريح لحماية الجذر الأيمن L5 العابر وقم بتدوير الطرف الطويل برفق ، وسحب جذر العصب العابر.
- قم بإجراء بضع الحلقة باستخدام مقص الخطاف في موقع دخول القفص المخطط له. أدخل ماكينات الحلاقة الطرفية في سلسلة باتباع إجراء الدمج التقليدي بين الأجسام القطنية عبر الثقب. قم بتغيير المنظار الفلوري إلى الإسقاط الجانبي لمراقبة موضع ماكينة الحلاقة الطرفية (الشكل 3 أ).
- أمسك أنبوب العمل بثبات لضمان حماية الهياكل العصبية بأمان تحت التصور بالمنظار. اسحب المنظار للسماح بمرور ماكينة الحلاقة الطرفية. عند استرداد كل ماكينة حلاقة طرفية ، حرر جذر العصب عن طريق تدوير الشفة الطويلة. استخدم المنظار الداخلي لفحص مادة القرص وتقييم حالة العصب.
- إزالة مادة القرص والغضاريف عن طريق المشبك الغدة النخامية عن طريق التصور المباشر.
- قم بإجراء إدخال القفص التجريبي كما هو موضح أدناه.
- بعد تحضير الصفيحة النهائية المرغوبة مع نزيف ثقبي للعظم تحت الغضروف ، أدخل تجربة القفص بشكل متسلسل لتحديد حجم القفص مع حماية الجذر العابر L5.
- حدد ارتفاع القفص المثالي باستخدام تجارب القفص التسلسلي بزيادة 1 مم تبدأ من 8 مم (الشكل 3 ب). يمكن تحديد حجم القفص المثالي بناء على التوتر المطلوب لتحريك تجربة القفص وجودة العظام وارتفاع القرص للمستويات المجاورة. عند إزالة كل تجربة قفص ، استخدم مطرقة صفعة لتطبيق القوة المحورية بيد واحدة مع تجنب أي تأثير على أنبوب العمل بعناية ، والذي يجب أن يتم إمساكه بثبات باليد الأخرى.
6. اندماج بين الأجسام مع الكسب غير المشروع العظمي والقفص
- تطعيم العظام: أمسك أنبوب العمل بثبات واسحب المنظار للسماح بمرور قمع تطعيم العظام إلى مساحة القرص. باستخدام جهاز تطعيم عظمي على شكل قمع ، تأكد من وضعه المثالي في مساحة القرص تنظيريا (الشكل 3C). أدخل طعم عظمي ذاتي متبوعا ببديل العظام الاصطناعي بالتسلسل.
- أمسك أنبوب العمل بثبات لضمان حماية الهياكل العصبية بأمان تحت التصور بالمنظار. اسحب المنظار للسماح لجهاز تطعيم العظام على شكل قمع بالمرور ووضعه داخل مساحة القرص. العمق الأمثل هو بين الثلث الأمامي والنصف من الجسم الفقري L5.
ملاحظة: يمكن توصيل مادة ترقيع العظام من خلال القمع ووضعها في مساحة القرص الأمامي باستخدام مصطدم الطعم العظمي. في هذا الإجراء ، تم استخدام 2.5 سم مكعب من بديل العظام الاصطناعي المصنوع من معجون مصفوفة العظام منزوع المعادن. لا يتم قياس حجم رقائق الصفيحة الذاتية بشكل روتيني. ومع ذلك ، عادة ما تكون هناك حاجة إلى عدة جولات من انحشار القمع لإدخال الكمية الكاملة من الطعم العظمي.
- أمسك أنبوب العمل بثبات لضمان حماية الهياكل العصبية بأمان تحت التصور بالمنظار. اسحب المنظار للسماح لجهاز تطعيم العظام على شكل قمع بالمرور ووضعه داخل مساحة القرص. العمق الأمثل هو بين الثلث الأمامي والنصف من الجسم الفقري L5.
- أدخل قفص TLIF كما هو موضح أدناه.
- أدخل قفص اندماج الفقرات التقليدي (قفص TLIF ، على شكل رصاصة ، طوله 26 مم ، نظرة خاطفة). أمسك أنبوب العمل بثبات لضمان حماية الهياكل العصبية بأمان تحت التصور بالمنظار. اسحب المنظار للسماح للقفص بالمرور. عند إشراك القفص في مساحة القرص الخلفي ، تحقق من الموضع والمحور بواسطة صورة تنظيرية جانبية ، لتجنب أي خطر على الهيكل العصبي والصفيحة النهائية.
- تحقق من موضع القفص عن طريق التنظير الفلوري (الشكل 3 د). يتم توسيط الموضع الأمثل داخل مساحة القرص. في المنظر الجانبي ، تأكد من وضع العلامة الخلفية للقفص أمام خط الجسم الفقري الخلفي ، بينما في المنظر الأمامي الخلفي ، يتم محاذاة العلامة الأمامية مع العملية الشائكية.
7. الفحص النهائي
- استخدم التنظير مرة أخرى بعد إدخال القفص لتخفيف ضغط الجافية والجذر بشكل كاف (الشكل 4A-C). افحص وقم بإزالة أي أنسجة قرصية محررة أو جلطة دموية. أغلق تدفق المياه للتحقق من تمدد الجذور والجذور.
- وقف النزيف عن طريق العظام الإسفنجية والأوعية فوق الجافية. افحص أي نقطة نزيف وأوقفها باستخدام مفر الترددات الراديوية. أغلق تدفق المياه للتحقق من وجود نزيف مفرط. يمكن استخدام عامل مرقئ إذا لزم الأمر.
8. تطبيق مسامير وقضبان عنيق
- أدخل مسامير عنيق عن طريق الجلد تحت التنظير الفلوري. تقليل انثناء إطار ويلسون لاستعادة قعس المريض عن طريق تعميم الممرضة. أدخل مسامير عنيق عن طريق الجلد L4 و L5 الثنائية بتقنية نموذجية (الشكل 5A-B).
- استخدم الإبرة المقنفة لإدخال سلك K. اترك السلك K في مكانه بمجرد إزالة الإبرة المقنفة. ضع برغي العنق المقنن فوق السلك k بمجرد اتساع الأنسجة الرخوة. للتغلب على توتر الجلد في شق الجلد الذيلية والوسطية النسبية أو مدخل L4 الأيمن ، قم بإنشاء نفق تحت الجلد ومدخل لفافة آخر من شق الجلد الأصلي.
- شد القضيب وتقليل الانزلاق الفقاري ضع القضيب عن طريق الجلد وقم بتركيب البراغي البعيدة أولا. أثناء تطبيق ضغط المسمار المماثل ، قم بإحكام ربط البراغي البعيدة أولا ثم البراغي القريبة لتقليل قضيب الانزلاق الفقاري (الشكل 5C-D). قم بإجراء ضغط المسمار يدويا. يمكن أيضا استخدام الأدوات المتخصصة المتعلقة بنظام المسمار عن طريق الجلد.
9. إغلاق الجلد في طبقات مع إدخال التصريف
- أدخل أنبوب تصريف Hemovac مع الطرف في منطقة القفص (الشكل 4D). أغلق الجلد في طبقات. خياطة اللفافة مع رقم 1 فيكريل, والطبقة تحت الجلد مع 2-0 و 3-0 فيكريل. ثبت أنبوب التصريف على الجلد باستخدام خياطة فيكريل 2-0.
النتائج
من سبتمبر 2024 إلى مارس 2025 ، تم تشخيص ما مجموعه 10 مرضى في مستشفانا بانزلاق الفقار التنكسي L4-L5 مع تضيق العمود الفقري وخضعوا لعملية جراحية. تضمنت المجموعة خمسة ذكور وخمس إناث ، بمتوسط عمر 67.0 ± 9.27 سنة (النطاق: 52-82). كان متوسط وقت الجراحة 333.2 ± 47.25 دقيقة (النطاق: 274-424). بعد الجراحة ، أبلغ المرضى عن تحسن كبير في كل من درجة آلام الظهر والساق على مقياس تناظري بصري (0-10) من 7.2 ± 1.14 إلى 1.3 ± 1.34. كانوا قادرين على الجلوس والوقوف في الجناح في اليوم التالي للجراحة 1.4 ± 0.52 وبدأوا في المشي بشكل مستقل باستخدام دعامة تايلور في اليوم 2.3 ± 0.82. تمت إزالة أنبوب التصريف في اليوم 2.6 ± 0.52 ، وخرج المرضى في اليوم 4.1 ± 1.60. وفقا لمعايير MacNab 16 ، كان لدى ستة مرضى (60٪) نتائج ممتازة ، والثالث (30٪) كان لديهم نتائج جيدة ، وواحد (10٪) كان له نتيجة عادلة. لم تكن هناك مضاعفات مثل إصابة الأعصاب والورم الدموي فوق الجافية ووضع المسمار في غير موضعه (الجدول 1). يوضح الشكل 6 الصور الشعاعية للحالة المعروضة بعد الجراحة التي تم التقاطها بعد يومين من الجراحة وصور التصوير بالرنين المغناطيسي في 6 أسابيع ، مما يدل على فعالية البروتوكول الموصوف.

الشكل 1: الصور الجراحية للمريض. (أ) تضييق مساحة القرص غير المتماثل ل L4-L5. (ب ، ج) L4-L5 الانزلاق الفقاري التنكسي مع الانزلاق الديناميكي. (د، ه، و) أظهر التصوير بالرنين المغناطيسي T2WI انزلاق الفقار L4-L5 مع تضيق العمود الفقري ، الفصام من الدرجة C. الرجاء النقر هنا لعرض نسخة أكبر من هذا الشكل.

الشكل 2: تحديد المعالم التاريخية. (أ) أنبوب العمل المائل المفتوح يسترس في منطقة برزخ L4 اليمنى. (ب) تحديد وجهة نظر وو و (ج) وجهة نظر كيم. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 3: إجراءات القرص واللوحة النهائية. أثناء خطوة خلوص مساحة القرص ، وإعداد الصفيحة النهائية ، واستخدام (أ) ماكينة حلاقة الصفيحة النهائية ، (ب) تجربة القفص ، (ج) قمع لتطعيم العظام ، و (د) قفص TLIF. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 4: الفحص النهائي. (أ ، ب) جذر العبور المماثل L5 سليم ومفكوك ضغطه جيدا. (ج) يتم أيضا تحرير الجذر الجافية والجذر المقابل L5. (د) شق وجرح إجراء FE-TLIF. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 5. إدخال برغي عنيق عن طريق الجلد وتقليل القضيب. (أ ، ب) ضع مسامير وقضبان عنيق ، و (C ، D) استخدم القضيب لتقليل الانزلاق الفقاري الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
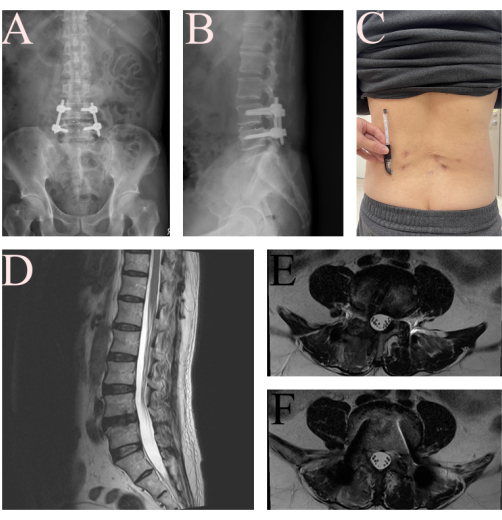
الشكل 6: صور ما بعد الجراحة للمريض بعد FE-TLIF. (أ) الصورة الشعاعية الأمامية الخلفية و (ب) الجانبية للمريض تظهر وضعية جيدة للزرع وتقليل الانزلاق الفقاري في يومين. (ج) صورة فوتوغرافية لجروح أسفل الظهر في FE-TLIF. (د، ه، و) أظهرت متابعة التصوير بالرنين المغناطيسي T2WI في 6 أسابيع تخفيف ضغط جيد للبنية العصبية L4-L5. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
| البارامترات | قيمة |
| عدد المرضى | 10 |
| العمر (السنة) | 67.0 ± 9.27 (52–82) |
| درجة الألم قبل الجراحة على مقياس تناظري مرئي | 7.2 ± 1.14 |
| درجة الألم بعد الجراحة على مقياس تناظري مرئي | 1.3 ± 1.34 |
| نشاط خارج السرير | اليوم 1.4 ± 0.52 |
| التنزه المستقل | اليوم 2.3 ± 0.82 |
| إزالة أنبوب الصرف | اليوم 2.6 ± 0.52 |
| الخروج من المستشفى | اليوم 4.1 ± 1.60 |
| مدة العملية (دقيقة) | 333.2 ± 47.25 (274–465) |
| حاجة نقل الدم (ن، ٪) | 1 (10%) |
| نتيجة معايير MacNab القائمة على التشغيل (n ، ٪) | |
| ممتازة | 6 (60%) |
| جيد | 3 (30%) |
| نزيه | 1 (10%) |
| فقير | 0 |
| تعقيد | |
| ورم دموي فوق الجافية | 0 |
| بضع التحمل | 0 |
| إصابة الجذر | 0 |
| المسمار في وضع خاطئ | 0 |
الجدول 1: النتيجة التمثيلية للاسترداد الجيد ل FE-TLIF.
Discussion
لم يكن إجراء FE-TLIF مباشرا من قبل ، حتى مع استمرار الاتجاهات الحالية في جراحة العمود الفقري في التحول نحو الأساليب طفيفة التوغل17. هذه الدراسة هي من بين أولى الدراسات التي قدمت عرضا توضيحيا مفصلا بالفيديو لتقنية FE-TLIF. أفاد Zhao et al.14 أن الأمر استغرق 25 حالة لتقليل وقت العملية ومدة الإقامة في المستشفى. وفي الوقت نفسه ، وجد Ali et al.18 أن منحنى التعلم أثر بشكل أساسي على مقاييس جراحية معينة ولكنه لم يؤثر على النتائج السريرية في استئصال القرص بالمنظار. توضح هذه النتائج أنه يمكن تعلم FE-TLIF بشكل فعال وتحقيق نتائج سريرية إيجابية من خلال التدريب المناسب. تدرب المؤلف مع العديد من الخبراء الدوليين ، وشارك في العديد من الدورات الحية والجثث ، وأجرى أكثر من 500 عملية جراحية للعمود الفقري بالمنظار. في هذه الدراسة ، نشارك البروتوكول المثالي ل FE-TLIF أحادي المستوى لمساعدة المبتدئين على التغلب على منحنى التعلم.
غالبا ما يكافح المبتدئون ليصبحوا بارعين في أداء FE-TLIF بسبب قيود المعدات ، حيث لا يمكن استخدام الأدوات الجراحية القياسية المستخدمة بشكل شائع في جراحة الاندماج التقليدية و UBE-TLIF3،19. على وجه التحديد ، يختلف تصميم أدوات استئصال القرص وإعداد الصفيحة النهائية للغضروف اختلافا كبيرا بين العلامات التجارية ويعتمد على تفضيلات الجراح12. لمواجهة هذا التحدي ، استخدمنا العديد من الأدوات النموذجية لإجراءات TLIF التقليدية ، بما في ذلك ماكينة الحلاقة الطرفية ، والقمع ، والقفص غير القابل للتوسيع polyetheretherketone (PEEK). أفاد Du et al.19 أيضا أن استخدام الأدوات الجراحية المألوفة يمكن أن يقلل التكاليف ويحسن الكفاءة التشغيلية. يجادل بعض النقاد بأن ماكينات الحلاقة والكاشطات قد تكون شديدة العدوانية وتخاطر بالتسبب في إصابة الصفيحةالطرفية 3. ويؤكد النهج المقدم على نقطتين رئيسيتين: أولا، الإلمام بالصكوك يعزز السلامة الإجرائية؛ وثانيا، تعزيز السلامة الإجرائية. ثانيا ، يمكن مراقبة القوة اليدوية وحالة الصفيحة النهائية بعناية من خلال التصور بالمنظار بعد كل استخدام.
أثبتت تقنية الخارج إلى الداخل باستخدام تريفين فعاليتها في استئصال IAP مع الحفاظ أيضا على العظام الذاتية. قارن Kim et al.10 تقنيات الخارج والداخل إلى الخارج لإزالة IAP ووجدوا أن الأولى أكثر كفاءة. وبالمثل ، أفاد Du et al.19 أن التريفين البصري يتيح استئصال الوجه الجزئي الفعال والمريح. في حين أن استخدام مثقاب بالمنظار أو نتوء الماس لهذه الخطوة فعالأيضا 4،6،9،10،11 ، فإن هذه الطرق قد تنتج عظاما ذاتية أقل للتطعيم ، وهو عامل حاسم في تحقيق الاندماج الشعاعي20،21. لهذا السبب ، ندعو إلى استخدام التريفين البصري وتقنية الخارج إلى الداخل لتعظيم الحفاظ على العظام الذاتية. تأكد من عدم وجود لبس فيما يتعلق بمصطلح تقنية الخارج من الداخل في تخفيف الضغط15 ، والذي يشير إلى تخفيف الضغط العظمي الذي يتم إجراؤه قبل إزالة الكتلة الداخلية للرباط الفلافوم.
تمثل حماية الأعصاب المرئية أثناء الإجراءات المجاورة تقدما حاسما في بروتوكول FE-TLIF. في التقنية التي أبلغ عنها Kim and Wu et al.7 ، تم استخدام طائرة شراعية متخصصة في القفص بعد تحضير الصفيحة النهائية ، مع تطعيم العظام اللاحق وإدخال القفص بتوجيه من التنظير الفلوري. ادعى المؤلفون أن الهياكل العصبية محمية تماما عند حمايتها بشكل مناسب بواسطة الأداة المتخصصة. ومع ذلك ، أبلغت نفس مجموعة الدراسة عن معدل مضاعفات بنسبة 6٪ ينطوي على اجتياز إصابات الجذر بين 35 مريضا يخضعون ل FE-TLIF. يزداد خطر الإصابة في حالات انهيار مساحة القرص الأكثرحدة 9. أبلغ Chang et al.13 عن متوسط مسافة 3.3 مم بين نقطة دخول القفص وجذر العبور في إجراءات FE-TLIF ، موصيا باختلافات في استراتيجيات الطائرات الشراعية في الأقفاص لمواجهة هذا التحدي. في هذا البروتوكول ، تم استخدام أنبوب عمل بشفة طويلة لسحب جذر العبور المماثل ، والذي يتم تثبيته يدويا بثبات ، مما يسمح بحماية آمنة ومرئية للأعصاب قبل إدخال القفص.
ومع ذلك ، فإن القيود المفروضة على المعدات الجراحية موجودة ، حيث أن بعض الأدوات ، بما في ذلك التريفين وأنبوب العمل لمخرطة الثقوب في الخطوة 3.1 ، متاحة فقط عند الطلب. ومع ذلك ، فإن معظم الأدوات الأخرى مألوفة للجراحين الذين أكملوا تدريب زمالة العمود الفقري أو دورات جراحة العمود الفقري بالمنظار الأساسية. بالإضافة إلى ذلك ، قد يكون هناك تحيز في الدراسة ، حيث أن سلسلة الحالات لدينا ، مع عدد محدود من الحالات ، لم تواجه مضاعفات مثل الورم الدموي أو إصابة جذر الأعصاب أو وضع المسمار في غير موضعه أو الارتخاء. أيضا ، في بعض حالات بضع الصفيحة الفقرية من جانب واحد لتخفيف الضغط الثنائي ، لا يكون التخفيض التشريحي لانزلاق الفقار ضروريا دائما. تعتمد الأهمية السريرية على تخفيف ضغط الأعصاب الناجح ولكن ليس التقليل الشعاعي. تم الإبلاغ عن معدل الاندماج القطني الشعاعي ل FE-TLIF ليتراوح من 97.5٪ إلى 100٪ عند استخدام مزيج من ترقيع العظام الذاتية والمنشأ19،22. على غرار نهجنا مع ترقيع العظام الذاتي وبديل العظام الاصطناعي ، أبلغ Tsai و Liu et al.23 عن معدل اندماج 100٪ ل FE-LIF. ومع ذلك ، في سلسلة الحالات الصغيرة لدينا مع عدد محدود من المرضى ، فإن معدل الاندماج غير متاح بعد.
في الختام ، تقدم هذه الدراسة لقطات فيديو تعليمية قيمة توضح بالتفصيل كل خطوة من خطوات إجراء FE-TLIF. يشتمل البروتوكول على استخدام العديد من الأدوات الشائعة في إجراءات TLIF التقليدية ، وهي تقنية فعالة من الخارج إلى الداخل مع تريفين لاستئصال IAP ، والتصور بالمنظار لإعداد الصفيحة النهائية ، وحماية الأعصاب. من خلال التعليم المناسب ، يمكن تعلم FE-TLIF بشكل فعال ، مما يؤدي إلى نتائج سريرية إيجابية.
Disclosures
لم يكشف جميع المؤلفين عن أي تضارب في المصالح.
Acknowledgements
شكر خاص للويس لاي لتسجيل الإجراء باستخدام هاتفه الذكي وحامل ثلاثي القوائم. لم تتلق هذه الدراسة أي تمويل خارجي.
Materials
| Name | Company | Catalog Number | Comments |
| 10mm shaver | REBORN | 420-0710 | |
| 10mm trial | REBORN | 420-0610A | |
| 11mm shaver | REBORN | 420-0711 | |
| 11mm trial | REBORN | 420-0611A | |
| 12mm shaver | REBORN | 420-0712 | |
| 12mm trial | REBORN | 420-0612A | |
| 13mm shaver | REBORN | 420-0713 | |
| 13mm trial | REBORN | 420-0613A | |
| 14mm shaver | REBORN | 420-0714 | |
| 14mm trial | REBORN | 420-0614A | |
| 8mm shaver | REBORN | 420-0708 | |
| 8mm trial | REBORN | 420-0608A | |
| 9mm shaver | REBORN | 420-0709 | |
| 9mm trial | REBORN | 420-0609A | |
| Biopsy Forceps, Blakesley | JOIMAX | BFS323061 | WL 320 mm / OD 3.5 mm / JL 6.0 mm |
| Biopsy Forceps, Spoon | JOIMAX | THF322541 | WL 320 mm / OD 2.5 mm / JL 4.0 mm |
| Biopsy Forceps, Spoon, angled | JOIMAX | THF322041 | WL 320 mm / OD 2.0 mm / JL 4.0 mm / 45° |
| Bone graft impactor | REBORN | 410-1216 | |
| Dissector | JOIMAX | JDA273515 | WL 275 mm / OD 3.5 mm |
| Dissector, angled | JOIMAX | ON REQUEST | WL 280 mm / OD 3.5 mm / 40° |
| Distractor 10mm | REBORN | 420-1610 | |
| Distractor 11mm | REBORN | 420-1611 | |
| Distractor 12mm | REBORN | 420-1612 | |
| Distractor 13mm | REBORN | 420-1613 | |
| Distractor 14mm | REBORN | 420-1614 | |
| Distractor 8mm | REBORN | 420-1608 | |
| Distractor 9mm | REBORN | 420-1609 | |
| Endo-Flexprobe | JOIMAX | TEFP32020 | L 320 mm / OD 2.0 mm |
| Endo-Flexprobe Handle | JOIMAX | TEFH45025 | L 450 mm / OD 2.5 mm |
| Endo-Kerrison-Pistol Handle | JOIMAX | EKH550000 | OD 5.5 mm |
| Endo-Kerrison-Shaft | JOIMAX | EKS24551540 | WL 240 mm / OD 5.5 mm / F 1.5 mm / 40° |
| Endo-Kerrison-Shaft | JOIMAX | EKS24553040 | WL 240 mm / OD 5.5 mm / F 3.0 mm / 40° |
| Funnel for bone graft | REBORN | 410-1215 | |
| Grasper Forceps | JOIMAX | THG323555 | WL 320 mm / OD 3.5 mm / JL 5.5 mm |
| Guiding Rod, conical | JOIMAX | GRD226315 | L 225 mm / OD 6.3 mm |
| Guiding Tube, conical, red | JOIMAX | GTC177010 | L 165 mm / ID 7 mm / OD 10 mm |
| Guiding Tube, conical, violet | JOIMAX | GTC151510 | L 175 mm / ID 10 mm / OD 15 mm |
| Hook Scissor | JOIMAX | JHS243545 | WL 240 mm / OD 3.5 mm / JL 4.5 mm |
| Laminoscope | JOIMAX | LS1006125O | WL 125 mm / OD 10.0 mm / 15° / WChD 6.0 mm / 2x IC 2.0 mm |
| Lumbar implant impactor | REBORN | 420-3303 | |
| Nerve Hook | JOIMAX | TNH322533 | L 320 mm / OD 2.5 mm / JL 3.3 mm |
| Osteotome | JOIMAX | ON REQUEST | WL 260 mm / OD 5.5 mm |
| Peek lumbar 11#-14# implant driver | REBORN | 420-1715 | |
| Peek lumbar 8#-10# implant driver | REBORN | 420-1714 | |
| Reamer Push-Ejector | JOIMAX | RPE280600 | L 280 mm / OD 6.0 mm |
| Semi-Flexible Grasper Forceps, curved, up-biting | JOIMAX | TFG322522U | WL 320 mm / OD 2.5 mm / Helix |
| Slap hammer | REBORN | 420-0401B | |
| T-handle | REBORN | 460-0101A | |
| Working Reamer Tube, put endoscope into for trephining | JOIMAX | ON REQUEST | L 125 mm / ID 10.2 mm / OD 11.2 mm |
| Working Tube with Handle | JOIMAX | ON REQUEST | L 125 mm / ID 10.2 mm / OD 11.2 mm |
| Working Tube with Handle, long Lip | JOIMAX | WTS121602 | L 132 mm / ID 15 mm / OD 16 mm |
| Working Tube, use with reamer | JOIMAX | ON REQUEST | L 120 mm / ID 11.5 mm / OD 12.5 mm |
References
- Ricart, P. H., Gandhi, S. D., Geisinger, J., Baker, K., Park, D. K. Clinical and ct analysis of lumbar spine arthrodesis: Beta-tricalcium phosphate versus demineralized bone matrix. J Am Acad Orthop Surg Glob Res Rev. 2 (9), e024(2018).
- Pholprajug, P., Kotheeranurak, V., Liu, Y., Kim, J. S. The endoscopic lumbar interbody fusion: A narrative review, and future perspective. Neurospine. 20 (4), 1224-1245 (2023).
- Pao, J. L. Biportal endoscopic transforaminal lumbar interbody fusion using double cages: Surgical techniques and treatment outcomes. Neurospine. 20 (1), 80-91 (2023).
- Nakajima, Y., Dezawa, A., Lim, K. T., Wu, P. H. Full-endoscopic posterior lumbar interbody fusion: A review and technical note. World Neurosurg. 189, 418-427.e3 (2024).
- Heo, D. H., Lee, D. C., Kim, H. S., Park, C. K., Chung, H. Clinical results and complications of endoscopic lumbar interbody fusion for lumbar degenerative disease: A meta-analysis. World Neurosurg. 145, 396-404 (2021).
- Kim, H. S., Wu, P. H., Sairyo, K., Jang, I. T. A narrative review of uniportal endoscopic lumbar interbody fusion: Comparison of uniportal facet-preserving trans-kambin endoscopic fusion and uniportal facet-sacrificing posterolateral transforaminal lumbar interbody fusion. Int J Spine Surg. 15 (suppl 3), S72-S83 (2021).
- Kim, H. S., Wu, P. H., Jang, I. T. Technical note on uniportal full endoscopic posterolateral approach transforaminal lumbar interbody fusion with reduction for grade 2 spondylolisthesis. Interdiscipl Neurosurg. 21, 100712(2020).
- Park, M. K., Park, S. A., Son, S. K., Park, W. W., Choi, S. H. Clinical and radiological outcomes of unilateral biportal endoscopic lumbar interbody fusion (ulif) compared with conventional posterior lumbar interbody fusion (plif): 1-year follow-up. Neurosurg Rev. 42 (3), 753-761 (2019).
- Wu, P. H., et al. Uniportal full endoscopic posterolateral transforaminal lumbar interbody fusion with endoscopic disc drilling preparation technique for symptomatic foraminal stenosis secondary to severe collapsed disc space: A clinical and computer tomographic study with technical note. Brain Sci. 10 (6), 373(2020).
- Kim, H. S., et al. Evaluation of two methods (inside-out/outside-in) inferior articular process resection for uniportal full endoscopic posterolateral transforaminal lumbar interbody fusion: Technical note. Brain Sci. 11 (9), 1169(2021).
- Wu, P. H., et al. Prospective cohort study with a 2-year follow-up of clinical results, fusion rate, and muscle bulk for uniportal full endoscopic posterolateral transforaminal lumbar interbody fusion. Asian Spine J. 17 (2), 373-381 (2023).
- Chien, K. T., et al. Optimizing disc and cartilage endplate preparation in full-endoscopic lumbar interbody fusion: An in-depth exploration of surgical instruments with a technique note and narrative review. World Neurosurg. 189, 228-247 (2024).
- Hsu, Y. C., et al. How to prevent nerve root injury in uniportal full endoscopic lumbar fusion surgery? Insights from a cadaveric anatomic study with simulation surgery. Spine. 49 (18), 1301-1310 (2024).
- Zhao, T., Dai, Z., Zhang, J., Huang, Y., Shao, H. Determining the learning curve for percutaneous endoscopic lumbar interbody fusion for lumbar degenerative diseases. J Ortho Surg Res. 18 (1), 193(2023).
- Kim, H. S., Wu, P. H., Jang, I. T. Lumbar endoscopic unilateral laminotomy for bilateral decompression outside-in approach: A proctorship guideline with 12 steps of effectiveness and safety. Neurospine. 17 (Suppl 1), S99-S109 (2020).
- Macnab, I. Negative disc exploration. An analysis of the causes of nerve-root involvement in sixty-eight patients. J Bone Joint Surg Am. 53 (5), 891-903 (1971).
- Antonacci, C. L., et al. A narrative review of endoscopic spine surgery: History, indications, uses, and future directions. J Spine Surg. 10 (2), 295-304 (2024).
- Ali, R., et al. Impact of the learning curve of percutaneous endoscopic lumbar discectomy on clinical outcomes: A systematic review. Interdiscip Neurosurg. 32, 101738(2023).
- Du, Y., et al. Full endoscopic posterolateral transarticular lumbar interbody fusion using transparent plastic working tubes: Technical note and preliminary clinical results. Front Surg. 9, 884794(2022).
- Ito, Z., et al. Bone union rate with autologous iliac bone versus local bone graft in posterior lumbar interbody fusion (plif): A multicenter study. Eur Spine J. 22 (5), 1158-1163 (2013).
- Yoo, J. S., Min, S. H., Yoon, S. H. Fusion rate according to mixture ratio and volumes of bone graft in minimally invasive transforaminal lumbar interbody fusion: Minimum 2-year follow-up. Eur J Orthop Surg Traumatol. 25 (Suppl 1), S183-S189 (2015).
- Wang, J. C., Cao, Z., Li, Z. Z., Zhao, H. L., Hou, S. X. Full-endoscopic lumbar interbody fusion versus minimally invasive transforaminal lumbar interbody fusion with a tubular retractor system: A retrospective controlled study. World Neurosurg. 165, e457-e468 (2022).
- Tsai, P. C., et al. The novel kambin torpedo full-endoscopic lumbar interbody fusion technique: A case series. Eur Spine J. 33 (2), 417-428 (2024).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved