Method Article
Клиническое применение системы предоперационного планирования с искусственным интеллектом в сочетании с поиском экспертных баз данных в комплексной ревизионной хирургии тазобедренного сустава
В этой статье
Резюме
В этом исследовании предлагается новый подход к предоперационному планированию с помощью искусственного интеллекта, основанный на экспертном извлечении базы данных хирургических случаев при ревизионном эндопротезировании тазобедренного сустава. Кроме того, метод первоначально был использован у пяти пациентов, что показало сокращение времени операции и интраоперационное кровотечение.
Аннотация
Точное предоперационное планирование при ревизионном эндопротезировании тазобедренного сустава имеет решающее значение для достижения успешных результатов. Чтобы улучшить интуитивную оценку тяжести дефекта вертлужной кости и использовать предыдущий успешный опыт ревизионного эндопротезирования тазобедренного сустава, в этом исследовании предлагается новый подход, основанный на экспертном поиске базы данных хирургических случаев, и первоначально реализован в клиническом применении. В этом исследовании пять пациентов, которым потребовалась ревизионная эндопротезация тазобедренного сустава, были предварительно запланированы для использования экспертной базы данных клинических случаев. Данные визуализации пациента были введены в систему и сопоставлены с случаями в базе данных экспертов. На основании хирургического опыта эксперта был рекомендован план ревизионной операции. Если подходящий случай не был найден, модель и положение протеза планировались на основе результатов реконструкции для конкретного пациента. В общей сложности в это исследование было включено пять пациентов, четыре мужчины и одна женщина, средний возраст которых составил 50,6 лет. Диагноз – асептическое расшатывание протеза после эндопротезирования тазобедренного сустава. Среднее время операции составило 123,2 мин, а среднее интраоперационное кровотечение - 672 мл. Интраоперационных осложнений, таких как повреждение сосудов или нервов, не наблюдалось. В Случае 2, например, применение этой инновационной схемы планирования позволило хирургу наметить план ревизионной операции для этого пациента в предоперационном периоде, тем самым сократив время операции и интраоперационное кровотечение. Кроме того, пациенты могут быть заранее проинформированы о результатах аналогичных случаев. Использование подхода к анализу больших данных с помощью нашей обширной базы данных случаев позволяет автоматически определять подходящие планы лечения экспертов на протяжении всего процесса. Это особенно полезно для неопытных хирургов-ортопедов, предоставляя точные рекомендации по хирургическим стратегиям, чтобы помочь им в выборе подходящих размеров протезов и монтажных позиций. Кроме того, сопоставление результатов может предложить пациентам визуализацию, отображающую прогнозируемые послеоперационные результаты.
Введение
Растущая распространенность первичного тотального эндопротезирования тазобедренного сустава (ТХА) привела к соответствующему росту потребности в ревизионном эндопротезировании из-за ряда факторов, включая асептическое расшатывание, инфекцию, рецидивирующий вывих и перипротезный перелом1. По сравнению с первичным эндопротезированием тазобедренного сустава, ревизионная хирургия тазобедренного сустава является более технически сложной и клинически сложной процедурой, с более высокими показателями смертности2, более высокими затратами на здравоохранение3 и повышенным риском осложнений4.
При ревизионном эндопротезировании тазобедренного сустава реконструкция потери вертлужной кости и выбор протеза имеют первостепенное значение для определения успеха операции. Хирург-ортопед должен оценить остаточный костный запас и измененную анатомию, стремясь к адекватной начальной стабильности вновь имплантированной вертлужной впадины1. Следовательно, точное предоперационное планирование имеет решающее значение для определения доступных вариантов лечения.
В настоящее время хирурги-ортопеды отвечают за проведение комплексной оценки и планирования ревизионного эндопротезирования на основе результатов предоперационной визуализации и собственного хирургического опыта. Тем не менее, это будет представлять собой серьезную проблему для неопытного хирурга.
С развитием технологии искусственного интеллекта (ИИ) она все чаще используется в ортопедической хирургии, в первую очередь для сегментации изображений, диагностики и классификации патологий и имплантатов5. Между тем, ИИ начинает достигать первоначальных успехов в оказании помощи первичному THA6. Тем не менее, разумное предоперационное планирование ревизионной артропластики тазобедренного сустава остается чистым листом. ИИ имеет многообещающее будущее в ревизионной хирургии тазобедренного сустава, особенно в оценке костных дефектов. Эти дефекты уникальны для каждого пациента, и, хотя они демонстрируют определенные закономерности, традиционному методу классификации Папроски не хватает точности, необходимой для их полной характеристики. Тем не менее, ИИ способен извлекать более подробную информацию из данных изображений, предлагая многообещающее направление для повышения точности и точности оценки костных дефектов. Мы разработали новую систему предоперационного планирования с помощью искусственного интеллекта, чтобы помочь хирургам-ортопедам принять решение о ревизионном эндопротезировании на основе экспертной базы данных хирургических случаев.
Впервые мы разработали новый метод реконструкции дефектов вертлужной кости, количественно оценивая и типируя дефекты вертлужной кости. Впоследствии мы создали базу данных ревизионных случаев тазобедренного сустава, собрав клинические и визуализирующие данные о 200 ревизионных хирургических случаях тазобедренного сустава от старшего национального эксперта. База данных состоит из предоперационной компьютерной томографии (КТ), предоперационной рентгенографии, послеоперационной рентгенографии и демографических данных пациентов. Мы можем сопоставить случаи в базе данных на основе текущих характеристик костных дефектов пациентов, запланированных на операцию, и найти наиболее похожие сценарии случаев, чтобы предоставить хирургу предоперационную справку. Такой подход позволяет хирургу иметь предоперационное представление о протоколе ревизии вертлужной впадины, сокращая время интраоперационных проб и ошибок.
протокол
Исследование получило разрешение от Этического комитета Ортопедически-травматологической больницы Лоян провинции Хэнань. Кроме того, это исследование было основано на данных визуализации и не нанесло бы вреда добровольцам и не раскрыло их информацию. Таким образом, в соответствии с национальным законодательством и институциональными требованиями, участникам или их законным опекунам/ближайшим родственникам не было необходимости подписывать форму информированного согласия.
1. Импорт изображений
- Импортируйте исходные данные компьютерной томографии двустороннего тазобедренного сустава пациента. Откройте программное обеспечение для обработки медицинских изображений, выберите «Импортировать данные » и нажмите «Локальные данные », чтобы импортировать исходные данные КТ пациента. На рисунке 1 показан интерфейс импорта изображений.
2. Восстановление дефекта вертлужной кости на пораженной стороне
- Определите, имеется ли у пациента одностороннее или двустороннее поражение. Выберите инструмент «Измерение » и с помощью мыши нарисуйте прямоугольную рамку на изображении, непосредственно измеряя значение HU (единица Хаунсфилда, HU) области тазобедренной кости. Считайте, что металл присутствует, когда значение HU превышает 1000, и обозначьте эту область как пораженный тазобедренный сустав.
3. Сегментация и реконструкция изображений
- Выберите данные изображения пациента для планирования. Выберите опцию Автоматическая сегментация , значение CT 400 выбрано по умолчанию для грубой сегментации тазобедренной кости.
- Нажмите кнопку «Редактировать », чтобы вручную настроить результаты сегментации каждой части каждого слоя. Затем выберите опцию «3D-реконструкция », чтобы завершить расчет 3D-реконструкции участка пациента. Реконструированная 3D-модель в основном включает в себя левую/правую тазобедренные кости и левую/правую бедренную кости. Как показано на рисунке 2, разные детали отображаются разными цветами.
4. Перегородка дефекта вертлужной кости и расчет количества дефекта
- Для пациентов с односторонней хирургией тазобедренного сустава выберите 3D-модель здоровой стороны. Используйте функцию зеркала, чтобы выровнять его с анатомическим строением пораженной стороны. На этом будет завершена реконструкция модели восстановления тазобедренного сустава.
- Для пациентов с двусторонней хирургией тазобедренного сустава откройте библиотеку стандартных моделей и выберите модель тазобедренного сустава , которая наиболее похожа на анатомию пациента в качестве модели восстановления.
- Нажмите кнопку «Разделить », чтобы разделить 3D-модель дефекта тазобедренного сустава (пораженной стороны), восстановленную на шаге 2, и 3D-модель тазобедренного сустава, восстановленную на шаге 3. Затем нажмите на опцию «Разностная операция », чтобы выполнить разностную операцию на двух разделенных моделях тазобедренной кости для расчета дефекта вертлужной впадины. Модель тазобедренной кости будет разделена на различные области в соответствиис методом 7 Цинь, как показано на рисунке 3.
ПРИМЕЧАНИЕ: Из-за акцента на 3-точечную фиксацию (лучевая деформация, лобная ветвь и передневерхняя часть вертлужной впадины) вертлужной впадины в границах вертлужной стенки, вертлужная впадина была разделена на 3 равные части через каждые 120°, определенные как черепная крыша, передняя колонка и задняя колонна, за исключением медиальной стенки. Для руководства хирургическими процедурами изготовьте подслои в зависимости от диаметра вертлужной впадины. Было определено, что внутренний слой должен находиться в диапазоне от 54 мм до 62 мм, а внешний слой должен лежать в диапазоне от 62 мм до 70 мм для мужчин. Внутренний слой находится в диапазоне от 50 мм до 58 мм, а внешний слой - от 58 мм до 66 мм для женщин.
5. Экспертный поиск по ревизионной базе данных тазобедренного сустава - планирование дефекта вертлужной впадины
- Откройте базу экспертных кейсов и используйте рассчитанный объем дефекта вертлужной впадины, как описано выше, в качестве входных данных для извлечения. Выберите измерительные инструменты для оценки соответствующих параметров планирования на предоперационных и послеоперационных рентгеновских снимках полученных случаев и получения данных планирования.
- Откройте базу экспертных кейсов и введите тип и количество дефекта тазобедренного сустава для автоматического извлечения. Будет получена соответствующая информация о случаях в базе данных, включая предоперационные и послеоперационные снимки аналогичных случаев и параметры планирования врача (размер имплантата, положение и т.д.).
- Результаты поиска будут представлены в порядке сходства от наибольшего к самому низкому. Пусть врач выберет наиболее похожие случаи. Полная процедура показана на рисунке 4.
- Если подобный случай не может быть найден в вышеуказанной базе данных, примите результат реконструкции модели из шага 2, используя центр интактной вертлужной впадины в качестве центра вертлужной впадины. По умолчанию антеверсионный угол вертлужной впадины составляет 20°, а угол отведения – 40° (это правило клинически определено).
ПРИМЕЧАНИЕ: После планирования хирург может предвидеть хирургическую процедуру и подготовить протез и вспомогательные инструменты с большей точностью. Такой подход исключает возможность столкнуться с ситуацией, когда правильный протез недоступен во время операции. Более того, рекомендуемое решение используется непосредственно во время работы, что устраняет необходимость в альтернативных решениях, обходных путях или длительных процессах проб и ошибок.
Результаты
В настоящее время мы применили этот метод в пяти случаях пациентов, которым было выполнено ревизионное эндопротезирование тазобедренного сустава, в том числе у четырех мужчин и одной женщины. Возраст варьировался от 42 до 67 лет. Они были диагностированы как расшатывание асептического протеза после эндопротезирования тазобедренного сустава и классифицированы на основе классификации Папроски8. Среднее операционное время для пяти пациентов составило 123,2 мин, при этом средняя интраоперационная кровопотеря составила 672 мл. Операционное время – это общее время, включая ревизию протеза бедренной кости. Подробная информация о пациентах представлена в таблице 1, а результаты реконструкции представлены на рисунке 5.
Возьмем в качестве примера второй случай: пациентка — 67-летняя женщина, которая перенесла ТГК 13 лет назад. В январе 2024 года она поступила в больницу с болью в бедре и дисмоторикой, которые сохранялись в течение 3 лет. Диагноз – расшатывание протеза после ТХА, классификация по Папароски как тип IIC, и предложено ревизионное эндопротезирование тазобедренного сустава. Мы импортировали данные предоперационной компьютерной томографии пациента в систему и сопоставили их с данными 58-летнего пациента, наблюдавшегося в ноябре 2017 года, у которого наблюдался удивительно похожий дефект вертлужной кости. В то время хирургическая процедура проводилась с использованием чашки Jumbo в сочетании с техникой компрессионной костной пластики, что привело к полной исходной стабильности, благоприятным результатам при 5-летнем наблюдении и надежной стабильности протеза. Для этого пациента был использован последовательный хирургический план (чашка Jumbo с техникой компрессионной костной пластики). Было показано, что этот процесс сокращает время, затрачиваемое на интраоперационное планирование, а также время, затрачиваемое на извлечение и замену различных типов прокладок и больших чашек. Следовательно, было продемонстрировано, что он снижает кровотечение и риск инфекции. В связи с необходимостью одновременной ревизии стволовой стороны интраоперационное кровотечение достигло 690 мл, однако интраоперационная стабильность вертлужной впадины была удовлетворительной. Пациент находился под наблюдением в течение 8 месяцев, в течение которых были получены достоверные результаты, а пораженное бедро продемонстрировало хорошую функциональность (рисунок 6). У пациента не было никаких осложнений, включая боль, дисфункцию, визуализацию, указывающую на положение протеза, нормальные маркеры воспаления и отсутствие признаков инфекции или вторичного расшатывания протеза.
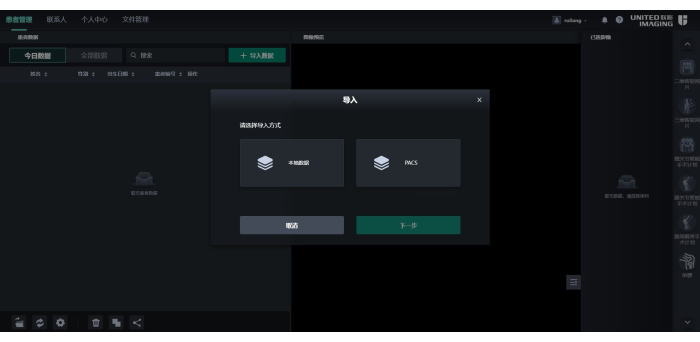
Рисунок 1: Интерфейс импорта изображений системы. Система включает в себя как локальные, так и PACS функции импорта. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 2: Реконструированная 3D модель. Разные детали отображаются разными цветами. Синий: правая вертлужная впадина; Красный: правое бедро; Желтый: левая вертлужная впадина; Зеленый: левое бедро. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 3: Метод разбиения дефектов вертлужной впадины по методу Цинь. Вертлужная впадина разделена на три дефектных сектора (черепная кровля, передняя колонка и задняя колонка). Сектора подразделяются на внутренний слой и внешний слой. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 4: Процедура планирования ревизионного эндопротезирования тазобедренного сустава. Полная процедура реконструкции, оценки и планирования дефектов вертлужной кости. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 5: Результаты реконструкции вертлужной впадины пациентов. На рисунке представлены результаты реконструкции четырех пациентов в сочетании с соответствующими случаями из базы данных и их послеоперационными результатами. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 6: Пример сопоставления случаев. (А) предоперационное изображение второго случая. (Б) Реконструкция дефектов вертлужной кости в случае 2. (В) Послеоперационное изображение второго случая. (D) Предоперационное изображение соответствующего экспертного случая. (E) Реконструкция дефектов вертлужной кости в соответствующем экспертном случае. (F) послеоперационное изображение соответствующего экспертного случая. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
| Случай | Род | Возраст | Диагноз | Классификация Папароски | Время работы (мин) | Интраоперационное кровотечение (мл) |
| 1 | Мужчина | 45 | Расшатывание асептического протеза после эндопротезирования тазобедренного сустава | ИВА | 112 | 560 |
| 2 | Женщина | 67 | ИИК | 135 | 690 | |
| 3 | Мужчина | 56 | ИИБ | 146 | 1020 | |
| 4 | Мужчина | 42 | МИБ | 106 | 420 | |
| 5 | Мужчина | 43 | ИИК | 117 | 470 |
Таблица 1: Краткое изложение случая и сравнение.
Обсуждение
Из-за значительных анатомических повреждений, сложного состояния мягких тканей после эндопротезирования тазобедренного сустава и наличия тяжелых металлических артефактов, часто связанных с металлическими имплантатами, опытным медицинским работникам часто необходимо использовать 3D-реконструкцию для всестороннего анализа результатов визуализации и клинических проявлений с целью оценки конкретных костных дефектов у пациентов и последующего планирования подходящих протезов вертлужной впадины. 10. Тем не менее, даже когда модель пациента реконструирована, предоперационное планирование по-прежнему в значительной степени зависит от опыта врачей, особенно при работе с пациентами с серьезными дефектами вертлужной впадины. Следовательно, молодые врачи сталкиваются со значительными трудностями при лечении таких пациентов. Для того, чтобы более точно оценить степень дефектов вертлужной кости и использовать предыдущий опыт сложного предоперационного планирования тазобедренного сустава в качестве ориентира для врачей, в этом исследовании использовалась экспертная база данных случаев, которая охватывает почти все клинические типы дефектов тазобедренного сустава, классифицируя пациентов на основе определенных критериев. Используя оценки дефектов вертлужной кости из этой базы данных, врачи могут выбрать подходящие протезы вертлужной впадины и хирургические протоколы для обеспечения послеоперационной стабильности и функционального восстановления тазобедренного сустава.
Несмотря на то, что первичное эндопротезирование тазобедренного сустава является хорошо зарекомендовавшей себя процедурой11, оценка дефектов вертлужной кости играет решающую роль в обеспечении успеха и стабильности ревизионного эндопротезирования тазобедренного сустава. Методы визуализации, такие как рентген, магнитно-резонансная томография (МРТ) и компьютерная томография, обычно используются для оценки дефектов вертлужной впадины. Эти методы позволяют получить подробную информацию о структуре вертлужной впадины, включая костное состояние, размер дефекта и его расположение. Кроме того, определенное программное обеспечение для анализа медицинских изображений может быть использовано для расчета толщины вертлужной впадины и визуализации дефектов с помощью тепловых карт 12,13,14. Тем не менее, наличие артефактов металлического протеза на предоперационных изображениях может повлиять на точность сегментации вертлужной впадины. В данном исследовании использовались сторонние программные алгоритмы для удаления артефактов перед их импортом в систему для последующих операций. Уточнение этапов деартификации является темой, которая будет изучена в будущих исследованиях. Сеть была обучена с использованием подлинных изображений артефактов, образующих обучающий набор, и постобработанных изображений, лишенных артефактов, образующих набор меток для обучения сети. Такой подход дал удовлетворительные результаты в удалении металлических артефактов. Впоследствии нейронная сеть U-Net была использована для автоматической сегментации и реконструкции исходных изображений в трех измерениях. Используя различные значения плотности между тазобедренными костями и другими тканями, это исследование достигло впечатляющей точности сегментации в 95% для тазобедренного сустава. Применение технологии глубокого обучения значительно сокращает время реконструкции модели и помогает в планировании хирургических операций, повышая при этом клиническую эффективность. Следовательно, он имеет значительную практическую и клиническую ценность.
Всестороннее понимание морфологии и степени дефектов вертлужной кости в сочетании с разработкой соответствующего плана реконструкции имеет решающее значение для успеха ревизионнойхирургии тазобедренного сустава. Благодаря принципу дифференциального расчета форма и размер вертлужной впадины были разными для каждого пациента. Соответственно, в тех случаях, когда у пациента наблюдается односторонний дефект, в данном исследовании использовалась зеркальная обработка в соответствии с вертлужной впадиной на здоровой стороне. В дальнейшем в качестве модели реконструкции была использована зеркальная модель вертлужной впадины, а с дефектной вертлужной впадиной была выполнена жесткая регистрация. Наконец, была рассчитана разница между реконструированной полной вертлужной впадиной и исходной моделью дефекта для получения количества костных дефектов. Для того, чтобы рассчитать степень костных дефектов в этом исследовании, был использован метод разделения вертлужной впадины, предложенный Qin7 , для определения степени костных дефектов в каждой перегородке. Затем это было сопоставлено с кейсами в экспертной базе данных. Если у пациента имеются двусторонние дефекты, метод реконструкции заключается в использовании статистической модели формы через большое количество полных и здоровых данных вертлужной впадины заранее, на основе анализа главных компонент PCA статистического расчета, для получения набора средних моделей для расчета последующих дефектов.
Точное предоперационное планирование может сократить время операции, уменьшить интраоперационную кровопотерю и улучшить результаты хирургического вмешательства16. Было продемонстрировано, что применение 3D предоперационного планирования при первичной ТГК дает более точные прогнозы размеров чашечки вертлужной впадины и ствола бедренной кости, а также положения протеза по сравнению с обычным 2D планированием. Это достижение в значительной степени способствует успеху хирургии THA17,18. С развитием технологии искусственного интеллекта 3D-планирование THA на основе искусственного интеллекта продемонстрировало повышенную точность и эффективность19. Тем не менее, потенциал 3D-предоперационного планирования и значительное клиническое применение технологии искусственного интеллекта в ревизионном эндопротезировании тазобедренного сустава еще предстоит полностью реализовать. В этом исследовании для клинической ревизии эндопротезирования тазобедренного сустава были применены 3D-предоперационное планирование и технология искусственного интеллекта. Несмотря на то, что применение случаев было ограничено (всего 5 случаев) и еще не было возможности оценить точность подбора размера протеза, автоматическое сопоставление подобных случаев могло дать хирургу рекомендации по планированию хирургических операций. Между тем, пациенты, которым была проведена ревизионная операция по предложенному плану, продемонстрировали удовлетворительное функциональное восстановление. Кроме того, в предыдущих исследованиях средняя продолжительность ревизионной операции составляла 200-300 минут, со средней интраоперационной кровопотерей 800-2000 мл 20,21,22. Средняя продолжительность операции в данной исследуемой когорте из пяти пациентов составила 123,2 мин, при этом интраоперационное кровотечение составило 672 мл. Было продемонстрировано, что использование нашего нового подхода к ревизионному эндопротезированию тазобедренного сустава сокращает время операции и интраоперационное кровотечение.
Использование базы данных экспертных случаев для реконструкции дефектов вертлужной кости и предоперационного планирования при ревизионном эндопротезировании тазобедренного сустава продемонстрировало значительные преимущества. Использование предыдущего опыта ревизионного эндопротезирования тазобедренного сустава, особенно для неопытных медицинских работников, может дать ценные сведения и рекомендации для повышения точности предоперационного планирования. При проведении сложных ревизионных операций принятие аналогичных хирургических планов на основе экспертных случаев позволяет врачам вносить необходимые коррективы или даже повторно использовать их в зависимости от состояния пациента, тем самым сокращая время предоперационного планирования и повышая клиническую эффективность. В то же время пациенты могут получить предварительные знания о послеоперационных исходах через базу данных экспертных случаев. Тем не менее, по-прежнему существуют ограничения в доступе к экспертной базе данных из-за ограниченных возможностей поиска и ограниченных периодов наблюдения за пациентами, требуется дальнейшее долгосрочное наблюдение для оценки эффективности лечения. Кроме того, в планирование нашего ревизионного эндопротезирования тазобедренного сустава не входит боковая часть бедренной кости. Таким образом, в тех случаях, когда латеральная ревизия бедренной кости представляет трудности, общее время операции не может быть сокращено. Чтобы получить представление об эволюции хирургического времени на каждом этапе, последующее исследование будет записывать общее время операции по частям. Это позволит проводить статистический анализ и сравнивать изменения во времени хирургического вмешательства на разных стадиях.
Заключение
Метод предоперационного планирования, который включает в себя реконструкцию дефекта вертлужной кости и извлечение из базы данных экспертов, представляет собой новый подход к хирургическому планированию для медицинских работников. Использование опыта, хранящегося в базе данных случаев, способствует ускоренному и точному выполнению сложных операций на тазобедренном суставе.
Раскрытие информации
Автор Сяолу Си, Кэ Юань и Цян Се работают в Wuhan United Imaging Surgical Co., Ltd. Остальные авторы заявляют, что у них нет конкурирующих интересов.
Благодарности
Система предоперационного планирования с использованием искусственного интеллекта в этой работе была поддержана компанией Wuhan United Imaging Surgical Co., Ltd.
Материалы
| Name | Company | Catalog Number | Comments |
| PyCharm | JetBrains | 243.21565.199 | The Python IDE for data science and web development |
Ссылки
- Sadoghi, P., et al. Revision surgery after total joint arthroplasty: a complication-based analysis using worldwide arthroplasty registers. J Arthroplasty. 28 (8), 1329-1332 (2013).
- Laughlin, M. S., et al. Mortality after revision total hip arthroplasty. J Arthroplasty. 36 (7), 2353-2358 (2021).
- Bozic, K. J., et al. Comparative epidemiology of revision arthroplasty: Failed THA poses greater clinical and economic burdens than failed TKA. Clin Orthop Relat Res. 473 (6), 2131-2138 (2015).
- Mahomed, N. N., et al. Rates and outcomes of primary and revision total hip replacement in the United States medicare population. J Bone Joint Surg Am. 85 (1), 27-32 (2003).
- Ko, S., et al. Artificial intelligence in orthopedics: three strategies for deep learning with orthopedic specific imaging. Knee Surg Sports Traumatol Arthrosc. 30 (3), 758-761 (2022).
- Velasquez Garcia, A., et al. Artificial intelligence-based three-dimensional templating for total joint arthroplasty planning: a scoping review. Int Orthop. 48 (4), 997-1010 (2024).
- Wang, J., et al. Statistical shape models quantify acetabular defects in hip revision surgery: implications for classification and surgical planning. Arch Orthop Trauma Surg. 145 (1), 45 (2024).
- Telleria, J. J., Gee, A. O. Classifications in brief: Paprosky classification of acetabular bone loss. Clin Orthop Relat Res. 471 (11), 3725-3730 (2013).
- Zhang, J. W., et al. Comparison of 3D printing rapid prototyping technology with traditional radiographs in evaluating acetabular defects in revision hip arthroplasty: A prospective and consecutive study. Orthop Surg. 13 (6), 1773-1780 (2021).
- Li, Q., et al. Three-dimensional technology assisted trabecular metal cup and augments positioning in revision total hip arthroplasty with complex acetabular defects. J Orthop Surg Res. 14 (1), 431 (2019).
- Matar, H. E., Platt, S. R., Board, T. N., Porter, M. L. Overview of randomized controlled trials in primary total hip arthroplasty (34,020 Patients): What have we learnt. J Am Acad Orthop Surg Glob Res Rev. 4 (8), e20.00120 (2020).
- D'Apolito, R., Zagra, L. Uncemented cups and impaction bone grafting for acetabular bone loss in revision hip arthroplasty: A review of rationale, indications, and outcomes. Materials. 15 (10), 3728 (2022).
- Mancino, F., et al. Reconstruction options and outcomes for acetabular bone loss in revision hip arthroplasty. Orthop Rev. 12 (Suppl 1), 8655 (2020).
- Ying, J., et al. Treatment of acetabular bone defect in revision of total hip arthroplasty using 3D printed tantalum acetabular augment. Orthop Surg. 15 (5), 1264-1271 (2023).
- Shen, J., et al. Study on the causes of revision and prosthesis selection after total hip replacement for Crowe Type IV hip dysplasia. Chinese J Reparative Reconstructive Surg. 34 (05), 557-562 (2020).
- Yang, W., et al. Clinical application of artificial intelligence-assisted three-dimensional planning in direct anterior approach hip arthroplasty. Int Orthop. 48 (3), 773-783 (2024).
- Crutcher, J. P., Hameed, D., Dubin, J., Mont, M. A., Mont, M. Comparison of three-versus two-dimensional pre-operative planning for total hip arthroplasty. J Orthop. 47, 100-105 (2023).
- Chen, X., et al. Validation of CT-Based three-dimensional preoperative planning in comparison with acetate templating for primary total hip arthroplasty. Orthop Surg. 14 (6), 1152-1160 (2022).
- Huo, J., et al. Value of 3D preoperative planning for primary total hip arthroplasty based on artificial intelligence technology. J Orthop Surg Res. 16 (1), 156 (2021).
- Saito, K., et al. Intraoperative hemorrhage in revision total hip arthroplasty: a retrospective single-center study. J Anesth. 33 (3), 399-407 (2019).
- Pflüger, M. J., Frömel, D. E., Meurer, A. Total hip arthroplasty revision surgery: Impact of morbidity on perioperative outcomes. J Arthroplasty. 36 (2), 676-681 (2021).
- Bautista, M., et al. Thromboprophylaxis for hip revision arthroplasty: Can we use the recommendations for primary hip surgery? A cohort study. Clin Appl Thromb Hemost. 25, 1076029618820167 (2019).
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеСмотреть дополнительные статьи
This article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены