Method Article
Трехмерная реконструкция переломов орбиты
* Эти авторы внесли равный вклад
В этой статье
Резюме
Персонализированная медицина для реконструкции орбиты стремительно развивается. Из-за деликатного характера орбиты небольшие расхождения после реконструкции перелома могут привести к ухудшению зрительного восприятия. В этой статье мы опишем три метода виртуальной 3D-реконструкции орбитальных дефектов, а также их признаки и потенциальные подводные камни для правильной реконструкции.
Аннотация
Реконструкция переломов орбиты может быть сложной задачей. Ограниченное воздействие, вовлечение нескольких дефектов стенки и вариабельная трехмерная (3D) анатомия приводят к трудностям в достижении превосходных результатов в сложных случаях. Использование индивидуальных имплантатов для реконструкции орбитальных дефектов является многообещающим. Тем не менее, правильное виртуальное планирование имеет решающее значение в этих случаях, и, таким образом, понимание анатомии и различных вариантов планирования имеет важное значение. В этом протоколе описаны три метода реконструкции дефектов и подробно описаны показания к каждому методу. Автоматизированная компьютерная реконструкция является самым простым методом, но его можно использовать в основном для небольших дефектов. Репозиция сломанного сегмента проста, что приводит к хорошей анатомической непрерывности сломанной стенки, но требует неоскольчатых переломов. Зеркальное отражение является методом выбора при оскольчатых переломах. Недостатком этого метода является обширная манипуляция, которая следует за стадией зеркального отражения, что требует высокого уровня понимания анатомии и последствий со стороны планировщика. После подробного описания методов демонстрируются анатомические структуры, на которых следует сделать основной акцент при реконструкции, и те, которые не были замечены. Кроме того, описываются и обсуждаются возникшие подводные камни, а также способы их избежать. Эти методы могут быть использованы внутри компании или на аутсорсинге, но их понимание имеет решающее значение для достижения лучших результатов, даже в тех случаях, когда хирург не планирует самостоятельно.
Введение
Трехмерная (3D) революция находится на пике. Многие из продуктов, которые мы используем, сделаны на 3D-принтерах. В медицине эта технология позволяет добиться превосходной точности при одновременном снижении количества человеческих ошибок1. Это качество имеет наибольшее значение в хирургической области, где точность имеет решающее значение. Глаз важен как для функциональных потребностей, так и для эстетического восприятия2. Орбита представляет собой скелетную полость, состоящую из 7 костей, обеспечивающих защиту земного шара. Костная орбита защищает и поддерживает земной шар. Он содержит нервы, сосуды, мышцы и железистые структуры. Дно глазницы очень тонкое и в основном построено из орбитального отростка верхней челюсти. Переднелатерально она состоит из скуловой кости, а сзади — из нёбной кости, которая является важным ориентиром при переломах орбитального дна3. Медиальная стенка орбиты простирается от переднего слезного гребня до вершины глазницы. Папирасия листовой пластинки включает в себя большую часть медиальной стенки, тонкой, как бумага, костью, которая может легко сломаться4. Изолированные переломы орбиты составляют 4-16% всех переломов лица5. Переломы глазницы могут привести к изменению положения глаза, вызывая как функциональные недостатки зрения, так и эстетические нарушения6. Даже небольшое движение костных стенок орбиты может привести к значительному влиянию на орбитальный объем и положение глобуса5. Таким образом, наиболее важное значение имеет точная реконструкция смещенных или измельченных стенок орбиты. Как дно орбиты, медиальное по отношению к подглазничному нерву, так и медиальная стенка относительно тонкие и имеют тенденцию к легким переломам при тупой травме глазницы4. Визуализация и физикальное обследование важны для диагностики перелома орбиты. Большинство методов диагностической визуализации включают корональные срезы компьютерной томографии (КТ)7. Необходима полная оценка поврежденной орбиты офтальмологом и включает в себя зрение, глазное давление, моторику глаз, осмотр зрачка, поле зрения, осмотр глазной лампы, осмотр сетчатки глаза и внешний осмотр. Это обследование также должно быть проведено после реконструктивной операции. В прошлом орбитальные дефекты реконструировались с помощью костных трансплантатов, а позже титановой сетки 7,8. Ограниченное воздействие и сложность адаптации костного трансплантата или титановой сетки к дефекту с помощью чрескожного или трансконъюнктивального хирургического доступа вызвали потребность в более точном методе. Использование 3D-печатных моделей для предварительной адаптации титановой сеткибыло внедрено 9, за которым последовали имплантаты пациента (PSI) для точной реконструкции дефектов10. В последние годы ПСИ-терапия стала более распространенной для различных целей в различных областях хирургии, таких как ортопедия, челюстно-лицевая хирургия и нейрохирургия. Использование этого метода для уменьшения переломов или перед операцией по абляции во многих случаях является простым делом. Тем не менее, в орбите сложная анатомия и часто измельченная кость требуют глубокого понимания анатомии орбиты для достиженияправильной реконструкции.
Недавно была опубликована работа о точности этого метода в отличие от традиционного подхода, использующего новый метод для 3D-анализа. Результаты показывают увеличение точности в 2,7 раза при использовании PSI для реконструкции. Кроме того, наблюдалось меньшее количество долгосрочных осложнений. Тем не менее, важно понимать, что даже небольшие ошибки могут привести к функциональным и эстетическим дефектам; Таким образом, очень важно быть знакомым со всеми подводными камнями реконструкции орбиты11. В данной рукописи подробно описаны три метода, использованные для виртуальной 3D-реконструкции орбитальных дефектов, их признаки, преимущества и недостатки. Это позволит как внутренним, так и контролировать аутсорсинговую 3D-реконструкцию клиницистами или инженерами.
протокол
Этот протокол был одобрен Советом по институциональной этической экспертизе и проведен в соответствии с Хельсинкской декларацией о медицинском протоколе и этике. Получено согласие пациента на использование КТ-изображений
1. Сегментация орбиты
ПРИМЕЧАНИЕ: Этот раздел выполняется с использованием программного обеспечения D2P (далее именуемого программным обеспечением для сегментации).
- Загрузите DICOM-файлы DICOM-изображений лицевых костей пациента в программное обеспечение, нажав « Файл» > «Добавить DICOM-файлы » (рис. 2).
ПРИМЕЧАНИЕ: Рекомендуется толщина среза DICOM не менее 1 мм. - Выберите вид Coronal (представлен на правом экране) и нажмите кнопку Add (рисунок 3). На следующем экране нажмите кнопку 3D, чтобы открыть интерфейс сегментации костей.
- Создайте новую маску (первый шаг в последовательности сегментации).
- В интерфейсе сегментации кости 3D-объем представлен на левом экране, а вид корональной компьютерной томографии — на правом (рис. 4). Нажмите на значок «Сегментация костей» в левой части нижней панели инструментов и выберите «Тонкие кости».
- Кликайте по отдельным областям орбиты и периорбитальной области (это можно сделать на левом экране объема и правом экране DICOM) до тех пор, пока полная орбита не будет полностью определена выбранным цветом (зеленым в данном примере) (рис. 5). Проверьте точность создания новой маски путем прокрутки в различных плоскостях DICOM.
ПРИМЕЧАНИЕ: Можно отменить (Ctrl Z), если обнаружено неточное выделение, и повторно выбрать эту область в другом пространственном месте. Функция Thin bones использует самый низкий порог для обнаружения костных структур, чтобы отделить их от мягких тканей.
- Создайте сетку (второй шаг в последовательности сегментации). Завершив и утвердив первый шаг, нажмите кнопку «3D» на панели инструментов (Рисунок 6). Полностью наблюдайте за 3D-моделью (Mesh) на предмет гладкости и отсутствия пустот, затем сохраните 3D-модель в виде файла STL, нажав кнопку Файл > Сохранить > STL (Рисунок 7).
Примечание: На рисунках 8 и 9 показан дополнительный метод сегментации, многосрезовая интерполяция, в тех случаях, когда дно орбиты не измельчается. - В случаях больших, оскольчатых переломов следуйте предыдущим шагам, чтобы сегментировать модель контралатеральной орбиты, которая будет использоваться в качестве ориентира для реконструкции путем реализации принципа зеркального отражения.
2. Реконструкция стенки орбиты
ПРИМЕЧАНИЕ: Этот раздел выполняется с использованием программы Geomagic Freeform (далее именуемой программным обеспечением для 3D-проектирования).
- Нажмите « Файл» > «Импортировать модель». Выберите файл STL, экспортированный на шаге 1.4 последовательности сегментации. Нажмите « Добавить детали » и «Добавить мелкие детали » на нижней панели инструментов. Затем нажмите на кнопку «Применить» (дополнительный рисунок 1).
ПРИМЕЧАНИЕ: Поверхность импортируемой рабочей модели должна быть очень точной с повышенной гладкостью (низкое значение Edge Sharpness). - Исходя из анатомии перелома, выберите один из трех следующих методов реконструкции, описанных в шагах 2.3 (Автоматическая реконструкция), 2.4 (Анатомическая репозиция) и 2.5 (Зеркальное отражение).
- Автоматическая реконструкция
ПРИМЕЧАНИЕ: Этот метод является предпочтительным для небольших дефектов и участков плоского, однообразного рельефа.- Во-первых, добейтесь полной непрерывности периметра вокруг дефекта (дополнительный рисунок 2). Если вокруг области разрушенного пола имеются небольшие зазоры (белая стрелка), используйте функцию « Добавить глину » для ручного соединения этих областей для достижения полной непрерывности периметра трещины (черная стрелка).
- Используйте функцию «Сглаживание », чтобы разгладить добавленную глину. Щелкните правой кнопкой мыши по активированной части Новая маска , чтобы выбрать Clay Utilities/Copy to Mesh.
- Используйте инструменты сетки для автоматического заполнения пробелов (дополнительный рисунок 3). На объекте-сети орбиты в разделе "Выбрать область сетки" используйте инструмент "Выделение лассо " для выбора краев дефектов пола.
- Нажмите клавишу Delete на клавиатуре. Выберите «Заполнить отверстия в сетке» и нажимайте «Заполнить» количество раз, пока кнопка не станет неактивной, тем самым автоматически воссоздавая дефект пола.
- На заключительном этапе - превратите сетку в глину. Щелкните правой кнопкой мыши по сетке, Утилиты сетки, а затем выберите Копировать в глину.
- Анатомическое изменение положения
ПРИМЕЧАНИЕ: Этот метод является предпочтительным в тех случаях, когда расколотый сегмент пола остается целым, сохраняя свою первоначальную топографическую анатомию.- Импортируйте два разных STL в виде разных объектов: (i) орбиту и (ii) сегмент неоскольчатого пола (рис. 8 и рис. 9).
- Измените положение сегмента (дополнительный рисунок 4).
- В разделе «Выделить/переместить глину» выберите инструмент « Переместить » и снимите флажок «Только перемещение ». Вручную измените положение пола в соответствии с анатомически неповрежденными границами.
- В качестве альтернативы, в случае, когда одно из фрагментированных ребер расположено в правильном анатомическом месте, используйте инструмент « Переместить начало координат » в разделе «Выделить/переместить глину».
- Нажмите на кнопку «К центру » и переместите триаду (черную стрелку) к центру вращения, расположенному на анатомически правильном крае сегмента. Нажмите « Переместить элемент» и выберите «Только вращать».
- Удерживая кнопку Shift на клавиатуре, поверните фигуру через центр триады в правильное анатомическое положение.
ПРИМЕЧАНИЕ: Анатомическая редукция должна идеально завершить дефект. В противном случае от этого метода следует отказаться, и использовать следующий метод реконструкции – Зеркальное отображение.
- Зеркальное отражение
ПРИМЕЧАНИЕ: Этот метод является предпочтительным при обширных и оскольчатых переломах орбиты.- Импортируйте два разных STL в виде разных объектов: (i) изломанную орбиту и (ii) контралатеральную орбиту.
- Начните с создания зеркального отражения интактной орбиты. С помощью инструмента «Зеркальная глина » расположите плоскость, ориентированную на медиальную сторону (синяя линия на дополнительном рисунке 5B). Отметьте галочкой «Отразить всю работу » и «Предварительный просмотр», затем нажмите «Применить».
- Теперь наложите зеркальные и преломленные орбиты (дополнительный рисунок 6). С помощью инструмента «Зарегистрировать фигуры » выберите зеркальную орбиту в качестве источника и разбитую орбиту в качестве цели.
- Разместите маркеры в уникальных анатомических местах на зеркальной орбите и в аналогичных местах на разбитой орбите, затем нажмите «Применить », чтобы наложить сегменты. Нажмите кнопку Авто для оптимального наложения.
ПРИМЕЧАНИЕ: Наложенная зеркальная орбита служит ориентиром для анатомической реконструкции сломанной орбиты.
3. Индивидуальный дизайн имплантата на основе реконструированного пола
ПРИМЕЧАНИЕ: Этот раздел выполняется с использованием программного обеспечения для 3D-проектирования.
- Подготовка орбитального дна (Дополнительный рисунок 7)
- В разделе "Выделить/переместить глину" выберите "Переместить начало координат > по центру". Переместите триаду к центру пола зеркальной орбиты. Выберите «Только поворот» и расположите ось Z вертикально, ось X горизонтально и ось Y в переднезаднем направлении.
- В разделе "Выделить/переместить глину" выберите "Переместить кусок". Выберите «Показать/скрыть дополнительные настройки» и измените значение параметра «Шаг перемещения » на 0,8 мм. Нажимайте на стрелки в красном прямоугольнике, чтобы погрузить зеркальную орбиту в орбиту трещины до тех пор, пока не начнут появляться неповрежденные границы разбитой области.
- Сделайте еще один клик по стрелке вниз в зеленом прямоугольнике, чтобы опустить дно зеркальной орбиты еще на 0,8 мм. Эта глубина будет соответствовать толщине PSI, таким образом воссоздавая исходный пол.
- В разделе «Выделить/переместить глину» выберите «Выделить глину » и используйте инструмент «Выделение лассо ». Выберите анатомический периметр пола. Выберите «Инвертировать выделение », а затем удалите оставшуюся часть.
ПРИМЕЧАНИЕ: Сгладьте границы пола или добавьте глину, чтобы она соответствовала границам сломанной орбиты.
- Создайте контур сетки (Дополнительный рисунок 8).
- Выберите объекты орбиты и пола, щелкните правой кнопкой мыши и выберите «Булев/Объединить как новый », чтобы создать один объект орбиты, включая анатомически уменьшенный и вдавленный пол. Разровняйте границы на дополнительное время.
- Дублируйте конечный объект. Щелкните правой кнопкой мыши и выберите «Видеть», а затем «Включить». В разделе "Кривые" выберите "Нарисовать кривую " и обведите форму вокруг исходной разбитой области - кривая должна опираться на края изломанной орбиты. Кривая может опираться на вновь созданный пол только в отсутствующих участках кости.
- Когда контур будет полностью обведен, нажмите на иконку «Подогнать по глине» на вкладке «Создать ». Таким же образом создайте анкерные рычаги PSI.
ПРИМЕЧАНИЕ: Задняя граница должна располагаться непрерывно, а не над задним костным выступом (Рисунок 1D). Боковые границы сетки должны минимально выходить за пределы дефекта, чтобы опираться на здоровые костные края. Расположите анкерный рычаг на четко определенных сегментированных участках нижнего орбитального края. Всегда помните о том, что следует избегать важных достопримечательностей. В литературе считается, что безопасное вскрытие в глазницу находится в диапазоне от 31 до 36 мм, однако рекомендуется индивидуальное планирование для каждого случая12,13.
- Доработайте ИПП (дополнительный рисунок 9).
- В разделе «Глина для деталей» выберите «Тиснение с кривой » и выберите расстояние 0,8 мм. Выделите внутреннюю часть обведенной области и нажмите кнопку Поднять. Используйте команды Add Clay и Smooth , чтобы соединить крепежные рычаги с основным телом имплантата (дополнительный рисунок 9B, черные стрелки).
- Используйте функции Boolean и Remove From из дублированного объекта. В списке объектов кликните правой кнопкой мыши по Шероховатости глины и выберите 0,1 мм. В разделе Скульптор из глины (Sculpt Clay) выберите инструмент Вырезание (Carve ) и установите Размер инструмента (Tool Size ) на 2.1 мм. Создайте отверстия для фиксации на самой дальней части анкерных кронштейнов.
- Установите Размер инструмента на 1,5 мм и 1 мм, чтобы создать дренажные отверстия на остальной части PSI. Избегайте проделывания отверстий по краям имплантата. Выполните Boolean и Remove From , чтобы вычесть исходную изломленную орбиту из конечного PSI.
ПРИМЕЧАНИЕ: Фиксирующие отверстия должны соответствовать винтовой системе, используемой в операционной. Используйте фиксирующие отверстия диаметром 2,1 мм для адаптации винтов диаметром 1,5 мм. На последнем этапе последовательности проектирования всегда следует вычитать исходную трещиноватую орбиту из конечного PSI, чтобы обеспечить пассивное расположение сетки на орбите во время операции.
- Экспортируйте объект-сеть в виде файла STL для окончательного процесса изготовления.
Результаты
Все методы, описанные в этом протоколе, были применены в нашем институте. Представлен показательный случай, демонстрирующий простое применение метода. На рисунке 1 представлен случай перелома дна орбиты. На рисунках 1A,B показано смещение дна орбиты на корональной и сагиттальной КТ-проекциях соответственно. Обратите внимание на большое смещение, как в передне-задней проекции, так и в латеролатеральной проекции. Существуют латеральные и медиальные выступы, а задний выступ не поврежден, но расположен в очень заднем положении.
CT был загружен в программное обеспечение для сегментации (Рисунок 2 и Рисунок 3). Затем была проведена сегментация сломанной орбиты (рис. 4, рис. 5, рис. 6 и рис. 7) и дна (рис. 8 и 9), в результате чего были созданы два STL-файла. Файлы STL были загружены в программное обеспечение для 3D-проектирования (дополнительный рисунок 1). Были исправлены незначительные зазоры, и была создана сетка (дополнительный рисунок 2). Зазор был недостаточно мал для использования автоматического заполнения зазоров (дополнительный рисунок 3). Сломанный сегмент не удалось вернуть в правильное положение. Обратите внимание, что оба края сегмента были смещены, и, таким образом, функция только вращения была невозможна (дополнительный рисунок 4). Было слишком много измельчения; таким образом, возникла необходимость в технике зеркального отражения (дополнительный рисунок 5 и дополнительный рисунок 6). Реконструированный сегмент был смещен вниз, чтобы избежать чрезмерной проекции конечного PSI в орбитальное пространство (дополнительный рисунок 7). Важно помнить, что толщина PSI больше, чем у коммерческих сборных орбитальных титановых пластин. Был создан PSI с анкерными рычагами и дренажными отверстиями (дополнительный рисунок 8 и дополнительный рисунок 9). Кривизна анкерных рычагов поможет найти единственное точное пространственное положение сетки во время операции. Любое интраоперационное раскачивание сетки означает неправильное позиционирование или ошибки проектирования. Кроме того, не забывайте держаться подальше от подглазничных отверстий при проектировании анкерных кронштейнов. Обилие дренажных отверстий является обязательной частью конструкции для предотвращения внутриорбитального отека/скопления крови, что создает риск развития синдрома орбитального компартмента.
После теста с форсированным протоком хирургическая процедура включала разрез в средней части предплюсны. В этих случаях также возможен трансконъюнктивальный разрез. После субнадкостничной диссекции был обнажен дефект стенки орбиты. Орбитальное содержимое, смещенное в нижнюю часть верхнечелюстной пазухи, было повышено, и PSI был размещен в однозначном положении на основании точного анатомического совпадения костных выступов и нижнего орбитального края (опорных рычагов). Перед закрытием хирургического разреза был проведен повторный тест на принудительную индукцию, который не показал никаких механических ограничений для движения глаза. Кроме того, важно проверить наличие проптоза глаза после рассечения и установки имплантата. Надкостница и кожа были зашиты. Выполнена послеоперационная КТ.
На рисунках 1C,D показана реконструированная орбита с использованием PSI в корональной и сагиттальной проекциях КТ соответственно. Обратите внимание на использование латеральных и медиальных уступов для поддержки размещения PSI, избегая при этом заднего выступа, так как он расположен очень кзади. Размещение выступа над ним может привести к ограничению движения и изменению орбитального объема. Таким образом, задний конец PSI был спроектирован таким образом, чтобы лежать в продолжении с уступом.

Рисунок 1: До- и послеоперационная визуализация пациента с переломом орбитального дна. (A) Предоперационная корональная компьютерная томография, демонстрирующая перелом орбитального дна, наблюдаемый со смещенным сегментом перелома. (B) Сагиттальный вид того же пациента, демонстрирующий смещенное вниз перелом дна орбиты. (C) Послеоперационная корональная компьютерная томография того же пациента с реконструкцией пола с использованием PSI. Обратите внимание на превосходную конструкцию и положение PSI. (D) Сагиттальный вид одного и того же пациента. Обратите внимание на анатомическую реконструкцию пола с помощью PSI, показывающую структуру «ленивой S» в задней области пола. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 2: Загрузка CT для сегментации. Чтобы вставить DICOM, нажмите кнопку Файл > Добавить файлы DICOM для импорта и сегментации 3D-модели. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
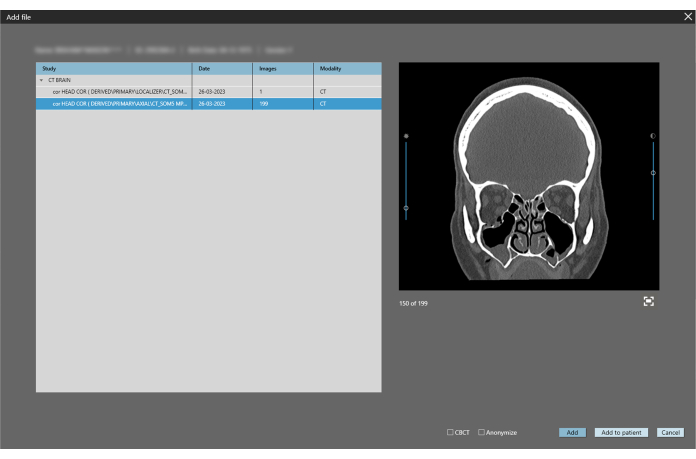
Рисунок 3: Выберите подходящую плоскость. Коронарное мультипланарное реформирование (МПР) КТ пациента выбирается с шириной среза 1 мм. Нажмите кнопку « Добавить ». Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
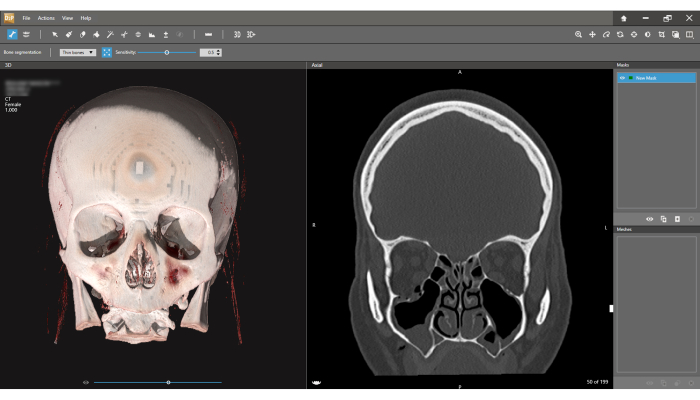
Рисунок 4: Интерфейс сегментации костей. Слева видна 3D-модель, справа — корональная компьютерная томография. Нажмите значок «Сегментация костей » на панели инструментов и выберите опцию «Тонкие кости ». Первым шагом в процессе сегментации является определение Новой маски (правый верхний угол экрана). Обратите внимание, что ширина среза составляет 1.000 мм (левый верхний угол экрана). Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
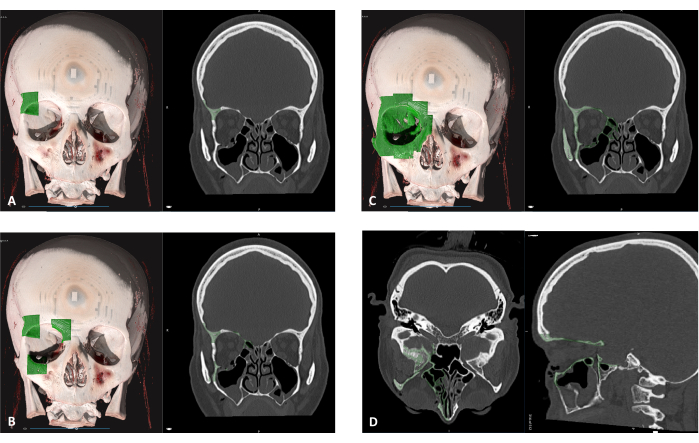
Рисунок 5: Определение области для сегментации. (A) Нажмите на любую область сломанной костной орбиты, чтобы начать определение новой маски (зеленая область). (B) Каждый щелчок добавляет дополнительный объем костного сегмента. (C) Продолжайте выбирать различные области, пока не будет отмечена полная орбита. Этот процесс может быть выполнен как в 3D-виде, так и в виде среза. (D) Прежде чем перейти к следующему шагу, убедитесь, что все костные части орбиты выбраны на осевом и сагиттальном видах. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 6: Создание сетки. Нажмите кнопку 3D на панели инструментов. Выбранная маска будет встроена в модель, определенную как Mesh. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 7: Проверка и экспорт сетки. 3D-модель (Mesh) орбиты представлена на левом экране. Нажмите Файл > Сохранить как и в разделе Формат выберите STL. STL-модель орбиты будет экспортирована. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 8: Метод сегментации с многосрезовой интерполяцией. В тех случаях, когда разбитый сегмент перекрытия не измельчается (вид правой короны), для создания отдельной сетки для этого сегмента используется интерполяция «Несколько срезов». Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 9: Создайте разбитый сегмент. С помощью интерполяции нескольких срезов , а затем значка Закрасить области , можно выбрать разбитый сегмент на виде короны в нескольких случайных различных срезах. Затем с помощью функции Интерполяция для автоматического выбора разбитого сегмента выполняется сегментация. Сегмент этажа теперь можно экспортировать в виде файла STL. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
Дополнительный рисунок 1: Импорт STL в программное обеспечение для 3D-проектирования. Нажмите на File > Import Model и выберите STL-файл, экспортированный на рисунке 7. Пожалуйста, нажмите здесь, чтобы загрузить этот файл.
Дополнительный рисунок 2: Превратите глину в сетку. Сначала достигается полная глинистая непрерывность периметра вокруг дефекта, а затем выполняется преобразование глины в сетку . (A) Небольшие зазоры вокруг области разрушенного пола (белая стрелка), (B) Ручное соединение этих областей для достижения полной непрерывности периметра трещины (черная стрелка). (В) Разглаживание добавленной глины. (D) Создание новой сетки. Пожалуйста, нажмите здесь, чтобы загрузить этот файл.
Дополнительный рисунок 3: Автоматическое заполнение зазоров. (А) Выбор краев дефектов. (B) Удаление полей. (К,Г) Заполните отверстия до тех пор, пока пол не будет полностью воссоздан (D). Пожалуйста, нажмите здесь, чтобы загрузить этот файл.
Дополнительный рисунок 4: Анатомическая последовательность репозиции. В случае, если сломанный сегмент был смещен как цельный, анатомическая репозиция является самым простым и точным вариантом. (A) Импортируются STL орбиты и сегмента пола (Дополнительный рисунок 1), и часть пола активируется (щелкните правой кнопкой мыши - Активировать). (B) В разделе "Выделить и переместить глину" выбран инструмент "Переместить", а опция "Только перемещение" снята. (C) Пол вручную перемещается в соответствии с анатомически неповрежденными границами. (D) Другой метод репозиции сломанного сегмента возможен в тех случаях, когда один из фрагментированных краев расположен в правильном анатомическом месте. При таком способе перестановки центр вращения фиксируется в пространстве. Пожалуйста, нажмите здесь, чтобы загрузить этот файл.
Дополнительный рисунок 5: Техника зеркального отражения. В случаях больших и оскольчатых орбитальных дефектов метод зеркального отражения даст более точный результат. (А) Дно правой орбиты, в котором отсутствует большая часть кости. Левая интактная орбита была сегментирована. (B) С помощью инструмента «Зеркальная глина» положение плоскости ориентировано на медиальную сторону (синяя линия). (c) Отметьте флажками «Отразить всю деталь » и «Предварительный просмотр », затем нажмите «Применить». (D) Новый зеркальный объект левой неповрежденной орбиты. Пожалуйста, нажмите здесь, чтобы загрузить этот файл.
Дополнительный рисунок 6: Наложение зеркальных и сломанных орбит. (A) С помощью инструмента Регистрировать фигуры зеркальная орбита выбирается в качестве источника , а преломленная орбита - в качестве цели. (B) Маркеры размещаются в уникальных анатомических местах на зеркальной орбите и аналогичных местах на разбитой орбите, затем нажимается кнопка «Применить », чтобы наложить сегменты. (C) Авто выбрано для оптимального наложения. (D) Наложенная зеркальная орбита служит ориентиром для анатомической реконструкции сломанной орбиты. Пожалуйста, нажмите здесь, чтобы загрузить этот файл.
Дополнительный рисунок 7: Подготовка орбитального дна. Реконструированный пол вдавлен на 0,8 мм по вертикальной оси. Это расстояние по вертикали будет соответствовать толщине спроектированной титановой сетки, что предотвратит посягательство сетки на внутреннюю часть орбиты и уменьшит ее объем. (A) В разделе «Выделить/переместить глину» выбрано «Переместить начало координат », а затем «К центру». Триада перемещается к центру пола зеркальной орбиты. Выбран параметр Только вращать , и ось Z расположена вертикально, ось X - горизонтально, а ось Y - в переднезаднем направлении (B) В разделе Выбрать/переместитьглину выбрано Переместить кусок . Затем Показать/Скрыть дополнительные настройки и Шаг перевода изменяются до 0,8 мм. Стрелки в красном прямоугольнике щелкают для того, чтобы погрузить зеркальную орбиту в орбиту перелома до тех пор, пока не начнут появляться неповрежденные границы разбитой области. (В) Выполняется еще один щелчок по стрелке вниз в зеленом прямоугольнике, чтобы опустить дно зеркальной орбиты еще на 0,8 мм. Эта глубина будет соответствовать толщине PSI, таким образом воссоздавая исходный пол. (D) В разделе «Выделить/переместить глину» выбран инструмент «Выделить глину » и используется инструмент «Выделение лассо ». Подбирается анатомический периметр пола. Выбирается параметр «Инвертировать выделение », а затем удаляется остальное. Границы пола сглаживаются, либо добавляется глина, чтобы она соответствовала границам изломанной орбиты. Пожалуйста, нажмите здесь, чтобы загрузить этот файл.
Дополнительный рисунок 8: Проектирование PSI. (A) Объекты орбиты и пола выбираются, щелкают правой кнопкой мыши и выбирается Boolean/Combine as New для создания одного объекта орбиты, включая анатомически уменьшенный и вдавленный пол. Границы разглаживаются еще один раз. (B) Последний объект дублируется, щелкается правой кнопкой мыши и выбирается «Видеть насквозь », а затем «Включить». (C) Нарисовать кривую выбран в разделе Кривые, и контур создается непосредственно вокруг исходной разбитой области - кривая должна опираться на края изломанной орбиты. Кривая может опираться на вновь созданный пол только в отсутствующих участках кости (например, боковой задний край в примере - черная стрелка). Когда контур будет полностью обведен, будет нажат значок «По размеру глины» при создании . (D) Таким же образом создаются анкерные рычаги ИПП. Пожалуйста, нажмите здесь, чтобы загрузить этот файл.
Дополнительный рисунок 9: Доработка PSI. Сетка и анкерные рычаги выдавливаются, а затем соединяются. Создаются отверстия для фиксации и дренажа. (A) В разделе «Пластилин для деталей» выбран параметр «Тиснение с кривой » и выбрано расстояние 0,8 мм. Выделяется внутренняя часть обведенной области и нажимается кнопка «Поднять ». (B) Add Clay и Smooth используются для соединения крепежных рычагов с основным телом имплантата (черные стрелки). (C) К дублирующемуся объекту применяются логические функции и функции Remove From . (D) В списке объектов выбрана опция Шероховатость глины правой кнопкой мыши -0.1 мм. В разделе Sculpt Clay выбирается инструмент Carve , а в поле Размер инструмента устанавливается значение 2,1 мм - фиксирующие отверстия создаются на самой дальней части анкерных кронштейнов. Размер инструмента установлен на 1,5 мм и 1 мм для создания дренажных отверстий на остальной части PSI - отверстия по краям имплантата исключены. Представлен окончательный имплантат для конкретного пациента. Boolean и Remove From всегда используются для вычитания исходной сломанной орбиты из конечного PSI, чтобы обеспечить пассивное сидение имплантата на костных краях сломанной орбиты. Пожалуйста, нажмите здесь, чтобы загрузить этот файл.
Обсуждение
Реконструкция перелома орбиты является одной из самых важных, но деликатных задач челюстно-лицевого хирурга14. Реконструкция включает в себя работу вокруг очень чувствительного и выдающегося органа глаза через внешний небольшой разрез, в результате чего операционная область видна лишь частично. Из-за этой трудности использование PSI для реконструкции может значительно повысить точность и, таким образом, свести к минимуму заболеваемость15. При этом неправильное проектирование из-за плохого понимания правильной анатомии, принципов 3D-реконструкции каждой детали, свойств PSI и их эффектов, а также правильного обращения во время операции может привести к невозможности использования созданного PSI во время операции или к различным заболеваниям, которых можно легко избежать.
В этом протоколе описаны различные методы 3D-реконструкции и обсуждены их показания. Также есть подробные шаги для каждого метода, а также акцент на подводных камнях, которых следует избегать при проектировании PSI.
Описаны три метода реконструкции переломов орбиты. Первый метод, который использует автоматизацию программного обеспечения для проектирования и на сегодняшний день требует небольших дефектов для надлежащей реконструкции и, таким образом, является менее распространенным из методов. Второй — это анатомическое перемещение, которое, когда это применимо, приводит к очень хорошим результатам, требуя при этом меньшего опыта и понимания дизайнера. Третьим и наиболее распространенным является метод зеркального отражения, который требует высокого уровня понимания сложной анатомии, характеристик перелома, свойств PSI и ключевых областей для реконструкции каждого конкретного случая.
Этот метод может быть применен к различным дефектам орбитальной стенки, а также к множественным дефектам стенки, как описано Красовским А. и др.11. Этот метод можно использовать как при недавно приобретенных переломах, так и при более старых неправильно заживших переломах.
В нашем институте проектировщик также является хирургом, что, по нашему мнению, приводит к превосходным результатам как на этапе проектирования, так и во время операции. Тем не менее, эта констелляция невозможна в большинстве институтов на сегодняшний день, и поэтому как хирургам, так и инженерам настоятельно рекомендуется использовать этот протокол, чтобы лучше понять обратную сторону этой взаимосвязи, избежать ловушек и достичь более высокого уровня реконструкции орбиты.
Раскрытие информации
Авторам нечего раскрывать.
Благодарности
Никакой
Материалы
| Name | Company | Catalog Number | Comments |
| D2P (DICOM to Print) | 3D systems | https://oqton.com/d2p/ | Segmentation software to create 3D stl files |
| Geomagic Freeform | 3D systems | https://oqton.com/freeform/ | Sculpted Engineering Design |
Ссылки
- Prendergast, M. E., Burdick, J. A. Recent advances in enabling technologies in 3D printing for precision medicine. Adv Mater. 32 (13), 1902516 (2020).
- Rajantie, H., et al. Health-related quality of life in patients surgically treated for orbital blow-out fracture: a prospective study. Oral Maxillofac Surg. 25, 373-382 (2021).
- Som, P., Shugar, J., Brandwein, M. Anatomy and physiology of the sinonasal cavities. Head Neck Imaging. 3, 87-147 (2003).
- René, C. Update on orbital anatomy. Eye. 20 (10), 1119-1129 (2006).
- Nakamura, T., Gross, C. W. Facial fractures: analysis of five years of experience. Arch Otolaryngol. 97 (3), 288-290 (1973).
- Parsons, G. S., Mathog, R. H. Orbital wall and volume relationships. Arch Otolaryngol Head Neck Surg. 114 (7), 743-747 (1988).
- Ellis, E., Tan, Y. Assessment of internal orbital reconstructions for pure blowout fractures,cranial bone grafts versus titanium mesh. J Oral Maxillofac Surg. 61, 442 (2003).
- Emodi, O., Nseir, S., Shilo, D., Srouji, H., Rachmiel, A. Antral wall approach for reconstruction of orbital floor fractures using anterior maxillary sinus bone grafts. J Craniofac Surg. 29 (4), e421-e426 (2018).
- Blumer, M., et al. Customized titanium reconstruction of orbital fractures using a mirroring technique for virtual reconstruction and 3d model printing. J Oral Maxillofac Surg. 79 (1), 200.e201-200.e200 (2021).
- Blumer, M., Essig, H., Steigmiller, K., Wagner, M. E., Gander, T. Surgical outcomes of orbital fracture reconstruction using patient-specific implants. J Oral Maxillofac Surg. 79 (6), 1302-1312 (2021).
- Krasovsky, A., et al. Comparison of patient specific implant reconstruction vs conventional titanium mesh reconstruction of orbital fractures using a novel method. J Craniomaxillofac Surg. 52 (4), 491-502 (2024).
- Danko, I., Haug, R. H. An experimental investigation of the safe distance for internal orbital dissection. J Oral Maxillofac Surg. 56 (6), 749-752 (1998).
- Rontal, E., Rontal, M., Guilford, F. Surgical anatomy of the orbit. Ann Otol Rhinol Laryngol. 88, 382-386 (1979).
- Sigron, G. R., et al. Functional and cosmetic outcome after reconstruction of isolated, unilateral orbital floor fractures (blow-out fractures) with and without the support of 3d-printed orbital anatomical models. J Clin Med. 10 (16), 3509 (2021).
- Kotecha, S., Ferro, A., Harrison, P., Fan, K. Orbital reconstruction: a systematic review and meta-analysis evaluating the role of patient-specific implants. Oral Maxillofac Surg. 27 (2), 213-226 (2023).
- Stoor, P., et al. Rapid prototyped patient specific implants for reconstruction of orbital wall defects. J Craniomaxillofac Surg. 42 (8), 1644-1649 (2014).
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеThis article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены