Method Article
Получение и полуавтоматический анализ электромиографии поверхности дыхательных мышц
В этой статье
Резюме
В этой статье мы опишем протокол записи и анализа сигналов респираторной электромиографии (ЭМГ). Он включает в себя анатомические ориентиры для размещения электродов ЭМГ над несколькими дыхательными мышцами, устранения электрокардиографического шума из сигналов ЭМГ, а также получения среднеквадратичного значения ЭМГ (RMS) и времени начала активности.
Аннотация
Оценка дыхательного драйва сопряжена с трудностями из-за навязчивости и непрактичности современных методов, таких как функциональная магнитно-резонансная томография (фМРТ). Электромиография (ЭМГ) предлагает суррогатную меру дыхательного влечения к мышцам, позволяя определить как величину, так и время активации мышц. Величина отражает уровень мышечной активации, в то время как время указывает на начало и смещение мышечной активности относительно конкретных событий, таких как поток вдоха и активация других мышц. Эти показатели имеют решающее значение для понимания координации и контроля дыхания, особенно при различных нагрузках или при наличии респираторной патофизиологии. В этом исследовании изложен протокол сбора и анализа сигналов ЭМГ дыхательных мышц у здоровых взрослых и пациентов с респираторными заболеваниями. Было получено этическое одобрение для исследований, которые включали подготовку участников, установку электродов, получение сигнала, предварительную и постобработку. Ключевые этапы включают в себя очистку кожи, определение местоположения мышц с помощью пальпации и ультразвука, а также применение электродов для минимизации загрязнения электрокардиографией (ЭКГ). Данные собираются с высокой частотой дискретизации и усилением, с синхронизированными записями ЭКГ и дыхательного потока. Предварительная обработка включает в себя фильтрацию и преобразование сигнала ЭМГ, в то время как постобработка включает в себя вычисление разницы начала и смещения относительно потока вдоха. Репрезентативные данные здорового участника мужского пола, выполняющего инкрементальную инспираторную пороговую нагрузку (ITL), иллюстрируют применение протокола. Результаты показали более раннюю активацию и увеличение продолжительности работы экстрадиафрагмальных мышц при более высоких нагрузках, что коррелирует с увеличением величины ЭМГ. Этот протокол способствует детальной оценке активации дыхательных мышц, давая представление как о нормальных, так и о патофизиологических стратегиях моторного контроля.
Введение
Дыхательный драйв (т.е. выход дыхательных центров к дыхательным мышцам) сложно оценить из-за навязчивого, часто непрактичного характера оценочных методов, таких как функциональная магнитно-резонансная томография (фМРТ). Кроме того, небольшие размеры дыхательных центров, расположенных в стволе мозга, трудно локализовать и они чувствительны к изменениям под действием физиологическогошума1,2. Измерения дыхательного драйва важны из-за их связи с важными клиническими исходами, такими как одышка, признак респираторного дистресса. Электромиография (ЭМГ) является суррогатом дыхательного драйва дыхательной мускулатуры3. ЭМГ дыхательных мышц позволяет определить мышечную активность и ее интенсивность с помощью среднеквадратичного значения (RMS) сигнала ЭМГ. Кроме того, время активации мышц можно оценить, определив начало и смещение их активности (ЭМГ, начало и ЭМГ, смещение, соответственно)1,2,3,4,5,6,7,8,9,10,11.
Величина сигнала ЭМГ относится к электрическому потенциалу, генерируемому мышечными клетками при их сокращении, что указывает на уровень их мышечной активации. Величина сигнала ЭМГ может варьироваться в зависимости от таких факторов, как интенсивность мышечного сокращения, количество задействованных двигательных единиц, расположение электродов, движение мышц и подкожных тканей, а также специфическиехарактеристики измеряемой мышцы.
Время подачи сигнала ЭМГ относится к моменту, когда электрическая активность возникает относительно конкретного события или действия (например, относительно потока на вдохе при дыхании)13. Время начала указывает на то, когда начинается мышечная активация, в то время как смещенное время указывает, когда мышечная активность снижается, прекращается или находится в фазе расслабления13. Синхронизация активации нескольких дыхательных мышц будет способствовать пониманию механизмов координации и контроля во время дыхания. Оценка согласованности или изменчивости временных паттернов с течением времени или у отдельных лиц может помочь определить физиологические и патофизиологические стратегии моторного контроля, связанные с острой или хронической вентиляционной недостаточностью.
Как величина, так и время проведения ЭМГ дыхательной мускулатуры были связаны с важными клиническими исходами 12,13,14. Диафрагма создает большую часть вентиляции в состоянии покоя15. Когда потребность в дыхательных путях увеличивается, например, во время физической нагрузки или увеличения нагрузки на вдох, связанной с заболеваниями легких (например, хронической обструктивной болезнью легких, интерстициальной болезнью легких или острым респираторным дистресс-синдромом), экстрадиафрагмальные дыхательные мышцы усиливают вентиляцию, что может усиливать или компенсировать сократительную потребность диафрагмы15. Таким образом, в дополнение к возрастающей величине диафрагмальной ЭМГ, величина экстрадиафрагмальной мышечной ЭМГ также будет увеличиваться.
Активация внедиафрагмальной дыхательной мускулатуры может защитить диафрагму от развития усталости16. Тем не менее, ранняя активация (начало) и длительная активация были связаны с острой и хронической вентиляционной недостаточностью 14,17,18. Цель данной работы состоит в том, чтобы описать протокол для получения и анализа как времени, так и величины сигналов ЭМГ дыхательных мышц как у здоровых взрослых, так и у пациентов с подозреваемой или подтвержденной респираторной патофизиологией. Этот протокол включает в себя ранее проверенные шаги от сбора данных до количественной оценки времени и величины активности ЭМГ13,19.
протокол
Исследования, использующие эту технику, получили этическое одобрение от Университета Торонто и больницы Святого Михаила, расположенных в Торонто, Канада, и Университетской больницы Гастхёйсберга, Лёвен, Бельгия. Здесь описан один конкретный протокол. Общая дискуссия о нескольких альтернативных подходах к поверхностной ЭМГ (сЭМГ) была предложена для дыхательной мускулатуры и описана в других работах12.
1. Подготовка участников и установка электродов сЭМГ
- Чтобы обеспечить адекватную визуализацию, попросите мужчин не носить рубашку, а женщин — спортивный бюстгальтер или майку. Используйте больничную рубашку с отверстием спереди, чтобы обеспечить достаточный доступ и сохранить скромность.
- Если у участника длинные волосы, завяжите их назад и заколите на месте, чтобы можно было оценить лестничную и грудино-ключично-сосцевидную мышцу.
- Расположите участника в сидячем или полулежачем положении.
- Если обнаружено избыток волос на груди или шее, побрейте область для установки электродов для проведения ЭМГ.
- Чтобы уменьшить импеданс кожи, очистите кожу от жира и омертвевшей кожи.
- Для этого протрите спиртовой салфеткой и дайте спирту испариться (т.е. высохнуть на воздухе) перед нанесением электрода.
- Если кожа светлее, она может казаться слегка красной, но что более важно, убедитесь, что в местах размещения электродов не видно видимой грязи, жира или сухой кожи. Однако избегайте чрезмерного растирания, чтобы предотвратить повреждение кожи. Избегайте наложения электродов на участки поврежденной кожи или другие повреждения кожи.
- Определите местонахождение интересующих мышц с помощью ориентиров, пальпации и/или ультразвука.
ПРИМЕЧАНИЕ: Ультразвуковое исследование может быть полезным для определения реберной диафрагмы20. На рисунке 1 приведены примеры мест, где можно разместить электроды для сЭМГ дыхательной мускулатуры. - Поместите электроды сЭМГ с правой стороны грудной клетки, дальше от сердца, чтобы уменьшить амплитуду сигнала ЭКГ и свести к минимуму его загрязнение.
- Наложите парные электроды ЭМГ с межэлектродным расстоянием 2 см в центре мышечного живота по продольному выравниванию мышечных волокон.
- Для реберной диафрагмы/межреберья выделите переднюю подмышечную линию и среднеключичную линию и разместите парные электроды вертикально между этими двумя линиями на уровне седьмого или восьмого межреберья.
- Для лестничной кости разметьте задний треугольник шеи и расположите парные электроды вдоль продольной оси мышцы на уровне перстневидного отростка.
- Для парастернальных межреберных зон отметьте второе межреберье на 1-2 см латеральнее правой стороны грудины и расположите парные электроды вдоль продольной оси мышцы.
- Для грудино-ключично-сосцевидной мышцы ориентируйтесь на надгрудинную выемку и сосцевидный отросток. Подчеркните живот правой грудино-ключично-сосцевидной мышцы, поместив руку оператора на левую сторону подбородка участника и попросив его аккуратно выполнить изометрическое вращение влево против руки. Расположите парные электроды в средней точке мышечного живота вдоль его продольной оси.
- Для некоторых систем ЭМГ может потребоваться датчик заземления. При необходимости поместите датчик заземления на костную структуру, расположенную рядом с дыхательными мышцами (например, ключицей, шейным остистым отростком C7).
- Прикрепите зажимы датчика ЭМГ к электродам ЭМГ. Убедитесь, что провода от датчиков ЭМГ от двух разных мышц (даже если они беспроводные) не перекрываются и не загрязняют или не создают перекрестных помех между двумя мышцами.
ПРИМЕЧАНИЕ: Провода от одного и того же датчика могут перекрываться, но провода от двух разных датчиков не должны. - Применяйте дальнейшую фиксацию электродов и датчиков ЭМГ с помощью двусторонних лент, которые крепят нижнюю часть датчика к коже.
- Наклейте медицинскую гипоаллергенную ленту поверх датчиков, чтобы еще больше закрепить каждый датчик на коже. Избегайте приложения чрезмерного давления, и, как уже говорилось выше, следите за тем, чтобы провода от разных датчиков не перекрывались.
2. Сбор сигнала
- Выберите предустановленный шаблон в программном обеспечении для сбора данных и нажмите «Открыть». Шаблон будет иметь следующие предустановленные параметры: Фильтр высоких частот (0,5-20 Гц) в сигнале ЭМГ для уменьшения низкочастотных артефактов для облегчения визуализации в реальном времени.
- Установите частоту дискретизации сигнала ЭМГ не менее 1 кГц.
- Установите усиление сигнала ЭМГ равным 1000.
- Установите шаблон для получения синхронизированной записи ЭКГ и дыхательного потока.
- Получение данных сЭМГ и ЭКГ в соответствии с протоколом, например, во время испытания спонтанного дыхания у пациента с искусственной вентиляцией легких.
- После завершения протокола остановите запись и сохраните файл с данными.
ПРИМЕЧАНИЕ: На рисунке 2 показаны снимки экрана программного обеспечения, показывающие примененную фильтрацию.
3. Предварительная обработка после сбора данных
- Откройте программу и подтвердите параметры, которые будут использоваться для анализа сигнала ЭМГ (двунаправленный фильтр высоких частот 5 Гц, адаптивный фильтр наименьшего квадрата (LMS) для удаления загрязнения ЭКГ, преобразование среднеквадратичного значения с движущимся окном на 0,02 с) и нажмите Continue.
- Выберите файл для анализа и нажмите OK.
- Определите интервал времени для анализа (если будет анализироваться общая продолжительность файла, то она будет от 0 с до максимального времени), нажмите Select the Range и Continue, а затем нажмите Conditioning.
- Нажмите кнопку Анализ, чтобы применить предварительно выбранные параметры (см. шаг 3.1). Визуализируйте анализируемый сигнал ЭМГ. Нажмите кнопку Изменить масштаб на 1 , чтобы отобразить сигнал ЭМГ, нормализованный по максимальному значению за период записи.
- Нажмите кнопку Continue to Calculate On Off. Основываясь на производной функции сигнала ЭМГ, он будет определять время начала активности ЭМГ. Нажмите кнопку Вкл и Выкл.
- Выберите сигнал ЭМГ от мышцы, которую необходимо визуализировать. Визуализация может чередоваться между мышцами, что позволяет визуально контролировать все записанные сигналы ЭМГ. Нажмите кнопку STOP Looking и перейдите к сохранению . Нажмите кнопку «Сохранение».
- Выберите данные для сохранения. Есть возможность уменьшить сигналы перед сохранением (например, с 1000 Гц до 100 Гц). Нажмите кнопку «Сохранить обработанные данные», выберите папку компьютера, в которой будет сохранен файл, и присвойте ему имя. Нажмите «Сохранить» еще раз для подтверждения.
4. Постобработка
- Откройте сохраненный файл с помощью программного обеспечения, которое предоставляет возможность вычисления (например, Excel, R, Phyton, Matlab). Определяйте каждый вдох по времени включения и выключения сигнала потока и рассчитывайте пиковое среднеквадратичное значение ЭМГ и среднее среднеквадратичное значение ЭМГ для каждого вдоха.
- Для начала ЭМГ рассчитайте абсолютную разницу (в миллисекундах) между началом ЭМГ и началом потока на вдохе (INSP, начало):
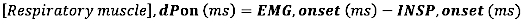
- Для смещения ЭМГ рассчитайте абсолютную разницу (в миллисекундах) между смещением ЭМГ и концом потока вдоха (INSP, offset)

- Для начала ЭМГ относительно продолжительности времени вдоха рассчитайте относительную разницу (к длительности Ti) между началом ЭМГ и началом INSP:

- Для смещения ЭМГ относительно длительности времени вдоха рассчитайте относительную разницу (к длительности Ti) между смещением ЭМГ и смещением INSP:

где dP – разница во времени между началом ЭМГ и началом потока на вдохе (INSP, начало) или между смещением ЭМГ, смещением и смещением потока на вдохе (INSP, offset).)
Результаты
Данные предоставлены для участника мужского пола (22 года; вес: 100 кг; рост: 185 см; ИМТ: 29 кг/м2) при нормальной спирометрии и силе мышц вдоха (ОФВ1: 4,89 л/с [97% от прогнозируемого]; максимальное давление на вдохе: 151смН2О [136% от прогнозируемого]). Он выполнил инкрементальную инспираторную пороговую нагрузку (ITL) вплоть до отказа задачи с использованием протокола, описанного ранее 21,22,23. Обзор системы сбора данных представлен на рисунке 1. Участник удобно сидел в кресле с носовыми зажимами, предплечья опирались на регулируемый стол, а голова поддерживалась нейтрально на подголовнике. Участник дышал через мундштук, соединенный с двусторонним клапаном без повторного дыхания, который был подключен к нагреваемому пневмотаху и устройству ITL. Это устройство ITL создавало нагрузку во время вдоха, но не создавало ее во время выдоха. Испытание ITL началось с разогревающей нагрузки (-12 смГн2О), за которой следовало увеличение нагрузки на поршень на 50 g каждые 2 минуты до отказа в выполнении задачи. Невыполнение задания определялось как момент, когда участник убирал рот от мундштука или когда он больше не мог создавать достаточное давление на вдохе, чтобы поднять поршень на трех последовательных вдохах. У этого участника сбой задачи был достигнут при -120 смH2O.
На рисунке 3 показаны исходные и отфильтрованные диафрагменные сигналы ЭМГ в дополнение к сигналам ЭКГ и инспираторного потока во время ITL. Примечательно, что артефакты ЭКГ, изображенные на исходной ЭМГ диафрагмы (самая верхняя трассировка), отсутствуют (или присутствуют меньше) в ЭМГ с фильтрацией диафрагмы (самая нижняя трассировка). Более того, блуждающая базовая линия, которую можно заметить на необработанной ЭМГ диафрагмы, не появляется после применения фильтрации.
На рисунке 4 представлены сроки начала ЭМГ дыхательной мышцы при низких и высоких нагрузках. При низкой нагрузке до начала инспираторного потока обнаруживается только лестничная и парастернальная межреберная активность, тогда как активность диафрагмы и грудино-ключично-сосцевидного начала выявляется после начала инспираторного потока. Однако при дыхании для преодоления более высоких нагрузок во время ITL наблюдается более ранняя активация (относительно потока) диафрагмы, парастернального межреберья, лестничного и грудино-ключично-сосцевидного сустава.
На рисунке 5 показано время длительности ЭМГ дыхательной мышцы при низких и высоких нагрузках. Продолжительность ЭМГ-активности диафрагмы, парастернального межреберья и лестничной деформации сходна при низких и высоких нагрузках. Тем не менее, продолжительность грудино-ключично-сосцевидной активности была больше при высокой нагрузке по сравнению с низкой нагрузкой.
На рисунке 6 показана ЭМГ RMS диафрагмы, парастернального межреберья, лестничной и грудино-ключично-сосцевидной мышцы. При высоких нагрузках ЭМГ всех этих мышц была выше по сравнению с низкими нагрузками, что свидетельствует о большей мышечной активности, необходимой для преодоления повышенных нагрузок.

Рисунок 1: Схема схемы участника, показывающая обзор сбора данных. Примеры размещения электродов показаны для поверхностной электромиографии (ЭМГ; синие точки) дыхательных мышц и электрокардиограммы (ЭКГ; желтые точки). Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 2: Пример рабочих экранов программного обеспечения, показывающих примененную фильтрацию. (A) Начальный экран с отображением записанных сигналов и параметров фильтрации. (B) Экран, показывающий среднеквадратичное значение ЭМГ после применения фильтров (зеленая трассировка). Расход показан белым цветом. Горизонтальные линии показывали начало активности ЭМГ (желтая линия), начало потока на вдохе (зеленая линия), смещение активности ЭМГ (пунктирная желтая линия) и окончание потока на вдохе (красная линия). Сокращения: SCM: sternocleidomastoid. RMS: среднеквадратичный корень. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 3: Исходная и отфильтрованная ЭМГ поверхности диафрагмы. Сверху вниз на панелях отображается исходный сигнал ЭМГ диафрагмы, сигнал электрокардиограммы (ЭКГ), сигнал потока на вдохе и отфильтрованный сигнал ЭМГ диафрагмы. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 4: Время начала сигнала ЭМГ дыхательной мускулатуры при низких (-12 смН2О) и высоких нагрузках (-120 смН2О) во время инкрементальной инспираторной пороговой нагрузки до отказа задачи. Данные получены от участника-мужчины. Оси Y отображают разницу во времени между временем начала поверхностной ЭМГ и потоком на вдохе в секундах, где ноль — начало потока на вдохе. Отрицательные значения указывают на то, что начало ЭМГ произошло до начала инспираторного потока, тогда как положительные значения указывают на то, что начало ЭМГ произошло после начала инспираторного потока. На панелях показано время начала ЭМГ дыхательных мышц (А) диафрагмы, (В) парастернального межреберья, (С) лестнично-сосцевидного и (D) грудино-ключично-сосцевидного сосца. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 5: Продолжительность сигнала ЭМГ дыхательной мускулатуры при низких (-12 смН2О) и высоких нагрузках (-120 см Чн2О) во время инкрементальной инспираторной пороговой нагрузки вплоть до отказа в выполнении задачи. Данные получены от участника-мужчины. Оси Y отображают продолжительность активности ЭМГ (от начала ЭМГ до смещения) в секундах. На панелях показана продолжительность ЭМГ-активности дыхательной мышцы (А) диафрагмы, (В) парастернального межреберья, (С) лестнично-сосцевидного сустава и (D) грудино-ключично-сосцевидного сустава. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
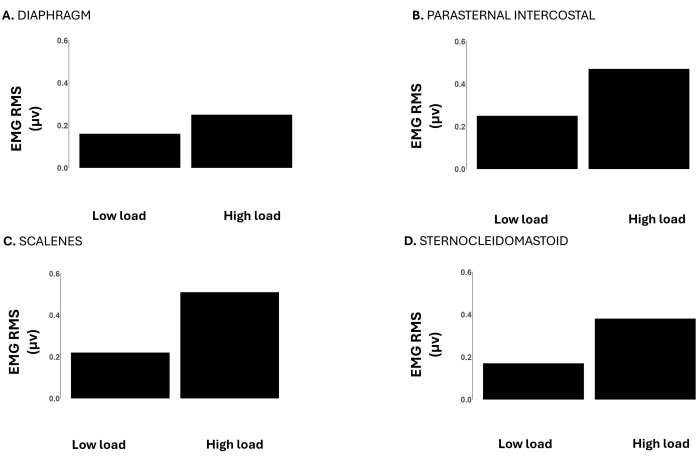
Рисунок 6: Среднеквадратичное значение сигнала ЭМГ дыхательных мышц при низких (-12 смН2О) и высоких нагрузках (-120 см Н2О) во время инкрементальной инспираторной пороговой нагрузки вплоть до отказа задачи. Данные получены от участника-мужчины. По оси Y среднеквадратичное значение ЭМГ измеряется в микровольтах. На панелях показано среднеквадратичное значение ЭМГ (А) диафрагмы, (В) парастернального межреберья, (С) лестнично-сосцевидного и (D) грудино-ключично-сосцевидного сосца. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
Обсуждение
Удаление артефактов сердечной деятельности из сигнала ЭМГ является сложной задачей из-за их перекрытия спектров полосы пропускания. Большая часть частотного спектра ЭМГ находится в диапазоне от 20 до 250 Гц, в то время как частотный спектр ЭКГ находится в диапазоне от 0 Гц до 100 Гц. Для некоторых анализов (т.е. синхронизации) важно получить сигнал ЭМГ без загрязнения ЭКГ, чтобы достичь точности и интерпретируемости величины и времени ЭМГ. Адаптивный фильтр наименьшего среднего квадрата (LMS), использующий частоты, представляет собой алгоритм, который распознает закономерность. В этом случае алгоритм удаляет частотное содержание ЭКГ из объединенного сигнала ЭКГ-ЭМГ. Определено, что длина фильтра 70 и размер шага 0,01 являются оптимальными коэффициентами, обеспечивающими наименьшую погрешность и наилучшие общие результаты24. ЭКГ, записанная синхронно с ЭМГ, используется для непрерывной настройки коэффициентов фильтра конечной импульсной характеристики (КИХ). Таким образом, удаление происходит очень точно и может учитывать переменный сердечный ритм, который может возникать во время тестирования. Алгоритм фильтрации ЭКГ предварительно задан, а канал ЭКГ распознается автоматически. Двунаправленная фильтрация сводит к минимуму сдвиг по времени при определении времени начала сигнала ЭМГ. Он используется для устранения фазовых искажений, которые могут быть общими для стандартных (однонаправленных) методов фильтрации.
Рассчитывается первая производная функция СРС каждой мышечной ЭМГ. Положительная или отрицательная производная указывает на увеличение или уменьшение среднеквадратичного значения ЭМГ соответственно. Применение производной функции для определения возрастающих и убывающих фаз среднеквадратичного значения ЭМГ позволяет алгоритму работать точно, несмотря на изменения «базовых линий», которые не возвращаются к нулю. Из-за изменчивости базового уровня среди всплесков активации алгоритм, использующий абсолютные значения среднеквадратичных значений ЭМГ, не может последовательно идентифицировать начало и смещение ЭМГ.
Чтобы определить начало ЭМГ, начало инспираторной фазы каждого вдоха определяется с точностью до ±1 миллисекунды от сигнала потока (INSP, начало). Во-первых, максимальное увеличение RMS ЭМГ при каждом вдохе определяется в качестве ориентира для определения времени начала активности ЭМГ (EMG, начало). Чтобы учесть базовую линию переменной ЭМГ, EMG,onset определяется как временная точка, когда она достигает 5% от своей максимальной амплитуды (±1 мс). Учет этого порога в 5% позволяет избежать непреднамеренной идентификации исходной среднеквадратичной вариабельности ЭМГ в качестве активаций. Одновременная фильтрация ЭМГ и обнаружение начала ЭМГ применяются к нескольким мышцам. На рисунке 2B показана ЭМГ, обнаружение начала грудино-ключично-сосцевидной мышцы при репрезентативном вдохе.
Программное обеспечение позволяет изменять предварительно заданные параметры. Можно использовать различные уровни фильтров высоких или нижних частот, а при необходимости можно применить сглаживание. Увеличение сигнала ЭМГ для обнаружения начала ЭМГ предварительно установлено на уровне 5%, но это пороговое значение также может быть изменено. При оценке нагрузки на вентиляцию можно дополнительно измерить давление во рту в качестве показателя нагрузки. Аналогичным образом, можно контролировать концентрациюCO2 в конце прилива, прилагая усилия для поддержания ее близкой к нормальному диапазону, обучая участника регулировать уровень вентиляции или изменяя вдыхаемыйCO2.
Описанный протокол соответствует международным рекомендациям по сбору и обработке сигналов, а разработанный алгоритм фильтрации валидирован25. Тем не менее, на каждом этапе требуется тщательный визуальный контроль сигнала ЭМГ, чтобы гарантировать, что анализируются только сигналы хорошего качества. В литературе использовались и другие подходы для фильтрации артефактов ЭКГ из сигналов ЭМГ, в том числе фильтры высоких частот с высокими частотами среза (например, до 200 Гц), стробирование и шумоподавление вейвлетов. Фильтры верхних частот с высокими частотами среза также удаляют большую часть сигнала ЭМГ, изменяя его частотный спектр и амплитуду26. Стробирование обнаруживает сильные артефакты ЭКГ и удаляет загрязненный сигнал ЭМГ, а также сигналы ЭМГ вокруг него, вызывая потерю временной информации и влияя на определение времени ЭМГ (например, начало и смещение)27,28. Вейвлет-шумоподавление хорошо сбалансировано между сложностью и производительностью; однако он может отсекать крупные всплески активности ЭМГ29. Здесь был использован адаптивный фильтр наименьшего среднеквадратичного значения в частотной области, который удаляет только частоты сигнала, связанного с собственной ЭКГ пациента 13,19. Несмотря на то, что он позволяет надежно измерять время и амплитуду ЭМГ, он требует непрерывной и одновременной записи ЭКГ.
На сегодняшний день такой подход может быть применен только при анализе данных в автономном режиме. Дальнейшее развитие программного обеспечения и установление связи между имеющимися системами ЭМГ в режиме реального времени и программным обеспечением обеспечит визуализацию и анализ ЭМГ дыхательных мышц в режиме реального времени. Это открывает возможности для использования ЭМГ дыхательных мышц для поддержки принятия клинических решений в режиме реального времени.
ЭМГ дыхательных мышц может предоставить информацию о мышечной активности и дыхательном влечении. Это относительно сложный метод, который включает в себя несколько этапов для обеспечения хорошего качества сигнала. Этот протокол описывает шаги по обеспечению хорошей подготовки кожи, получения и обработки сигналов, а также предоставляет информацию о величине и времени активности дыхательных мышц, которые были связаны с клиническими исходами. Этот протокол получил разрешение на исследовательскую этику от нескольких международных учреждений.
Раскрытие информации
Авторы заявляют, что у них нет конфликта интересов, который можно было бы раскрыть.
Благодарности
AR поддерживается стипендией Канадского института исследований в области здравоохранения (CIHR) (#187900), а UM финансировался Mitacs (IT178-9 -FR101644).
Материалы
| Name | Company | Catalog Number | Comments |
| Adjustable table | Amazon | VIVO Electric Height Adjustable 102 cm x 61 cm Stand Up Desk | Enables fine adjustment for trunk and mouthpiece position |
| Air filters | Cardinal | https://cardinalfilters.com/ | |
| Analog output cable | A-Tech Instruments Ltd. | 25 pin D-sub Female to 16xBNC male; 16xRG-174 -16 x 3ft cable | To connect EMG (Noroxan) to data acquisition system (PowerLab) |
| Bioamp for ECG | ADInstruments | ML138 | |
| Desktop or Laptop | N/A | N/A | Capacity for data acquisition system including EMG |
| Double sticks for EMG probes | Noraxon | https://shop.noraxon.com/products/dual-emg-electrodes | |
| Electromyography | Noraxon | Noraxon Ultium Myomuscle with 8 smart leads. https://www.noraxon.com/our-products/ultium-emg/ | |
| EMG electrodes | Duotrode | N/A | |
| Gas analyzer | ADInstruments | ML206 | |
| Gloves | Medline | https://www.medline.com/jump/category/x/cat1790003 | |
| Metricide or protocol to disinfect valves & mouthpieces | Medline | https://www.medline.com/product/MetriCide-28-Disinfectant/Disinfectants/Z05-PF27961?question=metricide | |
| Oximeter pod | ADInstruments | ML320/F | https://www.adinstruments.com/products/oximeter-pods |
| Pneumotach | ADInstruments | MLT3813H-V | https://www.adinstruments.com/products/heated-pneumotach-800-l-heater-controller |
| Powerlab and Labchart Data Acquisition System | ADInstruments, Inc. | https://m-cdn.adinstruments.com/brochures/Research_PowerLab _Brochure_V2-1.pdf | Acquires mouth pressure, ECG, end-tidal CO2, flow (to derive respiratory rate, tidal volume, minute ventilation) and EMG. |
| Pressure transducer with single or dual channel demodulator | Validyne.com | Www.Validyne.Com/Product/Dp45_Low_Pressure_ Variable_Reluctance_Sensor/ | Range depends on population being tested i.e. patients or healthy (Www.Validyne.Com/Product/Cd280_Multi_Channel_Carrier_ Demodulator/; www.Validyne.Com/Product/Cd15_General_Purpose_Basic _Carrier_Demodulator/) |
| Silicone mouthpieces | Hans Rudolph | https://www.rudolphkc.com/ | Small bite size |
| Table model chin rest | Sacor Inc. | Model 600700 | https://sacor.ca/products/head-chin-rest-table-model-with-white-chin-rest-cup |
| Two-way t-piece nonrebreathing valve with sampling port | Hans Rudolph | 1410 Small | |
| Ultrasound | GE Healthcare | Vivid i BT12 Cardiac system with Respiration and 12L-RS Linear Array Transducer | Requires resolution to landmark respiratory muscles including appositional region of diaphragm |
Ссылки
- Vaporidi, K., et al. Respiratory drive in critically ill patients. Pathophysiology and clinical implications. Am J Respir Crit Care Med. 201 (1), 20-32 (2020).
- Ciumas, C., Rheims, S., Ryvlin, P. fMRI studies evaluating central respiratory control in humans. Front Neural Circuits. 16, 982963(2022).
- Domnik, N. J., Walsted, E. S., Langer, D. Clinical utility of measuring inspiratory neural drive during cardiopulmonary exercise testing (CPET). Front Med (Lausanne). 7, 483(2020).
- Hudson, A. L., et al. Activation of human inspiratory muscles in an upside-down posture. Respir Physiol Neurobiol. 226, 152-159 (2016).
- Hodges, P. W., Gandevia, S. C. Pitfalls of intramuscular electromyographic recordings from the human costal diaphragm. Clin Neurophysiol. 111 (8), 1420-1424 (2000).
- Nguyen, D. aT., et al. Differential activation of the human costal and crural diaphragm during voluntary and involuntary breaths. J Appl Physiol (1985). 128 (5), 1262-1270 (2020).
- Hudson, A. L., Gandevia, S. C., Butler, J. E. Common rostrocaudal gradient of output from human intercostal motoneurones during voluntary and automatic breathing. Respir Physiol Neurobiol. 175 (1), 20-28 (2011).
- Epiu, I., et al. Inspiratory muscle responses to sudden airway occlusion in chronic obstructive pulmonary disease. J Appl Physiol (1985). 131 (1), 36-44 (2021).
- Sinderby, C., et al. An automated and standardized neural index to quantify patient-ventilator interaction. Crit Care. 17 (5), R239(2013).
- Neural offset time evaluation in surface respiratory signals during controlled respiration. Estrada, L., Sarlabous, L., Lozano-Garcia, M., Jane, R., Torres, A. Annu Int Conf IEEE Eng Med Biol Soc, 2019, 2344-2347 (2019).
- Luo, Y. M., Moxham, J. Measurement of neural respiratory drive in patients with COPD. Respir Physiol Neurobiol. 146 (2-3), 165-174 (2005).
- Jonkman, A. H., et al. Analysis and applications of respiratory surface EMG: Report of a round table meeting. Crit Care. 28 (1), 2(2024).
- Rodrigues, A., et al. Semi-automated detection of the timing of respiratory muscle activity: Validation and first application. Front Physiol. 12, 794598(2021).
- Parthasarathy, S., Jubran, A., Tobin, M. J. Cycling of inspiratory and expiratory muscle groups with the ventilator in airflow limitation. Am J Respir Crit Care Med. 158 (5 Pt 1), 1471-1478 (1998).
- De Troyer, A., Boriek, A. M. Mechanics of the respiratory muscles. Compr Physiol. 1 (3), 1273-1300 (2011).
- Laghi, F., et al. Diaphragmatic neuromechanical coupling and mechanisms of hypercapnia during inspiratory loading. Respir Physiol Neurobiol. 198, 32-41 (2014).
- Parthasarathy, S., Jubran, A., Laghi, F., Tobin, M. J. Sternomastoid, rib cage, and expiratory muscle activity during weaning failure. J Appl Physiol (1985). 103 (1), 140-147 (2007).
- Parthasarathy, S., Jubran, A., Tobin, M. J. Assessment of neural inspiratory time in ventilator-supported patients. Am J Respir Crit Care Med. 162 (2 Pt 1), 546-552 (2000).
- Dacha, S. R. A., Louvaris, Z., Janssens, L., Janssens, W., Gosselink, R., Langer, D. Effects of inspiratory muscle training (IMT) on dyspnea, respiratory muscle function and respiratory muscle activation in patients with COPD during endurance cycling. Eur Respir J. 54 (Suppl 63), PA2199(2019).
- Bellissimo, C. A., Morris, I. S., Wong, J., Goligher, E. C. Measuring diaphragm thickness and function using point-of-care ultrasound. J Vis Exp. 201, e65431(2023).
- Basoudan, N., et al. Scalene and sternocleidomastoid activation during normoxic and hypoxic incremental inspiratory loading. Physiol Rep. 8 (14), e14522(2020).
- Basoudan, N., Shadgan, B., Guenette, J. A., Road, J., Reid, W. D. Effect of acute hypoxia on inspiratory muscle oxygenation during incremental inspiratory loading in healthy adults. Eur J Appl Physiol. 116 (4), 841-850 (2016).
- Melo, L. T., et al. Prefrontal cortex activation during incremental inspiratory loading in healthy participants. Respir Physiol Neurobiol. 296, 103827(2022).
- Dacha, S., et al. Comparison between manual and (semi-)automated analyses of esophageal diaphragm electromyography during endurance cycling in patients with COPD. Front Physiol. 10, 885(2019).
- Hermens, H. J., Freriks, B., Disselhorst-Klug, C., Rau, G. Development of recommendations for SEMG sensors and sensor placement procedures. J Electromyogr Kinesiol. 10 (5), 361-374 (2000).
- Petersen, E., Sauer, J., Graßhoff, J., Rostalski, P. Removing cardiac artifacts from single-channel respiratory electromyograms. IEEE Access. 8, 30905-30917 (2020).
- Hutten, G. J., van Thuijl, H. F., van Bellegem, A. C., van Eykern, L. A., van Aalderen, W. M. A literature review of the methodology of EMG recordings of the diaphragm. J Electromyogr Kinesiol. 20 (2), 185-190 (2010).
- van Leuteren, R. W., Hutten, G. J., de Waal, C. G., Dixon, P., van Kaam, A. H., de Jongh, F. H. Processing transcutaneous electromyography measurements of respiratory muscles, a review of analysis techniques. J Electromyogr Kinesiol. 48, 176-186 (2019).
- Jonkman, A. H., Juffermans, R., Doorduin, J., Heunks, L. M. A., Harlaar, J. Estimated ECG subtraction method for removing ECG artifacts in esophageal recordings of diaphragm EMG. Biomed Signal Process Control. 69, 102861(2021).
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеСмотреть дополнительные статьи
This article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены